(2016 06-16)complicaciones en el paciente diabetico(ppt)
-
Upload
udmafyc-sector-zaragoza-ii -
Category
Health & Medicine
-
view
1.573 -
download
0
Transcript of (2016 06-16)complicaciones en el paciente diabetico(ppt)

COMPLICACIONES
EN EL PACIENTE
DIABÉTICO
Marta Valtueña Camacho
Laura Rodríguez Serra
16 de junio de 2016

INDICE
Complicaciones agudas en el paciente diabético◦ Hipoglucemias
◦ Hiperglucemias aisladas
◦ Cetoacidosis diabética
◦ Estado hiperglucémico hiperosmolar no cetósico
Complicaciones crónicas en el paciente diabético
◦ Complicaciones macrovasculares
◦ Complicaciones microvasculares Retinopatía diabética
Nefropatía
Neuropatía diabética
Pie diabético
Bibliografía

Complicaciones agudas en el
paciente diabético

HIPOGLUCEMIAS

CONCEPTO La hipoglucemia es la urgencia endocrinológica más
frecuente
Triada de Whipple:
◦ glucemia capilar por debajo de 70 mg/dl en el paciente diabético o por debajo de 50 mg /dl en el paciente no diabético
◦ sintomatología compatible
◦ desaparición de ésta tras la administración de glucosa.
En el año 2013, la American Diabetes Association y la Sociedad Española de Endocrinología y Nutrición definen como «hipoglucemia grave» a aquella que requiere ayuda de otra persona para su resolución.
La aparición de hipoglucemias es una de las principales barreras para un control eficaz de la diabetes ; es la complicación más importante y más temida del tratamiento de esta patología, lo que provoca una menor adherencia a este.
La presencia de hipoglucemias sintomáticas o asintomáticas se asocia con un aumento de riesgo de complicaciones cardiovasculares, demencia, accidentes de tráfico y aumento de mortalidad total.

ETIOLOGÍA

CLÍNICA
Nerviosismo
Ansiedad
Sensación de hambre
Palidez o flushing
Sudoración
Palpitaciones
Temblores
Náuseas
VIGILAR A LOS PACIENTES EN TTO
CON BETA BLOQUEANTES !!!!
Somnolencia
Cefalea
Confusión
Irritabilidad
Alteración del comportamiento
Falta de concentración
Visión doble o borrosa
Déficits neurológicos focales
alteraciones del nivel de conciencia
Convulsiones
Coma.
SINTOMAS ADRENÉRGICOS
(glucosa en torno a 65 mg/dl).
SINTOMAS NEUROGLUCOPENICOS
(glucosa < 50 mg/dl)

TRATAMIENTO

CONDUCTA A SEGUIR…


HIPERGLUCEMIAS
AISLADAS

CONCEPTO
Cifras de glucemia en sangre mayores
o iguales a 250 mg/dl en un análisis
sistemático o en glucemia capilar, sin
otros problemas metabólicos agudos
asociados.

CRITERIOS DE DERIVACION
HOSPITALARIA Glucemia > 500 mg/dl o > 300 mg/dl con
descompensación hiperosmolar.
Intolerancia oral o vómitos incoercibles.
Alteraciones del comportamiento, situación estuporosa o coma.
Cetoacidosis o cetonuria intensa (mas de dos cruces en analitica orina).
Sospecha de patologia intercurrente de diagnostico o manejo hospitalario.
Inicio o sospecha de éste de diabetes mellitus tipo 1.

CAUSAS
Si el paciente es diabético conocido: ◦ descartar la existencia de una
complicación aguda (CAD, SHH)
◦ investigar las posibles causas desencadenantes infecciones, tratamiento con corticoides,
abandono del tratamiento, evento cardiovascular, etc.
Si no es diabético◦ interrogar sobre posibles determinaciones
anteriores de glucemia
◦ investigar factores desencadenantes.

DIAGNÓSTICO
Indicación de pruebas complementarias. ◦ si hay sospecha de descompensación aguda
◦ proceso grave intercurrente
◦ glucemia mantenida mayor de 300 mg/dl
◦ cetonuria sin otra causa justificable.
Los exámenes complementarios deberán incluir: ◦ analítica general con equilibrio ácido –base
◦ analítica de orina con determinación de cetonuria
◦ ECG

TRATAMIENTO
Pauta de actuación en urgencias
OBJETIVO GLUCEMICO AL ALTA : glucemia menor o igual a 250 mg / dl.
Hidratación: 500 cc de suero salino 0,9% en un plazo de 2 horas
Insulinización:◦ En paciente sin tratamiento insulínico previo
administrar: 6 UI de insulina regular en bolo
4-6 UI de insulina ultrarrápida s.c. o i.v.
◦ pacientes en tratamiento con insulina : calcular la dosis del bolo mediante la regla del 1500 ( en
pacientes tratados con insulina regular) o 1800 ( en pacientes tratados con análogos ultrarrápidos de insulina).

Actitud final al alta
DM conocida
◦ se debe optimizar su tratamiento previo
◦ iniciar insulinización si el paciente esta sintomático o refiere inadecuado control.
En caso de pacientes diabéticos no conocidos :
◦ Si el paciente no presenta síntomas de DM y tiene sobrepeso u obesidad Recomendaciones nutricionales
Metformina 850 mg al día.
◦ Si el paciente presenta síntomas cardinales y, sobretodo, si ha perdido peso ( indicador de déficit insulínico) Recomendaciones nutricionales
Iniciar tratamiento con insulina.
La dosis total diaria de inicio puede estimarse multiplicando 0.3 – 0.4 UI x peso ( kg) . Esta dosis de insulina calculada se puede repartir de dos maneras:
dividida en dos en desayuno y cena ( 2/3-0-1/3) si se usan mezclas de insulina
dividir la dosis total diaria en un 50% de dosis con un análogo basal y el otro 50% de la dosis con insulina ultrarrápida a administrar antes de las principales comidas.

CRITERIOS DE INGRESO
HOSPITALARIO
Si aparecen complicaciones metabolicas agudas
(CAD, SHH).
Inicio de una DM tipo 1, sin cetoacidosis y sin poder
ser visto a corto plazo para realizar tratamiento
intensivo y educacion diabetologica.
Hiperglucemia mayor de 300 mg/dl acompanada de
deshidratacion sin situacion hiperosmolar.
Problemas psicologicos graves que condicionan un
control metabolico deficiente y que no es posible
tratar de forma ambulatoria

CETOACIDOSIS
DIABÉTICA

CONCEPTO
La CAD es una complicación aguda y severa de la DM que precisa tratamiento urgente
Se caracterizada por hiperglucemia, cetosis (cetonemia- cetonuria) y acidosis metabólica.
Es mucho mas frecuente en diabéticos tipo I◦ siendo una forma habitual de inicio de estos
pacientes ( 15-70 % )
Su incidencia es del 2 al 5 % al año.
Su mortalidad es menor del 5%◦ principal casusa de muerte relacionada con

FISIOPATOLOGÍA
El déficit de insulina y el exceso de
hormonas contrarreguladoras (
glucagón, catecolaminas, cortisol y
hormona de crecimiento) provoca:
◦ Disminución de la captación tisular de
glucosa y aumento de la glucogenolisis y
neoglucogénesis hiperglucemia
diuresis osmótica y deshidratación.
◦ Lipólisis y oxidación de ácidos grasos
libres hipercetonemia y acidosis
metabólica.

ETIOLOGÍA
Los desencadenantes más comunes ◦ infecciones (50% )
◦ errores de dosificación (supresión o disminución) del tratamiento insulínico
◦ el fracaso de la terapia con ADO
◦ debut de la DM tipo 1.
Otras situaciones que suponen un aumento de las necesidades de insulina ◦ síndrome coronario agudo, ictus,
traumatismos, embarazo, pancreatitis aguda, abuso de alcohol , cirugía, tratamiento con corticoides, …

CLINICA
Clínica de descompensación de la propia DM ◦ poliuria-polidipsia,
deshidratación, pérdida de peso, fatigabilidadfácil...
Clínica originada por la cetoacidosis◦ abdominalgia, náuseas,
vómitos, cefalea, hiperventilación de Kussmaul, fetorcetósico...
Deterioro del nivel de conciencia ◦ Desde somnolencia/
agitación a coma
El estado de
gravedad se
relaciona
directamente con
◦ grado de la
acidosis
leve ( ph 7.25-7.30)
moderada ( 7-7.24)
grave ( ph < 7)
◦ el nivel de
conciencia

DIAGNÓSTICO Toma de contantes:
◦ monitorización. Control de diuresis . Vigilancia neurológica.
Acceso venoso de calibre grueso: ◦ considerar la medición de la PVC
Analítica sanguínea ◦ hemograma, bioquímica y coagulación , equilibrio ácido base y osmolaridad
plasmática.
Analítica de orina ◦ bioquímica con determinación de cetonuria ( positiva ) y sedimento.
Pruebas de imagen. ◦ Radiografía de tórax.
ECG
Otras pruebas útiles en la identificación del factor precipitante: ◦ Determinaciones analíticas de amilasa, lipasa, marcadores de daño
miocárdico, PCR, test de gestación en mujeres fértiles.
◦ Hemocultivos, urocultivo y cultivo de cualquier muestra sospechosa en caso de fiebre u otro dato de infección.

Parámetros de laboratorio de la CAD:
◦ hiperglucemia ( > 250 mg/dl)
◦ acidosis metabólica ( ph < 7.30 y bicarbonato <
15 mEq/L) con anion gap aumentado ( > 10 )
◦ cetonemia ( > 3 mmol/L) / cetonuria elevada
(>2++)
◦ Hiponatremia
Aunque puede exisitir hipernatremia
◦ hipopotasemia.
◦ leucocitosis ( < 25000 / microlitro)
◦ hiperamilasemia
◦ movilización moderada de las enzimas
hepáticas

DIAGNOSTICO
DIFERENCIAL
Otras causas de cetoacidosis
◦ alcohólica, de ayuno
Otras causas de acidosis metabólica
con anion gap elevado
◦ acidosis láctica, insuficiencia renal
crónica, salicilatos, metanol, etilenglicol
Síndrome hiperglucémico
hiperosmolar.

ESTADO HIPERGLUCÉMICO
HIPEROSMOLAR NO CETÓSICO

CONCEPTO
Es la complicación de la DM caracterizada por hiperglucemia severa, deshidratación, osmolaridad plasmática elevada y disminución variable del nivel de conciencia.
Se presenta predominantemente en adultos mayores de 50 años y casi exclusivamente en diabéticos tipo 2, el 35 % de los cuales no tenia diagnóstico previo.
Mortalidad entre el 15-42 %◦ asociada a la edad y a la elevación de la osmolaridad
y del sodio, pero no a la elevación de glucemia.
Debe sospecharse ante cualquier persona anciana con o sin diabetes diagnosticada que muestra deterioro del nivel de conciencia y que está gravemente deshidratada.

FISIOPATOLOGÍA
Déficit de insulina + elevación de hormonas
contrarreguladoras = hiperglucemia,
diuresis osmótica y deshidratación .
Parece ser que una cierta reserva insulinica
actúa a nivel hepático impidiendo la génesis
de cetosis.

ETIOLOGÍA
El factor precipitante más frecuente es una infección
Otras situaciones desencadenantes : ◦ enfermedades intercurrentes
infarto agudo de miocardio, accidente cerebrovascular, pancreatitis, tromboembolismo pulmonar, obstrucción intestinal, quemaduras graves, …
◦ deshidratación vómitos, diarrea, ...
◦ falta de cumplimiento terapéutico
◦ Fármacos corticoides, abuso diuréticos, propanolol, …
◦ empleo de soluciones concentradas de glucosa alimentación parenteral, diálisis, …

CLINICA
Acentuación de los síntomas cardinales de DM ◦ polidipsia, poliuria, …
signos de deshidratación importante
clínica neurológica ◦ deterioro del nivel de conciencia desde confusión
a coma –en un 20% de pacientes- y hasta convulsiones, mioclonías y hemiparesiasreversibles
Los casos mas graves pueden evolucionar al colapso circulatorio y/o coagulación intravascular diseminada.
Diferencias con CAD:
- Aparición más insidiosa.
- clínica neurológica es más frecuente

DIAGNÓSTICO Toma de contantes:
◦ monitorización. Control de diuresis . Vigilancia neurológica.
Acceso venoso de calibre grueso: ◦ considerar la medición de la PVC
Analítica sanguínea ◦ hemograma, bioquímica y coagulación , equilibrio ácido base y
osmolaridad plasmática.
Analítica de orina ◦ bioquímica con determinación de cetonuria ( positiva ) y
sedimento.
Pruebas de imagen. ◦ Radiografía de tórax.
ECG
Otras pruebas útiles en la identificación del factor precipitante: ◦ Determinaciones analíticas de amilasa, lipasa, marcadores de
daño miocárdico, PCR, test de gestación en mujeres fértiles.
◦ Hemocultivos, urocultivo y cultivo de cualquier muestra sospechosa en caso de fiebre u otro dato de infección.

Parámetros de laboratorio del EHH: ◦ hiperglucemia ( por lo general, mayor de 600
mg/dl)
◦ osmolaridad plasmática elevada ( mayor de 300-350 mOsm/ L)
◦ ph > 7.3
◦ ausencia de cetonuria
◦ elevación de las cifras de urea y creatinina
◦ hipernatremia
◦ hipopotasemia.
◦ Puede evidenciarse acidosis láctica secundaria a hipoperfusion tisular en pacientes con deshidratación grave y shock.

TRATAMIENTO DE CAD Y EHH

Los objetivos del tratamiento serán:◦ Normalizar la volemia y corregir los trastornos metabólicos.
◦ Tratar los factores precipitantes.
Pautas de actuación:◦ Estabilizar al paciente. El seguimiento debe incluir:
Glucemia capilar horaria, en las primeras horas.
Determinación de iones cada dos horas hasta normalización del Na / K.
Control horario de constantes y de temperatura cada ocho horas.
Fluidoterapia
Insulinoterapia
Potasio
Bicarbonato
Tratamiento de factores desencadenantes
Considerar:◦ Sonda nasogástrica si existe disminución del nivel de
conciencia y/o íleo paralítico, para evitar aspiraciones.
◦ Sonda uretral si anuria, incontinencia o shock.
◦ Heparina sc (Fraxiparina® 0,3-0,4 cc/sc/24 h)
◦ Oxigenoterapia si paO2 <80.
◦ Antieméticos si vómitos (una ampolla de metoclopramida: Primperán® iv).


Complicaciones crónicas en
el paciente diabético

Hiperglucemia
Metabolitos y productos
alterados que modifican el adecuado
funcionamiento celular
Glucosilaciónno enzimática
de las proteínas que provocarán
una errónea función celular

Aumento del
riesgo
cardiovascul
ar
Enfermedad
cerebrovascul
ar Enfermeda
d arterial
periférica
Retinopatía
diabética
Nefropatía
diabética
Neuropatí
a
periférica
Pie diabético

COMPLICACIONES
MACROVASCUALRES

COMPLICACIONES
MACROVASCULARES Estricto control de glucemia no
disminuye su incidencia
Ateroesclerosis generalizada
¡CONTROL
FACTORES DE
RIESGO!

DISLIPEMIA
Objetivo
• LDL < 100mg/dl en pacientes sin factores de riesgo
• LDL < 70mg/dl en pacientes con otros factores de riesgo cardiovascular o lesión de órgano diana
Tratamiento
• Iniciar estatinas en pacientes fuera de objetivo
• Si asocia elevación de triglicéridos o descenso de HDL asociar fenofibratos o ácido nicotínico
• Valorar tratamiento independientemente de valores en pacientes que presenten factores de riesgo o enfermedad cardiovascular

Ojo en
paciente
tratado con
fibratos,
solicitar
transaminasas
Control anual
Control cada 6-
12 meses

HIPERTENSIÓN ARTERIAL
Objetivo
• TA< 130/80mmHg
• TA< 120/75mmHg en pacientes que asocian proteinuria o insuficiciencia renal
Tratamiento
• Iniciar tratamiento con IECA o ARAII
• Si es insuficiente añadiremos otros antihipertensivos: ACA, diuréticos, b-bloq

Seguimiento por Enfermería cada 3-6
meses con visita conjunta médico +
enfermera de manera anual
Seguimiento mensual
Inicio tratamiento y
estilos de vida

OTROS FACTORES DE
RIESGO

OTROS CRIBADOS A
REALIZAR
Eco-Doppler
◦ No se recomienda
cribado
generalizado
◦ Solicitar en aquellos
pacientes con
soplos carotídeos o
signos de
arteriopatía
periférica
Índice tobillo-brazo
◦ Realizar a pacientes
> de 50 años con
algún factor de
riesgo asociado
◦ Alterado por debajo
de 0.9

AAS
Pacientes bajo riesgo cardiovascular
(<10% riesgo a 10 años) no se
recomienda prevención primaria
Pacientes de riesgo moderado (>10
%riesgo a 10 años) considerar iniciar
prevención primaria de manera
individualizada
Dosis entre 75-100mg

COMPLICACIONES
MICROVASCULARES

COMPLICACIONES
MICROVASCULARES Estudio DCCT (diabetes tipo 1) la
terapia insulínica intensiva demostró:
◦ ↓ 76% retinopatía diabética
◦ ↓ 39% patología nefrológica
◦ ↓ 60% neuropatía periférica
Estudio UKPDS (diabetes tipo 2)
◦ ↓ 0.9% de hb glicada redujo en un 25%
complicaciones microvasculares

RETINOPATÍA DIABÉTICA
Causa más frecuente de ceguera en
menores de 65 años en el mundo
occidental
Iniciar cribado en el momento del
diagnóstico en diabéticos tipo 2 y a los
5 años de inicio de diabéticos tipo 1
Cribado bianual
Tensión arterial
factor
precipitante!!!

RETINOPATÍA DIABÉTICA
Deterioro visual progresivo a causa de
edema macular (enfermedad no
proliferativa)
Pérdida visual aguda por hemorragia
vítrea (enfermedad proliferativa)
Tratamiento: fotocoagulación con
laser y/o inhibidores de factores de
crecimiento endotelial

NEFROPATÍA
Más frecuente observarla en DM1
Control anual
◦ Cociente albúmina/creatinina
◦ Filtrado glomerular CKD-EPI

NEFROPATÍA
Estadíos:
◦ Hiperfiltración con aumento del
aclaramiento de creatinina
◦ Microalbuminuria intermitente /situaciones
de estrés
◦ Microalbuminuria persistente
◦ Proteinuria mayor a 0.5g/24h
◦ Insuficiencia renal grave

NEFROPATÍA
Tratamiento con IECA o ARAII
(siempre que las cifras de TA lo
permitan)
Control hiperpotasemia
◦ Disminuir potasio de la dieta
◦ Evitar AINEs, b-bloqueantes y diuréticos
ahorradores de potasio
◦ Resinas de intercambio
Diálisis con filtrado<15%

NEFROPATÍA
¡Ojo antidiabéticos orales!
◦ Evitar sulfonilureas, meglitinidas,
inhibidores alfa-glucosidasas, agonistas
del GLP-1 e inhibidores del
cotransportador sodio-glucosa tipo 2
◦ Permitido el uso de glitazonas,
inhibidores DPP-4 e insulina

NEUROPATÍA PERIFÉRICA
Se observa en el 50% de pacienes
con evolución de más de 25 años de
enfermedad
Más frecuente en pacientes con mal
control glucémico

NEUROPATÍA PERIFÉRICA
Polineuropatía simétrica de
predominio sensitivo distal:
parestesias e hipoestesisas en guante
y calcetín
Neuropatía autonómica: hipotensión
ortostática, taquicardia en reposo,
vejiga neurógena, impotencia,
disfunción motora gastrointestinal,
hipoglucemias inadvertidas

NEUROPATÍA PERIFÉRICA
Amiotrofia motora o neuropatía
proximal motora: debilidad y atrofia de
cuádriceps e iliopsoas
Neuropatías craneales, frecuente III
par: ptosis + diplopia+ dolor
retroorbicular
Neuropatía por atrapamiento
Neuropatía del tronco

NEUROPATÍA PERIFÉRICA

NEUROPATÍA PERIFÉRICA
Test monofilamento
Test diapason
Exploración sensibilidad
Reflejos osteotendinosos
Cuestionarios


NEUROPATÍA PERIFÉRICA

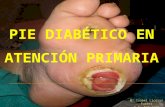
PIE DIABÉTICO
Afectación macrovascular y
microvascular
Base de neuropatía periférica
Autocontrol y control por enfermería.
Más información en:
http://aduyan.blogspot.com.es/2015/0
1/sesion-del-13-de-enero-de-2015-
pie.html

BIBLIOGRAFÍA Mediavilla Bravo JJ. Complicaciones de la Diabetes Mellitus. Diagnóstico y
tratamiento. SEMERGEN: 2001; 27: 132-145.
Complicaciones microvasculares en la Diabetes Mellitus tipo 2. Revista de Endocrinología y Nutrición. 2004; 12 (2): 31-44
Mediavilla Bravo JJ et al. Guías Clínicas Diabetes Mellitus. Badalona: euromedice; 2015
Molina Martín JC, Hernández Silva Y, Molina Martín L A. Factores de riesgos asociados a retinopatía diabética. Rev Cubana Oftalmol. 2006; 19(2)
Faus MJ, Sánchez-Pozo A. Tratamiento, control y seguimiento farmacoterapéutico del paciente diabético. Pharmaceutical Care España 2001;3:240-247
Goday A. Epidemiología de la diabetes y sus complicaciones no coronarias. Rev EspCard. 2002; 55 (6): 657-670
Zafra Mezcua J A, Méndez Segovia J C, Novalbos Ruiz J P, Costa Alonso M J, FaíldeMartínez I. Complicaciones crónicas en los pacientes con diabetes mellitus tipo 2 atendidos en un centro de salud. 2000; 25 (8): 529-535
Carlavilla Martinez A.B, Castelbon Fernandez F.J, Garcia Sanchez J.I,Gracia Lorenzo V, Ibero Esparza C, A. Lalueza Blanco A, Llenas García J, Torres Macho J , YebraYebra M. Manual de diagnóstico y terapéutica medica, Hospital 12 de octubre. Sexta edición. Madrid: MSD; 2007.
Jiménez Murillo L, Montero Pérez FJ. Compendio de Medicina de Urgencias: guía terapéutica. 2ª ed. Madrid: Elsevier; 2005
Aniorte Sanches J.V, Anula Martinez .J, Anula Rodriguez A.M, Aragon Martinez.G, Arrazola Sanginer .M, Bonachela Madueño, M.C, et al. Urgencias y emergencias para personal sanitario. Madrid: Logoss ; 2014.
García Gil D., Mensa J, Domínguez M.B, Benítez J.F. Terapéutica Médica en Urgencias. Cuarta edición. Madrid: Médica Panamericana D.L. 2014
Rivas Jiménez M. Manual de Urgencias. Tercera edición. Madrid: Médica