Auscultación cardíaca
-
Upload
alezita-accosta -
Category
Documents
-
view
331 -
download
0
Transcript of Auscultación cardíaca

Alezita Accosta[Escriba el nombre de la compañía]
[Seleccione la fecha]
[Año]
UNIVERSIDAD AUTONOMA DE MEXICO
FES IZTACALA
ACOSTA OLVERA ITZEL ALEJANDRA
“AUSCULTACION CARDIACA”
DRA. CAMPOS SOLORSANO MARICELA
PRACTICA CLINICA III
GRUPO 2468

INDICE
Auscultación cardiaca
Áreas de auscultación
Características de los ruidos cardiacos
Ruidos de fricción o roce
Pruebas usadas cuando se escuchan o sospechan anomalías
Auscultación de soplos
Mecanismos de producción de soplos
Características de los soplos
Clasificación de los soplos

Auscultación cardíaca
Auscultación cardíaca. Es obvio que no es lo mismo auscultar el corazón de un preescolar con frecuencia cardiaca de 80 latidos por minuto, que el de un lactan- te inquieto con 150. Por eso, en pediatría es importan- te adquirir cierta pericia en la auscultación cardiaca, ya que la mayoría de las cardiopatías se diagnostican en las primeras semanas de la vida.
En los niños más pequeños, la auscultación debe realizarse con la máxima comodidad para el propio niño y para sus padres .Aunque muchas veces es difícil, es conveniente que el niño esté lo más quieto y lo más callado posible. Es importante estar atento de forma sistemática a los componentes del ciclo cardiaco en todos los focos en los que clásicamente se hace la exploración .También hay que valorar que tanto los movimientos respiratorios como los cambios posturales y determinadas maniobras pueden ayudar y aportar importante información diagnóstica.

Áreas de auscultación
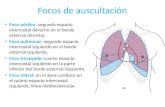
Son zonas donde se perciben mejor los ruidos originados en las diferentes estructuras del corazón. El área aórtica corresponde al segundo espacio intercostal derecho .El área accesoria aórtica se encuentra en el tercer espacio intercostal izquierdo, parasternal (punto de Erb). El área pulmonar se halla en el segundo espacio intercostal izquierdo .Estas tres áreas de auscultación constituyen los denominados focos de la base. El área tricúspide corresponde al borde esternal izquierdo inferior. El área mitral se encuentra en el quinto espacio intercostal izquierdo en la línea media clavicular. Una localización más exacta se presenta en la figura 8-2, en la que se delimitan las áreas de auscultación de la arteria aorta, de la arteria pulmonar y de los ventrículos izquierdo y derecho
CARACTERISTICAS DE LOS RUIDOS CARDIACOS
RITMO Y FRECUENCIA
El ritmo normal es regular, con una cadencia fija o que varía levemente con las excursiones respiratorias. En caso de irregularidad puede hablarse de arritmia, en la que se reconocen tres modalidades:
a. Arritmia respiratoria o fasica
b. Arritmia extrasistólica
c. Arritmia completa
En cuanto a la frecuencia, se considera normal entre 60 y 100 lat/min. Por encima de 100 se denomina taquicardia y por debajo de 60 bradicardia.

RUIDOS DE FRICCION O ROCE
Ruidos cardíacos
Primer ruido (R1). Se produce al cerrarse las válvulas aurículoventriculares (mitral y tricúspide), al inicio de la sístole ventricular. Habitualmente es fácil de identificar, ya que la sístole (espacio entre R1 y R2) es sensiblemente menor que la diástole (espacio entre el R2 y el R1).Aunque la válvula mitral se cierra ligeramente antes que la tricúspide, el primer ruido se suele escuchar como un único ruido.
Segundo ruido (R2). Producido al cerrarse las válvulas sigmoideas (aorta y pulmonar). En este ruido se suelen identificar sus dos componentes; el primero, más fuerte, corresponde al cierre aórtico, y el segundo, algo más débil ,al cierre pulmonar .Al auscultar en el foco pulmonar se suele apreciar con facilidad el desdoblamiento fisiológico del R2 durante la inspiración: durante la misma, se produce un aumento del llenado venoso sistémico a la aurícula derecha ,lo que provoca una prolongación de la eyección del ventrículo derecho y un retraso del cierre de la válvula pulmonar respecto del cierre aórtico .El desdoblamiento fijo del R2 durante el ciclo respiratorio es característico de la comunicación interauricular.
Tercer ruido (R3). Coincide con el final de la fase de llenado ventricular rápido. Está presente en niños sanos, aunque suele aparecer en casos de ventrículos dilatados y poco distensibles (insuficiencia cardiaca congestiva, grandes cortocircuitos, etc.). Su presencia suele produ- cir el llamado “ritmo de galope”.
Cuarto ruido (R4).Se origina por la contracción auri- cular y se sitúa inmediatamente antes que el R1.Es siempre patológico e implica alteraciones en el llenado ventricular y/o mala distensibilidad de esta cavidad.
Ruidos accesorios. Siempre implican patología cardiaca.
Chasquido o “clic” sistólico de apertura o eyección: muy cercano al R1, se ausculta en las estenosis de válvulas sigmoideas o en la dilatación de grandes vasos (hipertensión pulmonar, etc.).
Chasquido diastólico de apertura: situado después del R2, es clásica su auscultación en los casos de estenosis mitral.
Ruidos cardíacos Ruidos fisiológicos

Primer ruido (R1). Está asociado al cierre de la válvula mitral (M1) y de la tricúspide (T1). Señala el comienzo de la contracción ventricular. El primer ruido puede estar disminuido en situaciones de contractilidad disminuida, y aumentado en caso de estenosis mitral, estados hipercinéticos y disminución del intervalo PR. Puede aparecer desdoblado en caso de comunicación interauricular (CIA) o enfermedad de Ebstein.
Segundo ruido. Tiene dos componentes que corresponden, por este orden, a los ruidos de cierre de las válvulas aórtica (A2) y pulmonar (P2). El componente aórtico está aumentado en la hipertensión arterial y en caso de dilatación aórtica. La disminución de su intensidad es un dato sobre el grado de estenosis de la válvula aórticaEl aumento de la intensidad del P2 es un dato importante de hipertensión pulmonar y disminuye en la estenosis pulmonar. Durante la espiración se distinguen los componentes A2 y P2 con un intervalo normal de 0,03 seg; en inspiración esta separación es más amplia (0,06 seg). El desdoblamiento fisiológico en el orden A2-P2 puede ser amplio en el bloqueo de rama derecha, cuando se encuentra aumentada la resistencia a la eyección desde el ventrículo derecho (estenosis pulmonar, hipertensión arterial, embolia pulmonar) o por anticipación de A2. En caso de CIA existe un desdoblamiento amplio y fijo que no tiene variaciones con la respiración. Se produce desdoblamiento paradójico cuando el A2 está retrasado y sigue al P2. Con la inspiración el P2 se retrasa y, por lo tanto, se acerca al A2 (situación inversa a la normal). Esta situación se presenta en caso de bloqueo de rama izquierda, estenosis aórtica grave e insuficiencia ventricular grave. Cuando el P2 es muy débil (tetralogía de Fallot, estenosis pulmonar), puede auscultarse un segundo ruido único en situaciones en que el P2 y el A2 sean sincrónicos (estenosis aórtica, comunicación interventricular) o porque el A2 sea poco intenso (estenosis aórtica).

Ruidos patológicos
Ruidos diastólicos. Tercer ruido (R3). Es audible en individuos jóvenes, menores de 30 años de edad. Es un ruido de baja frecuencia; se localiza en el ápex y se ausculta mejor con la campana que con la membrana y en decúbito lateral izquierdo. Aparece en situaciones de flujo elevado y presión diastólica alta y puede ser el signo más precoz de insuficiencia cardíaca. También aparece cuando hay dilatación ventricular y flujo elevado, como en el caso de insuficiencia mitral.
Cuarto ruido (R4). Es un ruido presistólico producido por la contracción auricular. Se oye mejor durante la espiración, en el área del ápex y en decúbito lateral. El R4 puede ser un ruido fisiológico, pero es infrecuente y casi nunca es audible. El R4 patológico ocurre en la hipertrofia ventricular, por engrosamiento de las paredes ventriculares, o cuando hay alteraciones en la estructura muscular, por fibrosis o infiltración (amiloide, infarto), rigidez o isquemia miocárdica.
Chasquido de apertura mitral. En condiciones normales la apertura de la válvula mitral no es audible; sin embargo, cuando existe estenosis mitral la apertura valvular se manifiesta por un ruido muy breve, de alta frecuencia, que ocurre entre 0,04 y 0,12 seg después del A2. Como regla general, cuanto más corto sea el intervalo, más grave es la estenosis. El chasquido mitral es patognomónico de estenosis, pero puede desaparecer cuando la válvula está muy calcificada o es muy rígida. Ruidos sistólicos. Ruido de eyección aórtica. Ocurre cuando la sangre es expulsada desde el ventrículo izquierdo a la aorta. Sigue al R1, después de un tiempo muy breve (0,02-0,14 seg). Es un ruido agudo, breve y con cualidad de clic. Si es audible en la estenosis aórtica indica que la calcificación de la válvula no es densa y que la estenosis no es grave.
Ruido de eyección pulmonar. Es similar al aórtico, pero se ausculta en el foco pulmonar. Puede estar presente en la estenosis pulmonar, en la hipertensión pulmonar o en la dilatación idiopática de la aurícula derecha.
Chasquido mesosistólico. Es característico del prolapso mitral.
Pruebas usadas cuando se escuchan o sospechan anomalías
Maniobra de Rivero-Carvallo.

b) Sinestesia: Consiste en la capacidad del cerebro de convertir los estímulos recogidos por un sentido en imágenes propias de otro sentido. Un claro ejemplo es la capacidad del músico profesional de "oír música" cuando lee una partitura. De igual manera el médico deberá auscultar el corazón y "ver" cómo se cierran las válvulas, como se generan los soplos y chasquidos; "dibujarlos" mentalmente en su forma y posición relativa.
2 - Posiciones para la auscultación cardiaca
Posición de Pachon: Paciente en semidecúbito lateral izquierdo; de ésta manera, se acerca el corazón izquierdo a la pared costal y los soplos originados en la válvula mitral se auscultarán con mayor facilidad. Posición Aórtica: Paciente en posición sentada con los miembros superiores extendidos y elevados por encima de la cabeza; de ésta manera, se logra auscultar con mayor facilidad los sonidos originados en la válvula aorta. Posición de Lazoulay: Paciente en decúbito dorsal con los miembros inferiores ligeramente elevados; de ésta manera, se favorece el retorno venoso y se ausculta mejor R3.
3.-Respiración
La inspiración incrementa el retorno venoso al lado derecho, por lo que aumenta el volumen sistólico y prolonga la eyección. Lo mismo ocurre en el lado izquierdo con la espiración.
La inspiración profunda (incremento del volumen sistólico del ventrículo derecho) aumenta la intensidad de los soplos originados en la válvula tricúspide, tanto en el sistólico de la insuficiencia como el diastólico en la estenosis tricúspide, mientras disminuyen los sistólicos mitrales y aórticos, los cuales se perciben mejor, lo mismo que, los diastólicos basales (aórtico y pulmonar), durante la apnea postespiratoria. Esta maniobra es muy útil para diferenciar el soplo sistólico de la insuficiencia tricuspidea de la insuficiencia mitral
4.-Ortostatismo
Reduce el retorno venoso y, por tanto, el volumen intraventricular y el gasto cardíaco.
5.-Modificaciones de la longitud del ciclo
Se producen espontáneamente, no inducidas, en casos de fibrilación auricular o extrasistolica. En los ciclos largos aumenta el volumen sistólico
6.-Ejercicio isométrico
Eleva la resistencia periférica e incrementa la presión sistólica.

7.-Acuclillamiento rápido
Eleva la presión sistémica y, a la vez, aumenta el retorno venoso.
8.-Posicion supina.
La posición adecuada del paciente puede ayudar a escuchar mejor los ruidos cardiacos. Para el área de la punta, empiece la auscultación con el paciente en posición supina.
Luego pídale que se voltee hacia el lado izquierdo y escuche con la campana para identificar los ruidos o soplos de llenado de tono bajo (como en la estenosis mitral). Esta posición favorece la percepción de los fenómenos acústicos fraguados en la válvula mitral.
Finalmente, escuche la base con el paciente sentado. Para oír los soplos diastólicos de tono alto (como en la insuficiencia cardiaca aórtica o pulmonar). Presione el diafragma firmemente contra la pared torácica mientras el paciente se inclina un poco hacia adelante.
Ponga al paciente boca arriba y coloque el diafragma hacia el borde esternal izquierdo hacia el tercer espacio intercostal (EIC), punto de Erb. (Los soplos causados por disfunción de la válvula tricúspide y los trastornos de la válvula pulmonar se irradian hacia el punto de Erb. Luego siga hacia el segundo EIC (área pulmonar), donde puede identificarse S1 y S2 y note el desdoblamiento fisiológico de S2 a la inspiración. (S2 es el ruido más más prominente en esta zona de la base).
9.-Nitrito de amilo
Produce vasodilatación sistémica brusca, lo que hace descender la presión arterial y, además, provoca taquicardia. Después, se incrementa muy marcadamente el retorno venoso al corazón derecho. Con todo ello, aumenta el gasto cardíaco y aumenta la presión pulmonar.
10.- La maniobra de Valsalva (por el médico italiano Antonio María Valsalva) es cualquier intento de exhalar aire con la glotis cerrada o con la boca y la nariz cerradas. Se conoce también como test de Valsalva o método de Valsalva. La intención inicial de Valsalva era crear una forma de expulsar el pus del oído medio.

Una maniobra de Valsalva efectuada con la glotis cerrada tiene como resultado un drástico aumento de la presión dentro de la cavidad torácica, la parte del tórax que engloba a los pulmones y al corazón. En una exhalación normal, el diafragma se relaja, ascendiendo hacia la cavidad torácica, lo cual hace que aumente la presión en el interior de los pulmones y el aire sale expulsado. De esta forma, con la glotis cerrada el aire no puede escapar y aumenta la presión en la cavidad torácica hasta que el aire es expulsado o se vuelve a relajar el diafragma. Como efecto, se reduce el flujo sanguíneo dentro de la cavidad torácica, especialmente en las venas cercanas al atrio derecho del corazón.
Reduce el entorno venoso al lado derecho, lo que reduce el volumen sistólico y el periodo eyectivo del ventrículo derecho. A los pocos segundos de cesar la presión, ocurre lo mismo en el lado izquierdo.
AUSCULTACION DE SOPLOS
MECANISMOS DE PRODUCCION DE LOS SOPLOS
SOPLOS
Son ruidos que aparecen en relación con el ciclo cardiaco en la región precordial o en su vecindad, con unas características acústicas comparadas por Laennec, al ruido del fuelle al avivar el fuego. Su importancia semiológica es considerable, pues al lado de soplos que evidencian otros innocuos que, de ser mal valorados, pueden etiquetar a un sujeto sano de cardiopatía, con las limitaciones que ello supone. El soplo es, en realidad, el mayor productor de enfermedad iatrogénica que han creado la ciencia médica y sus instrumentos.
1.- Orgánico: en relación con una lesión anatómica irreparable del aparato valvular (estenosis aórtica o mitral). Son sistólicos, diastólicos, continuos, intensos, de timbre rudo y musical; suelen acompañarse de frémito o tril palpatorio, y se irradian a una distancia mayor o menor. Persisten en el curso del tiempo, y se

perciben mejor cuando aumenta la intensidad de la concentración cardiaca con la medicación tónica.
2- Funcionales: por dilatación del corazón y delo anillo de inserción perivalvular; la válvula es sana, pero insuficiente, como ocurre con la mitral en la dilatación del ventrículo izquierdo (mitralización) y con la tricúspide (tricuspidación) en la del corazón derecho. Son sistólicos y rara vez diastólicos (hasta el punto de admitirse la organicidad de todo soplo diastólico mientras no se demuestre lo contrario), no muy intensos, cortos, se irradian poco y rara vez presentan frémito. Son más sonoros durante el trabajo corporal. Remiten al mejorar el estado del corazón. Se auscultan en los focos mitral, pulmonar y tricuspídeo.
CARACTERISTICAS DE LOS SOPLOS
Irradiación y propagación:
Los soplos se difunden den la dirección de la corriente sanguínea, aunque no con ella, pues la propagación de las vibraciones acústicas es de mayor velocidad que dicha corriente y se hace preferentemente, a través de tejidos de mayor capacidad vibratoria (huesos). Los soplos intensos y los ruidos musicales alcanzan mayor distancia que los débiles, graves (Como el rumor diastólico de la estenosis mitral) o con el carácter aspirativo sólo audibles en un área determinada.
Tono y timbre:
Atendiendo al tono, los soplos se clasifican en graves (frecuencia vibratoria menor de 200 c/s) y agudos (entre 200-400 c/s). los primeros se recogen mejor en la cápsula sin membrana del fonendoscopio; los segundos, con la cápsula de diafragma.
El mejor ejemplo de soplo grave es el perisistólico de la estenosis mitral, que, por asemejarse más a un rumoro tronar lejano o al ruido que se oye al aplicar la palma de la mano en el oído mientras se mueven los dedos, es costumbre denominarlo con la palabra roulement, arrastre o retumbo.
El timbre depende de la causa productora del sonido, la velocidad sanguínea y la resonancia de las cavidades vecinas, pudiendo ser aspirativo (dulce), en chorro de vapor, musical o ruido (rasposo). Los soplos diastólicos basales ca
si siempre son aspirativos, mientras que los sistólicos de esta localización, los mitrales y triscuspídeos, suelen ser en chorro de vapor, más o menos rudos; el roulement o arrastre es rasposo, poco soplante, como rodamiento. Los soplos

musicales (piantes) suelen observase en las endocarditis vegetantes y roturas musculotendinosas.
En muy importante valorar las variaciones acústicas experimentadas por los soplos en ocasión del ejercicio, de los cambios de posición y de las diversas fases del ciclo respiratorio en la respiración forzada, así como por la inhalación de nitrito de amilo o de la toma de drogas vasopresoras.
Grados de intensidadEn la actualidad, para expresar la intensidad de los soplos se emplea una escala arbitraria de seis grados (de I a VI). Para expresar la intensidad de un soplo se indican el grado y la escala que se utiliza (p. ej., I/VI significa grado uno sobre seis). Grado I: es el soplo más suave que puede oírse. Grado II: es el soplo fácilmente audible. Grado III: soplo llamativo; casi siempre indica cardiopatía. Grado IV: soplo intenso; siempre se acompaña de thrill.Grado V: soplo muy intenso con thrill; se oye con el fonendoscopio sobre el tórax. Grado VI: soplo audible con el fonendoscopio separado del tórax.
CLASIFICACION DE LOS SOPLOS
La clasificación más ampliamente aceptada divide los soplos en: a) sistólicos, que pueden ser de eyección, o mesosistólicos y regurgitantes o pansistólicos, b) diastólicos y c) continuos.
Soplos sistólicos
Soplos de eyección. Se producen cuando existe una dificultad para el paso del flujo a través de una estenosis en el tracto de salida ventricular o en las válvulas sigmoideas. El soplo comienza después del R1, adquiere intensidad progresiva a medida que aumenta el gradiente de presiones y flujo hasta la mitad de la sístole, y luego desciende cuando disminuye dicho gradiente. Termina antes del componente R2 de la válvula afectada. En conjunto, el soplo adopta la forma in crescendo-in diminuendo (fig. 8-3). La intensidad del soplo está relacionada con la velocidad del flujo, la que a su vez está condicionada por el volumen de eyección, el área del orificio y la fuerza de aceleración. Los soplos patológicos incluyen la estenosis valvular aórtica o pulmonar, la presencia de una válvula sigmoidea anormal sin estenosis, la dilatación de la aorta ascendente o de la arteria pulmonar y la obstrucción no valvular en el tracto de salida derecho o izquierdo. El soplo de la estenosis aórtica es de carácter áspero, se ausculta con mayor intensidad en el área aórtica y en el tercer espacio intercostal izquierdo o punto de Erb, y se irradia a las arterias del cuello. Los datos auscultatorios de gravedad son un soplo largo o intenso, un pico máximo más tardío, un R2 único o paradójico y un R4. El reconocimiento de un ruido sistólico de eyección (clic) indica una válvula flexible con grado moderado de estenosis.

Características principales de los soplos de eyección
Tipo Características
Inocente o funcional Protomesosistólico, nunca holosistólico
Intensidad<3
Suave, sin frémito
Disminuye o desaparece en ortostatismo
Se oye generalmente en áreas 1 ó 2, excepto el so-
plo vibratorio (de Still),de timbre caracterís-
tico en área 4
Estenosis aórtica Rudo, baja frecuencia
Area 1, irradiación a carótidas
Fase creciente tanto más prolongada cuanto más se-
vera
Frecuente asociación de click de eyección

Asociación de 4° ruido y desdoblamiento paradójico
del segundo ruido indica gravedad
Miocardiopatía hipertrófica Holosistólico
Areas 3, 4 y 5
Cuarto ruido muy frecuente
Comportamiento característico ante maniobras
Estenosis pulmonar Rudo, holosistólico
Area 2
Fase creciente tanto más prolongada cuanto más
severa
Desdoblamiento amplio del segundo ruido
Click de eyección sistólico muy frecuente
Comunicación interauricular Similar al funcional
Desdoblamiento fijo del segundo ruido

Soplos funcionales. Los soplos inocentes o benignos son de baja intensidad (grado I), ocupan la mitad o dos tercios de la sístole y suelen desaparecer con el ortostatismo. Generalmente se oyen a lo largo del borde esternal izquierdo, entre el segundo y el cuarto espacios intercostales. Son frecuentes en niños y tienden a desaparecer con la edad, aunque pueden persistir en el 20 % de los adultos. Cuando el soplo es audible en mesocardio se denomina soplo de Still. Los soplos por aumento de flujo son funcionales y se producen en presencia de válvulas normales. Así ocurre, por ejemplo, en casos de tirotoxicosis, fístula arteriovenosa, bradicardia extrema, anemia o situaciones en que el hematócrito es inferior al 50 % del valor normal. El paradigma es el embarazo. El soplo de la esclerosis valvular aórtica se produce porque la fibrosis, la rigidez y el engrosamiento de la válvula limitan su apertura. Este soplo es más intenso que los funcionales y puede aparecer en el 50 % de las personas mayores de 50 años.
Soplos de regurgitación. Son generados por el efecto de un prolongado gradiente de presiones entre el ventrículo y la aurícula, comienzan poco antes de abrirse la válvula aórtica y se prolongan más allá de su cierre. El soplo se extiende a toda la sístole; es decir, es un soplo pansistólico u holosistólico (fig. 8-4).El soplo de regurgitación mitral tiene una morfología rectangular (en plateau) y se extiende durante toda la sístole. Su tonalidad es alta cuando el flujo no es cuantioso, pero más baja si éste aumenta. Su intensidad máxima se produce en el ápex, irradiándose a la axila izquierda. Se asocia a la disminución de la intensidad de R1, desdoblamiento amplio de R2 y presencia de R3 cuando la regurgitación es voluminosa. Cuando el prolapso de la válvula mitral se acompaña de regurgitación la auscultación es característica: chasquido mesosistólico intenso y muy breve. El soplo se oye en la mitad de la sístole o hacia el final, siguiendo al chasquido inicial. Otras causas de soplos de regurgitación mitral, menos frecuentes, son la calcificación del anillo mitral, la rotura de cuerdas, la disfunción del músculo papilar y la existencia de una hendidura mitral por defecto congénito. El soplo de regurgitación tricúspide es pansistólico, se ausculta mejor en la parte baja del borde esternal izquierdo y aumenta con la inspiración y al elevar las piernas. Se produce cuando existe una lesión orgánica de la válvula o en situaciones de aumento de volumen y presión que causa dilatación del ventrículo derecho: hipertensión pulmonar primaria o secundaria, CIA y enfermedad de Ebstein. Como la mayoría de los soplos que se originan en cavidades derechas, aumenta de intensidad con la inspiración (signo de Carvallo).

Características principales de los soplos sistólicos de regurgitación
Tipo Características
Regurgitación mitral Se oye mejor en área 5 y se irradia a axila
Generalmente es rectangular, pero puede ser decreciente,
sobre todo si es severa y aguda
Tercer ruido muy frecuente
Si es severa puede haber soplo diastólico mitral de llenado
Prolapso mitral Meso-telesístole
Chasquido/s en mesotelesístole precediendo al soplo
Regurgitación tricúspide Se oye mejor en área 4
Aumenta en la inspiración (signo de Carvallo), excepto si
hay fallo derecho severo
Comunicación interven- Holosistólico rudo, en áreas 3 y 4 e irradiado hacia la dere-
Tricula recha
Su longitud es tanto menor cuanto mayor hypertension pulmonar


Soplos diastólicosPueden producirse: a) por obstrucción al llenado ventricular (estenosis mitral o tricúspide); b) por aumento del flujo de llenado ventricular (insuficiencia mitral, comunicación interventricular, CIA, y c) por incompetencia valvular (insuficiencia aórtica o pulmonar). El soplo de la estenosis mitral se inicia cuando se produce el chasquido de apertura mitral, poco tiempo después del componente A2. Si existe ritmo sinusal, la contracción auricular genera mayor gradiente de flujo al final de la diástole y se produce un crescendo, que es el denominado arrastre o soplo presistólico. La frecuencia del soplo es baja, porque es producido más por el flujo que por el gradiente. Esta baja frecuencia hace que el soplo se describa como «rodante» o «retumbo». El soplo mitral se ausculta en el ápex y en un área delimitada; prácticamente no tiene irradiación y es más audible en decúbito lateral. El R1 es de elevada intensidad. El chasquido de apertura es un ruido muy breve, bien diferenciado, producido en el momento de máxima apertura de la válvula mitral, por vibración de la parte central de las valvas, que suele ser flexible. No siempre está presente, pero si lo está define el diagnóstico de estenosis mitral. Ésta será leve si el soplo diastólico es corto y precoz y el tiempo entre A2 y el chasquido es largo. La estenosis será grave si el soplo es pandiastólico con refuerzo presistólico y el tiempo entre A2 y el chasquido es breve. El soplo de la estenosis tricúspide tiene su área de auscultación en la zona baja parasternal. El soplo es corto y generalmente tardío en la diástole, aumenta con la inspiración y es de baja frecuencia. Otros soplos diastólicos tricúspides son los producidos por flujos muy aumentados a través de la válvula, como ocurre en una CIA o una regurgitación tricúspide. Aumentan con la inspiración, el ejercicio y la elevación de los miembros inferiores.
El soplo de regurgitación aórtica comienza con el componente aórtico del R2, es en general de carácter decreciente, y finaliza con el R1. Es de alta frecuencia, ya que está producido más por gradiente que por flujo, y es de alta velocidad. Se ha comparado con el ruido que hace el aire al ser expelido por la boca (¡ah!). Cuando la insuficiencia aórtica es muy intensa y ha producido disfunción ventricular, la presión diastólica ventricular es muy alta, y el gradiente entre la aorta y el ventrículo izquierdo decrece muy rápidamente En estas circunstancias la intensidad del soplo puede ser mínima. En pacientes con regurgitación de moderada a grave se ausculta un soplo de eyección como resultado de un elevado volumen latido expulsado a través de una válvula deformada; esto no indica necesariamente la existencia de una estenosis asociada. El soplo de regurgitación pulmonar más característico es el que se produce en la hipertensión pulmonar. Se conoce como soplo de Graham-Steel yes de alta frecuencia, de baja intensidad (I-II/VI), decreciente y aumenta con la inspiración.
Soplos continuosSon soplos que se auscultan durante la sístole y la diástole, sin detención. Se originan por un gradiente que persiste durante todo el ciclo cardíaco, entre una

cámara de alta presión (arterial o ventricular) y otra de baja presión. Son ejemplo de ello las fístulas arteriovenosas o la persistencia del conducto arterioso.
Características principales de los soplos continuos
Tipo Características
Persistencia del conducto Creciente hasta segundo ruido, luego decreciente
arterioso
Tonalidad alta
Se oye en áreas 2 y 3
Porción diastólica desaparece si hipertensión pulmonar
Zumbido venoso Funcional
Se oye en zona lateral del cuello
Intensidad igual a lo largo de todo el ciclo
Se oye en ortostatismo y no en decúbito
Roce pericárdico Cualidad superficial, rasposo
Sincronismo con sístole auricular, sístole ventricular
y llenado rápido
Se oye mejor en áreas 4 y 5
Influencia fases respiración
Roces pericárdicosEl roce pericárdico se atribuye al contacto de las hojas visceral y parietal del pericardio. Cuando la pleura está afectada, hay que diferenciarlo del roce pleural producido por el contacto con la hoja externa del pericardio. El roce es un ruido áspero, rugoso y rasposo, que se oye muy superficialmente y parece aumentar de intensidad al ejercer mayor presión con el fonendoscopio sobre la piel. Prestando atención pueden llegar a distinguirse tres componentes del ruido: sistólico, diastólico y presistólico.

Figura 8-4
BIBLIOGRAFIA
Bates, B. Propedéutica Médica. México, 2001
Mosby, Guía de Exploración Física. 2000
Novey Donald. Guía de Exploración Clínica. Interamericana. 1990
Surós, J. Semiológica Médica y Técnica Exploratoria, Salvat, México, 1990