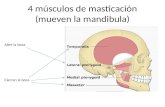
Enfermedades de la boca
-
Upload
victor-murillo -
Category
Documents
-
view
238 -
download
2
description
Transcript of Enfermedades de la boca

ENFERMEDADES DE LA BOCA
INTEGRANTES:
● YOLANDA PAREDES SALAZAR ANGI PUICON RUIZ
● DIANA ROMAN PINTADO ● VICTOR MURILLO ORTIZ ● BESSY TORRES CORTEZ
CURSO:
● COMPUTACIÓN I
2016

LA CARIES Causas: La caries dental es un trastorno común. Suele aparecer en los niños y en los adultos jóvenes, pero puede afectar a cualquier persona. Es una causa común de pérdida de los dientes en las personas más jóvenes. Las bacterias se encuentran normalmente en la boca. Estas bacterias convierten los alimentos, especialmente los azúcares y almidones, en ácidos. Las bacterias, el ácido, los pedazos de comida y la saliva se combinan en la boca para formar una sustancia pegajosa llamada placa que se adhiere a los dientes. Es más común en los molares posteriores, justo encima de la línea de la encía en todos los dientes y en los bordes de las obturaciones. La placa que no se elimina de los dientes se convierte en una sustancia llamada sarro o cálculo. La placa y el sarro irritan las encías, produciendo gingivitis y periodontitis. La placa comienza a acumularse en los dientes al cabo de 20 minutos después de comer. Si ésta no se quita, comenzará a presentar caries. Los ácidos en la placa dañan el esmalte que cubre los dientes y crean orificios allí .Las caries generalmente no duelen, a menos que se tornen muy grandes y afecten los nervios o causen una fractura del diente. Sin tratamiento, pueden llevar a un absceso dental. La caries dental que no se trata también destruye el interior del diente (pulpa), lo cual requiere un tratamiento más extenso o, en el peor de los casos, la extracción de éste. Los carbohidratos (azúcares y almidones) aumentan el riesgo de caries dentales. Los alimentos pegajosos son más dañinos que los no pegajosos, ya que permanecen sobre los dientes. Los refrigerios frecuentes aumentan el tiempo en que los ácidos están en contacto con la superficie del diente. Síntomas Puede no haber síntomas, pero si se presentan, pueden abarcar:
● Dolor de muela o sensación dolorosa en los dientes, sobre todo después de consumir bebidas o alimentos dulces, fríos o calientes
● Hoyuelos o agujeros visibles en los dientes Pruebas y exámenes La mayoría de las caries se descubren en sus fases iniciales durante los chequeos dentales de rutina. Un examen dental puede mostrar que la superficie dental está blanda.

Las radiografías dentales pueden mostrar algunas caries antes de que sean visibles para el ojo. Tratamiento El tratamiento puede ayudar a impedir que el daño a los dientes lleve a caries dentales. El tratamiento puede involucrar:
● Obturaciones ● Coronas ● Tratamiento de conductos
Los odontólogos obturan los dientes eliminando el material dental cariado con el uso de una fresa dental y reemplazandolo con un material como las aleaciones de plata, oro, porcelana o resina compuesta. Estos dos últimos materiales son los que más se asemejan a la apariencia natural del diente y son los preferidos para los dientes frontales. Muchos odontólogos consideran que las amalgamas de plata y de oro son más resistentes y suelen usarlas para los dientes posteriores.
También hay una tendencia a utilizar la resina compuesta altamente resistente en los dientes posteriores. Las coronas o "fundas dentales" se usan si la caries es extensa y hay una estructura dental limitada, la cual puede ocasionar dientes debilitados. Las obturaciones grandes y los dientes débiles aumentan el riesgo de ruptura de estos. El área cariada o debilitada se elimina y se repara. Se coloca una corona sobre la parte del diente que queda. Dichas coronas suelen estar hechas de oro, porcelana o porcelana pegada a metal. Un tratamiento de conductos se recomienda si el nervio del diente muere como consecuencia de una caries o de una lesión. Se extrae el centro del diente, incluidos el nervio y el tejido (pulpa) vascular, junto con las porciones cariadas del diente y las raíces se rellenan con un material sellante. El diente se rellena y por lo regular se necesita una corona. Expectativas El tratamiento a menudo salva el diente. El tratamiento a tiempo es menos doloroso y menos costoso. Es posible que usted necesite un anestésico (lidocaína) y analgésicos recetados para aliviar el dolor durante o después de un tratamiento dental. El óxido nitroso (óxido de dinitrógeno) con anestesia local u otros medicamentos puede ser una opción si usted le teme a los tratamientos dentales. Posibles complicaciones

● Molestia o dolor ● Diente fracturado ● Incapacidad para morder con los dientes ● Sensibilidad dental
Cuándo contactar a un profesional médico Llame al odontólogo si tiene un dolor de muela. Igualmente, acuda al odontólogo para un examen y limpieza de rutina si no se ha realizado una en los últimos 6 meses. Prevención La higiene oral es necesaria para prevenir las caries y consiste en la limpieza regular profesional (cada 6 meses), cepillarse por lo menos dos veces al día y usar la seda dental al menos una vez al día. Se pueden tomar radiografías cada año para detectar posible desarrollo de caries en áreas de alto riesgo en la boca. Los alimentos masticables y pegajosos, como frutas deshidratadas y caramelos, conviene comerlos como parte de una comida en lugar de refrigerio. De ser posible, cepíllese los dientes o enjuáguese la boca con agua luego de ingerir estos alimentos. Reduzca los refrigerios, los cuales generan un suministro continuo de ácidos en la boca. Evite el consumo de bebidas azucaradas o chupar caramelos y mentas de forma frecuente. Los sellantes dentales pueden prevenir algunas caries. Son películas de material similar al plástico que se aplican sobre las superficies de masticación de los dientes molares, que previenen la acumulación de placa en los surcos profundos de estas superficies. Los sellantes suelen aplicarse a los dientes de los niños, poco después de la erupción de los molares. Las personas mayores también pueden beneficiarse del uso de los sellantes dentales. Con frecuencia, se recomienda el fluoruro para la protección contra las caries dentales. Las personas que consumen fluoruro en el agua que beben o que toman suplementos de fluoruro tienen menos caries dentales. También se recomienda el fluoruro tópico para proteger la superficie de los dientes, lo cual puede incluir una pasta dental o un enjuague bucal. Muchos odontólogos incluyen la aplicación de soluciones tópicas de fluoruro (aplicadas a un área localizada de la dientes) como parte de las consultas de rutina.

Gingivitis
Es una inflamación de las encías es la etapa inicial de la enfermedad de las encías
y la más fácil de tratar. La causa directa de la gingivitis es la placa: una película
suave, pegajosa y sin color formada por bacterias, que se deposita constantemente
sobre los dientes y encías.
Si el cepillado y el uso diario del hilo dental no eliminan la placa, la misma produce
toxinas (venenos) que irritan el tejido gingival, causando gingivitis. En esta primera
etapa de la enfermedad, el daño puede revertirse, ya que el hueso y el tejido
conectivo que sostienen los dientes en su lugar todavía no han sido afectados. Sin
embargo, si se deja sin tratamiento, la gingivitis puede transformarse en periodontitis
y provocar daños permanentes a sus dientes y mandíbula.
Los signos y síntomas clásicos de
la gingivitis son las encías rojas,
hinchadas y sensibles que pueden
sangrar cuando se cepillan. Otro
signo de enfermedad en las encías
es que las mismas se han
retrocedido o retirado de los
dientes, confiriéndole a sus dientes
una apariencia alargada. La enfermedad de las encías puede provocar la formación de
bolsas entre dientes y encías donde se junta la placa bacteriana y restos de
comidas. Algunas personas pueden experimentar mal aliento o mal gusto
recurrentes aún cuando la enfermedad no esté avanzada.
Para evitar esta enfermedad se necesita

La correcta higiene bucal es fundamental. Las limpiezas profesionales también son
extremadamente importantes pues una vez que la placa se endurece y acumula, o
se transforma en sarro, sólo un dentista o higienista podrá eliminarla.
∙ Cepillado correcto y uso apropiado del hilo dental para eliminar la placa, los
restos de alimentos y controlar la acumulación de sarro
∙ Alimentación correcta para asegurar la adecuada nutrición de su mandíbula y
dientes
∙ Evitar cigarrillos y otras formas de tabaco
∙ Programar controles regulares con su dentista
EL TRATAMIENTO DE LA PERIODONTITIS
∙ El periodontólogo está especializado en gingivitis y periodontitis, por lo que es la
persona adecuada para tratar esta afección. El tratamiento de la periodontitis es
más largo y delicado que el de la gingivitis. De hecho, si el problema ha
alcanzado la fase de la periodontitis, se habrá formado ya una bolsa periodontal
de una profundidad variable. La enfermedad provoca la destrucción parcial del
tejido periodontal, por lo que será necesario desinfectar y eliminar todo el tejido
infectado antes de sustituirlo. Los objetivos del tratamiento de la periodontitis
son:
∙ Objetivo 1: Identificar los factores agravantes (posición de los dientes, higiene
bucal insuficiente, tabaquismo, causas genéticas, enfermedades) para prevenir
que la enfermedad se extienda a
otros dientes.
∙ Objetivo 2: Controlar la enfermedad
eliminando las bacterias y el sarro de
la raíz del diente y realizar una
limpieza a fondo para desinfectar.
∙ Objetivo 3: Reparar o regenerar el
tejido periodontal dañado.

SÍNDROME SJÖGREN Es un trastorno producido por un rechazo inmunitario a las propias células del
organismo humano. El organismo no
reconoce a sí mismo y lesiona sus
propias células. En este caso el ataque
se produce fundamentalmente a las
glándulas secretoras.
● Principales síntomas son:
o Que afectan a las Glándulas salivales :
§ Boca seca
§ Falta de saliva en la boca
§ Aumento de las glándulas parótidas
§ Falta del gusto por la comida
§ Dificultad para pasar los alimentos
o Que afectan a los ojos :
§ Ojos resecos
§ Picor en los ojos
§ Sensibilidad a la luz
§ Enrojecimiento
§ Llagas en las córneas

● Padecen del síndrome de Sjögren :
Aunque este síndrome puede afectar a personas de cualquier raza y edad, la
mayoría de las personas con el síndrome de Sjögren son mujeres. Además es
muy raro entre los niños, ya que casi siempre se presenta después de los 40
años de edad.
● Causa del síndrome de Sjögren:
Es una enfermedad auto inmunitaria. El sistema inmunitario se encarga de
combatir las enfermedades al eliminar los virus y las bacterias que pueden ser
dañinos para el cuerpo. Sin embargo, con las enfermedades auto inmunitarias, el
sistema inmunitario se equivoca y ataca las partes sanas de su propio cuerpo.
En el caso del síndrome de Sjögren, el sistema inmunitario ataca las glándulas
que producen las lágrimas y la saliva y evita que funcionen de manera
adecuada. Esto causa resequedad en los ojos y la boca.
Los médicos no saben qué causa el síndrome de Sjögren. Se cree que puede
ser causado por una combinación de dos factores:
o Los genes
o La exposición a algún virus o bacteria.

MALOCLUSIÓN
Las personas con maloclusión tienen algún problema en el alineamiento de los dientes por lo que hay problemas a la hora de ajustar los dientes superiores e inferiores (mordida). Aproximadamente un 90% de la población sufre maloclusión dental o una oclusión dental defectuosa.
Tipos de maloclusiones
Maloclusión de Clase I: Esta se produce cuando hay una relación normal de los molares, pero la línea de oclusión es errónea debido a una posición dental incorrecta, rotaciones, anomalías en las relaciones verticales, transversales o por la desviación sagital de los incisivos.
Maloclusión de Clase II: División I. Los incisivos centrales superiores se encuentran en protusión, el resalta esta aumentado. La sobremordida puede estar aumentada, normal o disminuida. División II. Los incisivos centrales superiores están retroinclinados, los incisivos laterales proinclinados, el resalte está disminuido y la sobremordida aumentada.
Maloclusión de Clase III: Esta se da cuando el surco vestibular del primer molar inferior ocluye por mesial de la cúspide vestibular del primer molar superior.
Cuando la Clase II o la Clase III se encuentran solamente en un lado se llama mordida o oclusión unilateral.

Maloclusiones transversales
Mordidas cruzadas unilaterales: Son aquellas que suelen ir asociadas a una desviación de la línea media ligeramente hacia un lado de la mordida cruzada.
Mordidas cruzadas bilaterales: Estas no suelen ir asociadas a ninguna desviación.
Mordidas en tijera: En estas mordidas podemos observar que las cúspides de los molares superiores están por fuera de los molares inferiores de forma unilateral.
Signo de Brody: Esta mordida presenta las características de la mordida anterior pero de forma bilateral, es decir, en las dos zonas de la arcada dental. La arcada superior cubre por completo la arcada inferior.
Maloclusiones verticales
Sobremordida: Un paciente presenta sobremordida cuando el entrecruzamiento incisivo supera los 2,5mm, es mayor a 1/3 o mayor del 2530%.
Mordida borde a borde: Caso de sobremordida 0 donde hay contacto entre incisivo en algún momento del movimiento dentario.
Mordida abierta: Cuando hay sobremordida cero sin contacto entre incisal. La mordida abierta no es sinónimo de resalte cero, pues puede acompañar de cualquier tipo de resalte (+, , o 0) aunque será poco acentuado. Se ve en mordidas abiertas compensadas y en denticiones desgastadas.

¿Qué es el cáncer bucal?
El cáncer bucal se produce en los labios (generalmente, en el inferior), dentro de la boca, en
la parte posterior de la garganta, en las amígdalas o en las glándulas salivales. Afecta con
mayor frecuencia a los hombres que a las mujeres, y principalmente lo padecen personas
mayores de 40 años. El tabaquismo en combinación con la ingesta fuerte de alcohol
constituye factores claves de riesgo.
La detección tardía del cáncer bucal puede implicar cirugía, terapia radiante y quimioterapia
¿Cuáles son los síntomas del cáncer bucal?
Usted no siempre podrá identificar los primeros signos de alerta, de allí la importancia de las
revisiones odontológicas y médicas regulares. Su dentista cuenta con la capacitación
necesaria para identificar las señales de alerta del cáncer bucal. No obstante, además de
los controles regulares, usted debe visitar a su dentista si observa alguna de las siguientes
anomalías:
∙ Una llaga en los labios, en las encías o dentro de su boca que sangra con facilidad y no
cicatriza
∙ Un bulto o engrosamiento en la mejilla que usted puede percibir con la lengua
∙ Pérdida de sensaciones o adormecimiento en alguna parte de la boca
∙ Manchas blancas o rojas en las encías, la lengua o dentro de la boca
∙ Dificultad para masticar o deglutir los alimentos
∙ Dolor, sin explicación alguna, en la boca o sensación de atoramiento en la garganta
∙ Hinchazón muy fuerte de la mandíbula, provocando que la prótesis no se ajuste
apropiadamente
∙ Cambio en la voz
¿Cómo prevenir el cáncer bucal?
. El 80 o 90% de los casos de cáncer bucal se deben al tabaquismo.
Tabaquismo: la relación entre tabaquismo, cáncer de pulmón y enfermedades cardíacas ha sido extensamente probada. Fumar es perjudicial para su salud en general y dificulta la
lucha de su sistema inmune contra las infecciones o la recuperación de heridas y cirugías.

Entre los adultos jóvenes, fumar puede producir atrofias en el crecimiento y dificultades de
desarrollo. Un gran número de fumadores manifiestan que no huelen o saborean los
alimentos como antes. El tabaquismo también implica riesgos de mal aliento y de dientes
manchados.
Fumar cigarrillos, pipa o cigarros aumenta considerablemente las posibilidades de
desarrollar cáncer de laringe, garganta y esófago.
Masticación de tabaco: los usuarios crónicos de tabaco sin humo tienen 50 veces más riesgos de desarrollar cáncer bucal que los demás.
Lo mejor es no fumar cigarrillos, cigarros o pipas, o masticar tabaco o tomar rapé. Las
personas que dejan de consumir tabaco, aún después de muchos años de uso, reducen
significativamente el riesgo de contraer cáncer bucal. El consumo crónico o intenso de
alcohol también aumenta el riesgo de cáncer, y el alcohol combinado con el tabaco
constituye un factor de riesgo especialmente alto.
¿Cómo se trata el cáncer bucal?
Después del diagnóstico, un equipo de especialistas (incluye cirujano bucal y un dentista)
desarrollan un plan de tratamiento que se adapta a las necesidades de cada paciente.
Habitualmente se necesita realizar una cirugía y luego se aplica quimioterapia. Es
importante la visita al dentista porque él conoce los cambios que estas terapias ocasionarán
en su boca.
¿Cuáles son los efectos colaterales de la terapia con rayos X?
Cuando se usa una terapia radiante en la cabeza y el cuello, un gran número de personas
sufren irritaciones en la boca, sequedad, dificultades en la deglución y cambios en el gusto.
Los rayos X también incrementan las probabilidades de caries, por eso es especialmente
importante el cuidado de dientes, encías, boca y garganta durante el tratamiento.
Consulte con el especialista en cáncer sobre los problemas bucales que pueden suscitarse
durante o después del tratamiento con rayos X. Consulte a su dentista antes de comenzar
una terapia de rayos X contra el cáncer en cabeza y cuello, pregúntele qué puede hacer
antes, durante y después del tratamiento para evitar efectos colaterales bucales.
¿Cómo mantengo la salud bucal durante la terapia?

Cepille los dientes con un cepillo suave después de las comidas y limpiélos con hilo dental.
Evite las especias y los alimentos gruesos como vegetales crudos, crackers y frutos secos.
Evite el consumo de tabaco y alcohol. Ingiera o mastique chicles o golosinas sin azúcar
para mantener la boca húmeda.
Antes de comenzar la terapia de rayos X, informe a su dentista y concurra a una consulta
para que le realice un examen completo. Solicite a su dentista que se comunique con el
oncólogo responsable de la terapia radiante antes de comenzar el tratamiento.