Fisiologia Tema 4.1 Sangre
description
Transcript of Fisiologia Tema 4.1 Sangre

1º de
Enfermería
Fisiología
Nº de hojas
18
Precio
0.63 €
Tema
4.1 Sangre



Bloque 3. La sangre. Composición y funciones de la
sangre.
Composición de la sangre.
La sangre, considerada como órgano, es la encargada de conectar entre sí a todas las células del
organismo. Les aporta oxígeno y nutrientes, y retira los productos de desecho de su
metabolismo.
La sangre se compone de:
-Una parte líquida: el plasma, que es fundamentalmente agua y también tiene sales, proteínas
plasmáticas y elementos orgánicos.
-Unos elementos celulares o formes que flotan en el plasma, las células sanguíneas.
En el plasma:
El plasma está compuesto por agua, sales y proteínas plasmáticas. El 92% es agua y un 7% son
proteínas plasmáticas:
-Albuminas: transportadoras de hormonas etc. (más abundantes)
-Globulinas: para la defensa, sistema inmunológico.
-Fibrinógeno: elemento esencial de la coagulación.
También se encuentran en el plasma dos gases: el CO2 que se produce en el metabolismo celular
como deshecho y el O2 que es el gas necesario para que se de la respiración celular.
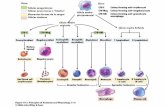
Elementos celulares:
En la sangre se encuentra un conjunto de células de aspecto y función diferentes. Se trata de:
-Eritrocitos o glóbulos rojos: son los más abundantes.
-Leucocitos o glóbulos blancos: dentro de estos tenemos los linfocitos, monocitos,
neutrófilos, eosinofilos y basófilos.
-Plaquetas: en realidad no son células, sino trozos celulares muy pequeños que intervienen
en los procesos de coagulación.
De los 5L de sangre, 2L son células y 3L es plasma.

Iones:
La sangre contiene los siguientes iones: Na, Ka, Cl, H (para el pH, si [H] es muy grande el pH
será ácido, y si es bajo será básico), Ca (huesos), HCO (bicarbonato, sustancias tampones o
amortiguadoras del pH)
Proteinas plasmáticas: tipos y funciones:
Las proteínas mas abundantes son las albúminas, lo que provoca que haya una presión osmótica
coloidal (debido a las proteínas)
-Globulinas: hay varios tipos y todas actúan en la coagulación.
-Fibrinogeno: se transforma en fibrina en el proceso de coagulación. Son proteínas globulares.
-Transferina: se encarga del transporte de hierro que se absorbe en el intestino.
Las proteínas plasmáticas se producen fundamentalmente en el hígado. Todas las células que
están en la sangre se producen en la medula ósea.

Elementos formes
Los fagocitos se crean en la medula ósea a través de las células madre (células totipotenciales,
es decir, células que aun no están diferenciadas y pueden dan lugar a cualquier tipo de célula)
Hematopoyesis (médula ósea): Formación de las células de la sangre. Las más abundantes son
los eritrocitos. La hematopoyesis se produce dentro de las células de los huesos de la médula
ósea
-Eritropoyesis: formación de eritrocitos.
-Leucopoyesis: formación de leucocitos.

La hematopoyesis necesita dos hormonas muy importantes: una que actúa sobre los eritrocitos,
que es la eritropoyetina (EPO): y otra que actúa sobre los leucocitos, la hormona
Trombopoyetina (TPO). También tiene unos factores estimulantes, sustancias interleucinas
que estimulan todos los tipos de células.
La hematopoyesis se regula por sustancias citoquinas que estimulan la formación de más
leucocitos (la producción de leucocitos estimula aun más su producción), para asegurar así
asegurar que hayan células defensivas suficientes (reserva) para luchar contra posibles virus y/o
infecciones.
Las interleucinas son sustancias que liberan leucocitos (están entre los leucocitos).
Tenemos muchas células madre que están inactivadas, por lo que cuando hay presencia de
agentes patógenos, estos estimulan a las células madre para que se activen.
Hematocito: proporción de células entre la fase liquida y la fase celular de la sangre (%), cuando
se hace una medición de una sustancia existente en el organismo. El hematocito nos indica
cuanto esta la sangre enriquecida de células.
Proporción de células que tiene cualquier medición de sangre respecto al total de células de
sangre.
Del 100% de la sangre al 58% es plasma, el 41% son eritrocitos glóbulos rojos y el 1% son
leucocitos o glóbulos blancos.
El exceso de glóbulos rojos es policitemia y el defecto es anemia.
Las mujeres poseen menos glóbulos rojos por lo que presentan menos resistencia.
ERITROCITOS
Los eritrocitos son células anucleadas, responsables del transporte de oxigeno desde los alveolos
pulmonares hasta las células de todos los tejidos. Lo consiguen porque posee una molécula
transportadora llamada hemoglobina.

Fisiologia de los eritrocitos: Caracteristicas
Los eritrocitos son unos sacos cn forma de disco bincovaco que están llenos de enzimas y
hemoglobina (para el transporte), y tiene un diámetro de 7-8 micras. Esta forma les proporciona
una mayor superficie de contacto con los componentes gaseosos (O2 y CO2). Mantiene la forma
por su citoesqueleto.
Cuando el medio cambia su pH, los eritrocitos sufren modificaciones:
Medio isotónico: en este medio el pH es normal, el medio se encuentra en equilibro ya
que tanto el m. interno como el externo tienen la misma concentración. Se mantiene la
forma.
Medio hipotónico: es un medio con poca concentración de sales. Se produce la
turgencia, el agua entra en el eritrocito para equilibrar los medios, por lo que el
eritrocito se hincha. Este proceso se utiliza para sacar hemoglobina del eritrocito, ya que
cuando entra demasiada agua en el eritrocito, este se hincha hasta estallar y la
hemoglobina se libera.
Medio hipertónico: es un medio cargado de sales (la concentración de sales es mayor
fuera). Por osmosis el agua sale del eritrocito para equilibrar los medios, por lo que el
eritrocito se “arruga”.
Funciones de los eritrocitos:
-Transporte de hemoglobina para el transporte de oxigeno.
-Dentro tienen una enzima muy importante, la anhidrasa carbónica para el transporte de
gases, sobre todo de CO2.
-Amortiguador de acido base. Actúa como sustancia tampón para evitar ls cambios bruscos
de pH. El CO2 es un tamponador del pH.
Génesis de los eritrocitos:
Desde las células madres de los eritrocitos los lugares de producción varían.

Eritropoyesis: regulación
La formación de glóbulos rojos se regula de la siguiente manera:
Cuando existe una concentración baja de oxigeno, se necesita producir mas cantidad de glóbulos
rjos ya que cuanto mas eritrocitos mas facilidad para captar oxigeno. Una manera de regular la
formación de eritrocitos es con la EPO, que aumenta la eritropoyesis. La hipoxia tisular (poca
concentración de oxigeno) es un estimulo para el riñón que produce mucha cantidad de EPO (un
90% de EPO), ante un estimulo de hipoxia se activa la formación de EPO.
Funciones de transporte de los gases:
1 gr de Hemoglobina se combina con 1,34 mL de O2.
En los hombres, el transporte máximo es de 20 ml de O2/100ml de sangre, mientras en las
mujeres el transporte máximo es de 14 ml de oxigeno/100 ml de sangre.

Síntesis de la Hemoglobina(Hb)
La Hb se encuentra dentro de los eritrocitos. Esta formada por cuatro cadenas proteicas de
globinas (2α y 2β). Cada cadena esta formada a su vez por un grupo hemo, el cual posee la
capacidad de transportar una molécula de Fe y cada átomo de Fe transporta uno de O2, por lo
que una molécula de hemoglobina transporta cuatro átomos de Fe y cuatro de O2.
El enlace de O2 es suficientemente fuerte como para ser transportado pero lo bastante débil
como para separarse después. Es un enlace de coordinación débil o reversible.
Cuando hay condiciones favorables de O, (cuando la sangre sale de los pulmones) este se une a
la hemoglobina. (Hemoglobina saturada de O2 -> oxihemoglobina)
Cuando hay falta de oxigeno en el tejido, el oxigeno se separa para ser utilizado cuando llega a
los mismos.
Al aumentar la concentración de oxigeno, en los primeros 40 mmHg pasamos de 0-80% de
saturación, lo que significa que hay una gran afinidad.
Del 80-100%, necesita ir incrementando el oxigeno. La saturación es más lenta y por lo tanto,
necesita mas presión para llegar al 100% de saturación.
La sangre venosa posee una presión de 40 mmHg sin oxigeno (en reposo). Cuando llega a los
pulmones, se encuentra con 100 mmHg, por lo que se saturará y se llena (el glóbulo rojo) al
100%. Cuando llegue a los tejidos, soltará 20% de O, debido al cambio de presiones (100-40
mmHg).
El O2 en sangre tiene que estar entre el 80-100%, menos de eso es peligroso para la salud.


1
En los tejidos solo se suelta un 20% de la cantidad de O2, y para que eso suceda debe haber una
saturación de entre 80/100%
El oxígeno tiene una capacidad muy alta por unirse con la Hb, ésta capacidad se llama afinidad,
que puede variar en tres casos:
1) Cambios de temperatura: Una temperatura alta provoca que la unión de la Hb y el
oxígeno sea más difícil (cae la curva) es decir, una afinidad más baja. Sin embargo, una
temperatura baja presenta una afinidad más alta, mayor capacidad de transporte de O2.
La temperatura normal de nuestro cuerpo ronda los 37ºC.
2) Cambios del pH en la sangre: efecto Bohr. El pH ideal es de 7’4. Cuando baja, es decir,
a pH ácido, la afinidad baja. Mientras que un pH alto (básico) aumenta la afinidad.
3) Saturación de la PCO2: (PCO2: Presión parcial de gas carbónico de la sangre) Cuando
las PCO2 son altas, la afinidad disminuye, mientras que si las PCO2 son bajas es más
rápida la saturación, la afinidad aumenta. Normalidad: 40 mmHg.
Transporte de O2 en la sangre. (Intercambio de gases en los pulmones)
El oxígeno, cuando llega a los pulmones, pasa desde los bronquios
a los bronquiolos, y atraviesa todas las membranas. El oxígeno se
difunde y debe atravesar la barrera alveolo-capilar (0’1-1’5 µm)
hasta llegar a la sangre y ahí entrar en el eritrocito para unirse a la
Hb. Cada uno de los eritrocitos se llena de oxígeno. La presión de
oxígeno en los alvéolos es mucho mayor que en los capilares, por
lo que el oxígeno se difunde a favor de gradiente de concentración.
El oxígeno se disuelve mal en el plasma (sólo un 2% se disuelve en
él), por lo que el resto (98%) se una a la Hb formando un
compuesto que se llama oxihemoglobina, HbO2: O2+Hb.
(recordemos que era una reacción débil y estable)
Una vez la sangre es oxigenada, pasa a los grandes tubos, por donde apenas hay pérdida de O2.
Sin embargo, en cuanto la oxihemoglobina llega a los tejidos y cuando la PO2 en éstos es baja,
la oxihemoglobina se disocia liberando el oxígeno en los tejidos y pasa a ser consumido en la
respiración celular.
¡Excepción!: En las células musculares hay una proteína similar a la hemoglobina, llamada
mioglobina. La mioglobina posee un átomo de Fe por lo que capta el átomo de O2 tal y como la
hemoglobina, pero pudiendo mantenerlo más tiempo.
Se puede decir que la mioglobina es un “almacén” de O2, ya que el músculo tiene una reserva
extra de oxígeno que se usa dependiendo de las necesidades dicho músculo.

2
Transporte de CO2 en la sangre.
De la respiración celular se obtiene CO2 como deshecho, que la sangre debe transportar a los
pulmones para expulsarlo del organismo.
Cuando en los capilares se desprende oxígeno, el CO2 pasa a éstos por diferencias de presiones.
La POC2 en las células de los tejidos es alta por lo que pasa a los eritrocitos, donde la POC2 es
baja.
-Parte de CO2 se disuelve en el plasma (se disuelve mejor que el O2, un 7%)
-Un 23% viaja unido a la hemoglobina, formando la carbominohemoglobina.
-El resto, un 70%, en forma de bicarbonatos (HCO-3)
El CO2 se une a agua formando ácido carbónico (H2CO3), que es un ácido débil que se disocia.
Esta unión se da gracias a la enzima anhidrasa carbónica, que hace posible que la reacción sea
muy rápida.
El ácido carbónico se disocia a HCO3- + H+. El HCO3
- sale fuera del eritrocito a través de una
bomba que mete Cl- y saca HCO3-.
La hemoglobina capta los protones (H+) que se habían formado en la disociación para evitar
que los protones se liberen al plasma y se modifique el pH, por lo que la hemoglobina actúa de
tampón. (La unión de la Hb con los protones ~> HHgb)
Anhidrasa carbónica
Co2+H2O ---------------------> H2CO3 -------------> HCO3- + H+
(sale por la bomba Cl-/HCO3-) (se une a Hb, sistema tampón)
Cuando la sangre llega a los pulmones, ocurre el
proceso contrario. El bicarbonato vuelve a entrar, se
une a los protones y la anhidrasa lo vuelve a
convertir en Co2 y H2O.
En los pulmones la PCO2 es más baja, por lo que el
CO2 se libera a los alvéolos y finalmente el CO2 se
expulsa del organismo.
Destrucción de eritrocitos y metabolismo de Fe. A los cinco días, los eritrocitos pasan a ser eritrocitos viejos, y deben destruirse.
Ese proceso ocurre en el bazo. El bazo posee vasos rígidos y duros por los que los eritrocitos
jóvenes pasan sin ninguna dificultad ya que son elásticos y flexibles. Sin embargo los eritrocitos
viejos, que han perdido dichas propiedades, se rompen, desprendiéndose la Hb y el Fe. La Hb se
descompone y se forma la bilirrubina. La bilirrubina va al riñón. Parte de esta se pierde en las
heces y en la orina. En el hígado es usada para crear la bilis.
La destrucción de eritrocitos es una manera de conseguir hierro, aunque la entrada normal de
hierro sea con la dieta. El hierro llega al intestino donde se absorbe y pasa a la sangre gracias a
una proteína, la transferrina. Esta es reconocida por la médula ósea, y así se transfiere el hierro
al grupo Hemo para formar la Hb en lasíntesis y maduración de los eritrocitos. Cuando el
cuerpo no necesita hierro, lo almacena en el hígado mediante una proteína llamada ferritina.

3
Plaquetas, hemostasia y coagulación.
Las plaquetas, también llamadas trombocitos ya que forman trombos, son fragmentos
citoplasmáticos pequeños, irregulares y carentes de núcleo derivados de la fragmentación de sus
células precursoras, los megacariocitos.
La hemostasia es la capacidad de la sangre para detener una extravasación, es decir, parar una
hemorragia o taponar una herida. En este proceso intervienen las plaquetas.
El megacariocito va soltando plaquetas, pequeñas bolsitas en cuyo interior hay sustancias que
facilitan la coagulación.
Las plaquetas pueden estar activadas o inactivas. Cuando circulas por la sangre, en reposo, se
encuentran inactivas (las plaquetas inactivas son pequeños fragmentos celulares con forma de
disco). Sin embargo cuando llega el momento de actuación en el caso de hemorragia, las
plaquetas se activan, transformando incluso su fisiología. (las activadas muestran superficies
epiculadas y se unen unas con otras)
Mecanismo de activación de las plaquetas. Traumatismos de vasos sanguíneos y hemostasia.
La hemostasia es el conjunto de mecanismos fisiológicos por los que el organismo previene la
pérdida de sangre originada por sangrados espontáneos y detiene las hemorragias en caso de
rotura de la pared vascular.
Consta de varias fases:
1) Fase vascular: es un mecanismo nervioso y humoral. Las propias paredes del vaso roto
reaccionan contrayéndose. (respuesta vasoconstrictora)
2) Fase plaquetaria: se forma un pequeño trombo o coágulo, llamado bloqueo temporal.
También comienza la activación de las plaquetas que se empiezan a aglutinar
(agregación de plaquetas) formando un trombo blanco de plaquetas.
3) Fase plasmática: Una molécula enzimática, la trombina, convierte el fibrinógeno
(proteína disuelta en la sangre) en fibrina. La fibrina forma hilos, y la unión de éstos
forman una malla que, a su vez, forma una red en la que se acumulan plaquetas y otros
elementos de la sangre para formar el trombo rojo.
4) Coagulación: Una vez el coágulo o trombo se ha formado y, tras un tiempo, el vaso
comienza a recuperarse, a cicatrizar, el coágulo se disuelve mediante la fibrinolisis.

4
A veces las plaquetas captan una señal equívoca (malformación de las arterias, colesterol…)
y se van agrupando formando un trombo sin haber hemorragias. Son trombos naturales.
En resumen, la función de la hemostasia es:
- Vasoconstricción
- Bloqueo temporal, tapón plaquetario
- Coagulación de la sangre.

5
El activador de las plaquetas
Los factores titulares son los que hacen que las plaquetas se activen, por ejemplo, cuando se
rompe un vaso. Es la rotura del colágeno la que induce la formación de agregaciones de
plaquetas, la liberación de factores plaquetarios y la agregación de plaquetas para la formación
de un tapón. Es por eso por lo que podemos decir que el estímulo de activación de las plaquetas
proviene de la propia herida.
Sin embargo, este proceso no se produce de forma continuada ya que el endotelio está siembre
produciendo anticoagulantes naturales para evitar la formación de trombos o coágulos. Estas
sustancias anticoagulantes son las prostaciclinas y el óxido nítrico.
Factores implicados en la función de las plaquetas.
Vía intrínseca y vía extrínseca.
La coagulación acaba con la formación de un tapón rojo formado por fibrina. Se produce una
cascada de factores llamada vía de coagulación plasmática.
Tiene dos vías: extrínseca e intrínseca.
- Intrínseca: en esta el colágeno es el factor activador que desemboca en las reacciones.
Por contacto de la sangre con tejidos subendoteliales o plaquetas activadas.
- Extrínseca: hay un factor que se desprende de los tejidos (células rotas) produciendo FT
(tromboplastina tisular). Por contacto de la sangre con la trompoplastina tisular.
Estas dos vías desencadenan cascadas de factores distintas que acaban en una fase común o vía
común.
Todas las reacciones que se producen en las dos vías van a hacer que la enzima protrombina de
lugar a la trombina (enzima) que cataliza el paso de fibrinógeno (la fabrica el hígado, se
encuentra en la sangre) a fibrina (proteína que está disuelta en la sangre)
La protrombina está en la sangre de manera inactiva hasta que recibe una señal y se activa,
dando lugar a la trombina. Esta actúa cogiendo el fibrinógeno que pasa a fibrina y se forma
redes o mayas de fibrina gracias al calcio. Se produce la regeneración del tejido. La última fase
es la rotura del coágulo. En todas las fases se necesita calcio para que ocurran las reacciones ya
que es sumamente dependiente de calcio, si falta calcio no se produce la coagulación.

6
Retroalimentación positiva.
Cuando la trombina se activa, manda una señal para que se siga activando y produciendo aún
más esta sustancia, eso es la retroalimentación positiva que también ocurre con el X activo. Solo
debe coagularse el tejido dañado. Hay un sistema para asegurarse que no se coagulen las zonas
no dañadas ya que si eso ocurriera se producirían trombos, pudiendo llegar a ser mortal.
La vitamina K es una sustancia fundamental para la coagulación ya que es necesaria para la
síntesis de factores que participan en la coagulación (factores II, VIII, IX y X). La vitamina K
entra en la dieta mientras que el resto de factores de la coagulación se producen, la mayor parte,
en el hígado. Consecuencias de un hígado enfermo: problemas de coagulación.
Factores que participan en la coagulación.

7
Factores y sinónimos.
Factor VIII es antihemofílico, factor muy importante para la coagulación. Si falta este factor se
produce la hemofilia, una enfermedad en la que la persona no coagula la sangre pudiendo llegar
a desangrarse por cualquier herida.
Finalmente, en conclusión:
El polímero de fibrina, el tapón rojo, es digerido o roto por la enzima plasmina. El tapón se
rompe en fragmentos de fibrina y se disuelve.
Coagulación: Proceso en el que la tombrina convierte el fibrinógeno en fibrina y se forma el
coágulo.
Fibrinólisis: el plasminógeno (proenzima plasmática inactivada) se encuentra en la sangre y se
activa cuando se produce un coágulo, gracias al activador del plasminógeno tisular, y se
convierte en plasmina (enzima activada). También la trombina activa a la plasmina y esta
enzima disuelve el coágulo.
Anticoagulación: se trata de evitar que se produzca el proceso de coagulación. Actúa sobre los
sitios clave de la coagulación: actúa sobre las plaquetas para que no se adhieran o sobre la
cascada de reacciones para que no se produzcan. Puede actuar sobre uno u otro, o sobre los dos.

8
1 y 2: lugares donde actúan la mayoría de los anticoagulantes.
Ejemplos: Heparina, cintrón (inhiben factores de la cascada de reacciones)
Factores endógenos que participan en la fibrinólisis y en la coagulación:
Un factor natural, la antitrombina III, que se produce en el hígado, actúa sobre diversos factores
para inhibirlos, sobre todo sobre la trombina.