Genética y derecho
Transcript of Genética y derecho
“Genética humana: ¿jugando a ser Dios?”
Módulo sobre Aspectos éticos y jurídicos
Sergio Romeo Malanda
Burgos, 28 de Febrero de 2005
Cátedra Interuniversitaria de Derecho y Genoma HumanoUniversidad de Deusto, Universidad del País Vasco/EHU
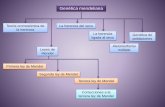
PARTE I
La información genética: obtención, acceso y utilización
PARTE II
Aplicaciones genéticas en el ámbito de la salud
PARTE III
La investigación con células troncales embrionarias
¿Excepcionalismo genético? La información genética presenta rasgos especiales que la diferencian de otra:
1. Es una información no voluntaria: origen y características no dependen no han dependido de la voluntad del individuo (ha sido transmitida por su padres biológicos)
2. Es indestructible, al estar presente prácticamente en todas las células del organismo (mientras esté vivo y, normalmente, incluso después de la muerte).
3. Es permanente e inalterable (salvo mutaciones genéticas espontáneas o provocadas).
4. Tiene capacidad predictiva respecto a enfermedades presintomáticas (normalmente únicamente permite hacer juicios de probabilidad o susceptibilidad).
5. Singularidad: no se comparte con otras personas, a excepción de los gemelos monocigóticos
6. Vinculación biológica con la familia: tanto en sentido vertical (ascendente –padres- y descedente –hijos-) como horizontal (hermanos).
dato genético humano:
“información sobre las características hereditarias de las personas, obtenida por análisis
de ácidos nucleicos u otros análisis científicos”
dato genético humano:
* Dato de carácter personal: cualquier información concerniente a personas físicas
identificadas o identificables
* Datos de carácter personal especialmente protegidos o datos sensibles: datos sobre el
origen racial, la salud y la vida sexual. Todos los datos genéticos tienen la consideración de datos
de salud.
Fines de los datos genéticos:
1. asistenciales (diagnóstico y asistencia sanitaria),
2. investigación médica y científica,
3. identificación personal
Principio general:
consentimiento del sujeto fuente para la realización de un análisis
genético
consentimiento del sujeto fuente para la recogida de muestras necesarias para realizar los
análisis.
Información previa al consentimiento sobre la
finalidad del análisis y cómo se va actuar con la
información resultante (utilización posterior, conservación, etc.).
Excepciones al consentimiento:
a) cesión de datos de salud en casos de urgencia cuando sea necesario para
el tratamiento del paciente;
b) anonimización de las muestras biológicas o los datos genéticos
c) por orden judicial (por ejemplo, investigación criminal)
Derecho a ser informado: El sujeto fuente tiene derecho a saber toda la información que se ha obtenido del análisis genético (derecho de acceso a los datos genéticos).
Derecho a no ser informado: Deberá respetarse la voluntad de la persona de no ser informado de los resultados del análisis genético (también puede negarse a la práctica del análisis genético –derecho a no saber-).
Privacidad y confidencialidad:
Los datos genéticos de carácter personal no podrán ser cedidos ni
revelados a terceros sin el consentimiento de su titular
Conflictos (I)
1. Limitación del derecho a la información por razones de necesidad terapéutica
2. Limitación del derecho a no ser informado (interés de la salud del propio paciente, de
terceros, de la colectividad y por la exigencias terapéuticas del caso)
3. Hallazgos inesperados a raíz de la realización de pruebas genéticas (datos
relativos salud y datos no relativos a la salud)
Conflictos (II): La revelación de información genética a los familiares del paciente
1. La familia biológica como titular de los datos genéticos: habrá que informar a todos los miembros
de la familia biología del resultado del análisis genético.
2. La persona como titular de los datos genéticos (opinión más extendida): la protección de datos
genéticos frente a terceros debe mantenerse incluso cuando ese tercero es un familiar biológico.
Causas de justificación
Datos genéticos y riesgos de discriminación
Art. 6 de la Declaración Universal sobre el Genoma Humano y los Derechos Humanos: “Nadie podrá ser objeto de discriminaciones fundadas en sus características genéticas, cuyo objeto o efecto sería atentar contra sus
derechos o libertades fundamentales y el reconocimiento de su dignidad”.
Art. 7 de la Declaración Internacional sobre los Datos Genéticos Humanos: “a) Debería hacerse todo lo posible por garantizar que los datos genéticos
humanos y los datos proteómicos humanos no se utilicen con fines que discriminen, al tener por objeto o consecuencia la violación de los derechos
humanos, las libertades fundamentales o la dignidad humana de una persona, o que provoquen la estigmatización de una persona, una familia, un
grupo o comunidades”.
Art. 21 de la Carta de los Derechos Fundamentales de la Unión Europea (Constitución Europea): “1. Se prohíbe toda discriminación, y en particular la
ejercida por motivos de sexo, raza, color, orígenes étnicos o sociales, características genéticas, lengua, religión o convicciones, opiniones políticas
o de cualquier otro tipo, pertenencia a una minoría nacional, patrimonio, nacimiento, discapacidad, edad u orientación sexual”.
Objetivos del empresario
1. Selección negativa
2. Selección positiva
3. Controlar la salud de los trabajadores
Intereses de los diferentes sujetos implicados
Empresario: reducir costes
Trabajador: conocer el riesgo
Otros trabajadores: garantizar su seguridad
Terceros relacionados con la empresa: evitar accidentes
Estado: cumplir sus funciones de prevención de accidentes y de protección de la salud de los
trabajadores
Conjugar estos intereses, eliminando cualquier tipo de medida discriminatoria.
Principio general: prohibición de realización de análisis genéticos o de utilización de la información derivada de los mismos como condición previa a la obtención de un empleo, o para la promoción a otro puesto de trabajo
dentro de la misma empresa.
Excepciones: a) que por la naturaleza del puesto de trabajo, se exijan unas determinadas condiciones de
salud (justificación objetiva); b) protección de la salud (del trabajador o de terceros),
El contrato de seguro como contrato de máxima buena fe
Art. 10 de la Ley 50/1980, del Contrato de Seguro: “El tomador del seguro tiene el
deber, antes de la conclusión del contrato, de declarar al asegurador, de acuerdo con el cuestionario que éste le someta, todas las circunstancias por él conocidas que
puedan influir en la valoración del riesgo”
Intereses contrapuestos
a) interés del asegurador en conocer las predisposiciones genéticas del potencial tomador o asegurado para fijar la prima
más adecuada;
b) interés del potencial tomador o asegurado en contratar el seguro sin
tener que ceder más allá de lo necesario datos personales muy sensibles.
Consejo o asesoramiento genético
Proceso por el cual los pacientes o sus parientes con riesgo de una enfermedad de carácter hereditario son advertidos de las consecuencias de la enfermedad, de
la probabilidad de padecerla o transmitirla y los métodos posibles para
evitarlas o mejorarlas
Fases del proceso de consejo genético
1.ª Asesoramiento sobre la oportunidad de someterse a determinadas pruebas diagnósticas
y la decisión sobre su realización;
2.ª Práctica de las pruebas;
3.ª Transmisión de la información obtenida y su valoración (asesoramiento en sentido estricto);
4.ª Decisiones consecuentes de la información transmitida
1ª FASE: EL ASESORAMIENTO SOBRE EL SOMETIMIENTO A DETERMINADAS
PRUEBAS DIAGNÓSTICAS
Iniciativa del consultante o consultantes, o del paciente
Iniciativa del médico:
Iniciativa del Estado: cribado genético poblacional (neonatos, grupos de riesgo, etc.)
2ª FASE: LAS PRUEBAS Y LOS DIAGNÓSTICOS GENÉTICOS (I)
Necesidad del consentimiento del paciente tras una información adecuada sobre la
finalidad del análisis, posibles riesgos para el consultantes y, en su caso, el embrión o feto, márgenes de error de los resultados,
posibilidad de obtener hallazgos inesperados
2ª FASE: LAS PRUEBAS Y LOS DIAGNÓSTICOS GENÉTICOS (II): Diagnóstico preconceptivo
Información que se presta a una pareja (casada o no), o a una persona sólo antes del embarazo, sobre los riesgos de concebir un hijo con enfermedades o malformaciones de
origen genético o hereditario.
Sujeto del diagnóstico: el o los potenciales progenitores
Fundamento: nacimiento de un hijo previamente con alguna enfermedad o malformación de origen genético, o
conocimiento de factores de riesgo
Caso especial: diagnóstico prematrimonial
2ª FASE: LAS PRUEBAS Y LOS DIAGNÓSTICOS GENÉTICOS (III): Diagnóstico preimplantatorio o
preimplantacional
Análisis genético realizado en embriones obtenidos in vitro antes de proceder a su transferencia en la mujer, con el fin de comprobar previamente si son portadores de alguna anomalía
genética o cromosómica causante de alguna enfermedad o malformación que podría padecer el futuro hijo
Sujeto del diagnóstico: el embrión in vitro
• Riesgo de selección de caracteres no ligados a una enfermedad del sujeto del diagnóstico: Embriones sanos e
histocompatibles. Esto supone desechar para la reproducción embriones biológicamente aptos.
2ª FASE: LAS PRUEBAS Y LOS DIAGNÓSTICOS GENÉTICOS (IV): Diagnóstico prenatal
Análisis genético que tiene por objeto el diagnóstico de un defecto congénito, entendiendo por tal toda anomalía del desarrollo morfológico, estructural, funcional o molecular
presente al nacer (aunque pueda manifestarse más tarde), externa o interna, familiar o esporádica, hereditaria
o no, única o múltiple.
Sujeto del diagnóstico: embrión in útero o feto
Finalidad: detectar la presencia de una enfermedad o malformación en el embrión o feto.
2ª FASE: LAS PRUEBAS Y LOS DIAGNÓSTICOS GENÉTICOS (V): Diagnóstico postnatal
Análisis genético realizado sobre un ser humano nacido (neonato, niño, adulto) para comprobar si es
portador de un gen que pueda dar origen a una enfermedad o para determinar una susceptibilidad
a la misma.
No presenta diferencias sustanciales con las cualquier otro procedimiento diagnóstico no
vinculado con posibles enfermedades genéticas (Especial protección de los datos genéticos)
3ª FASE: LA TRANSMISIÓN DE LA INFORMACIÓN Y SU VALORACIÓN
Gran complejidad, debido al alto componente técnico a las posibles consecuencias éticas
La información debe ser clara y completa
Es un asesoramiento técnico y no directivo
Confidencialidad en la utilización de la información obtenida
Regla general: el destinatario de la información es el paciente o consultante.
4ª FASE: DECISIONES DE LOS CONSULTANTES COMO CONSECUENCIA DEL DIAGNÓSTICO
GENÉTICO (I): Decisiones antes de tener descendencia (diagnóstico preconceptivo)
Medidas de prevención de la natalidad (medidas anticonceptivas, esterilización)
Renuncia al matrimonio (o su prohibición)
Consecución de la natalidad sin riesgos: a) Técnicas de reproducción asistida (en todas sus variantes), b) Clonación humana reproductiva; c) Terapia génica
germinal (en gametos)
Art. 13 del Convenio sobre Derechos Humanos y Biomedicina: “Únicamente podrá efectuarse una
intervención que tenga por objeto modificar el genoma humano por razones preventivas, diagnósticas o
terapéuticas y sólo cuando no tenga por finalidad la introducción de una modificación en el genoma de la
descendencia”
Art. 159 del Código Penal: “Serán castigados con la pena de prisión de dos a seis años e inhabilitación especial
para empleo o cargo público, profesión y oficio de siete a diez años los que, con finalidad distinta a la eliminación o disminución de taras o enfermedades graves, manipulen
genes humanos de manera que se altere el genotipo”
4ª FASE: DECISIONES DE LOS CONSULTANTES COMO CONSECUENCIA DEL DIAGNÓSTICO
GENÉTICO (II): Decisiones antes de transferir el embrión in vitro a la mujer (diagnóstico
preimplantatorio)
Terapia génica germinal (embrión)
Selección de embriones
Rechazar la transferencia de embriones que presenten patologías o anomalías graves (el art.
12.1 habla de “desaconsejar su transferencia para procrear”).
4ª FASE: DECISIONES DE LOS CONSULTANTES COMO CONSECUENCIA
DEL DIAGNÓSTICO GENÉTICO (III): Decisiones durante el embarazo
(diagnóstico prenatal)
Aborto por indicación embriopática
Terapia génica sobre el embrión/feto
Terapia fetal
4ª FASE: DECISIONES DE LOS CONSULTANTES COMO CONSECUENCIA DEL DIAGNÓSTICO
GENÉTICO (IV): Decisiones como consecuencia de un diagnóstico postnatal
Medidas terapéuticas: terapia génica, la medicina individualizada (farmacogenética: ciencia que se ocupa de averiguar la influencia de las diferencias genéticas
de los individuos en la variabilidad de la reacción y tolerancia de éstos ante la administración de fármacos, así como del estudio de la aplicación de fármacos en consonancia con dicha respuesta genética individual)
Eutanasia neonatal (actualmente prohibida)
Responsabilidad jurídica por actuaciones de los profesionales en el proceso de consejo
genético
Responsabilidad penal: sanciones penales
Responsabilidad administrativa: sanciones administrativas
Responsabilidad civil: indemnizaciones por daños y perjuicios. Falsos positivos y falsos
negativos. Acciones por wrongful birth y wrongful life
Célula troncal: “unidad biológica capaz de autorregenerarse de manera ilimitada o
prolongada y de generar diferenciación a múltiples estirpes celulares”.
Tipos de células troncales
1. Células troncales adultas y embrionarias
2. Células troncales totipotentes, pluripotentes y multipotentes
Células troncales adultas: células diferenciadas, que son las responsables del recambio de las
células dañadas del tejido adulto y, por lo tanto, de la integridad y la función de dicho tejido
(médula ósea, cordón umbilical, hígado fetal, sistema nerviso central –células neuronales-,
músculos, corazón, córnea, etc.)
Células troncales embrionarias: células indiferenciadas o no-especializadas que pueden
dividirse indefinidamente en un cultivo y convertirse en células diferenciadas o
especializadas.
Célula troncal: “unidad biológica capaz de autorregenerarse de manera ilimitada o
prolongada y de generar diferenciación a múltiples estirpes celulares”.
Tipos de células troncales
1. Células troncales adultas y embrionarias
2. Células troncales totipotentes, pluripotentes y multipotentes
Células totipotentes: existen sólo en fases muy tempranas del desarrollo embrionario (hasta la fase de
mórula, unas 16 células) y son capaces de generar cualquier tipo celular, incluso un organismo completo
Células pluripotentes: células capaces de originar cualquier tipo de células del organismo adulto, pero no de generar un organismo completo (células de la masa
interna del blastocisto, hasta el día decimocuarto después de la fecundación)
Células multipotentes: se encuentran en el organismo adulto y únicamente pueden general algunos tipos
celulares. ¿y si en el medio adecuado pueden convertirse en totipotentes?
Células troncales provenientes de embriones clónicos: la clonación no reproductiva
(clonación terapéutica)
Técnica: generación de preembriones mediante transferencia de núcleos, su desarrollo in vitro y la utilización de los mismos como fuente de células y
tejidos.
Finalidad: creación de tejidos de personas
Ventaja frente a otras células troncales embrionarias: Posibilidad de uso para
autotrasplante al asegurarse la histocompatibilidad (no existirá rechazo)
Posturas en relación con la investigación con embriones
Prohibir la investigación con embriones humanos (prohibiendo la crioconservación de embriones o no, en cuyo caso podría haber
embriones sobrantes)
Permitir determinados tipos de investigaciones con embriones humanos, atendiendo a diferentes variables: a) embriones viables o no viables; b) embriones sobrantes; c) fines de la investigación;
etc.
Permitir la creación de embriones con fines de investigación pero no mediante la técnica de clonación
Permitir la creación de embriones con fines de investigación incluso mediante la técnica de clonación
Alternativa: importación de embriones o líneas celulares
El marco general de actuación en España: el art. 18 del Convenio sobre Derechos Humanos y Biomedicina
CDHB: es obligatorio para los Estados que sean parte del mismo, formando parte del ordenamiento jurídico interno, una
vez lo hayan ratificado
Art. 18: “1. Cuando la experimentación con embriones in vitro esté admitida por la ley, ésta deberá garantizar una protección
adecuada del embrión. 2. Se prohibe la constitución de embriones humanos con fines de experimentación”
Prohibe la constitución de embriones: tanto fecundación de óvulos como creación de embriones clónicos
Con fines de experimentación: ¿y con fines terapéuticos o industriales?
Régimen general: Ley 35/1988 (I)
Ambito de aplicación: actuaciones sobre preembriones (hasta el
decimocuarto día de desarrollo, coincidiendo con el plazo máximo para la implantación en el útero de la mujer)
Viabilidad: capacidad biológica para continuar el proceso de desarrollo
hasta dar lugar a una persona
Régimen general: Ley 35/1988 (II)
Embriones viables: debe tratarse de una investigación
aplicada de carácter diagnóstico, y con fines
terapéuticos o preventivos.
Régimen general: Ley 35/1988 (III)
Embriones no viables:
1. Consentimiento
2. No desarrollados in vitro más de catorce días después de la fecundación del óvulo.
3. Centros sanitarios y equipos científicos multidisciplinarios legalizados, cualificados y autorizados
4. Demostración científica de que no puede realizarse en el modelo animal
5. Proyecto autorizado
Régimen general: Ley 35/1988 (IV)
Embriones muertos: Se autoriza la utilización de
preembriones muertos con fines científicos, diagnósticos o
terapéuticos
Régimen general: Ley 35/1988 (V)
Prohibición de fecundación de óvulos humanos con cualquier fin distinto a la procreación humana (art. 3 Ley 35/1988 y art. 160.2 del Código Penal
–prisión de uno a cinco años e inhabilitación especial para empleo o cargo público, profesión u
oficio de 6 a diez años)
Fecundación: no está prohibida la clonación no reproductiva, aunque sí de la investigación
posterior si son células totipotentes
Régimen general: Ley 35/1988 (VI)
Prohibición de importación
Se considera infracción muy grave “comerciar con preembriones o con
sus células, así como su importación o exportación” (art.
20.2.B) e) Ley 25/1988)
Régimen excepcional: Ley 45/2003 (I)
Previo: la existencia de embriones sobrantes de una técnica de reproducción asistida y posibilidad de crioconservación
Ley 35/1988 (antes de la reforma): “Los preembriones sobrantes de una FIV, por no transferidos al útero, se crioconservarán en los
bancos autorizados, por un máximo de cinco años” (art. 11. 3). No existía número máximo de óvulos fecundado en cada ciclo
reproductivo.
Ley 35/1998 (despues de la reforma por la Ley 45/2003): “Se fecundará un máximo de tres ovocitos que puedan ser transferidos a la mujer en el mismo ciclo, salvo en los casos en los que lo impida la patología de base de los progenitores” (artículo 4.3), y “Cuando en los casos excepcionales previstos en el apartado 3 del artículo 4 se
hayan generado preembriones supernumerarios serán crioconservados por un plazo equivalente a la vida fértil de la mujer con el objeto de que se le puedan transferir en intentos posteriores”
(art. 11.3).
Régimen excepcional: Ley 45/2003 (II):
Destino de los preembriones crioconservados con anterioridad a la entrada en vigor de la Ley 45/2003 (Disposición final primera)
Las parejas progenitoras, o la mujer en su caso, determinarán el destino de los preembriones humanos sobrantes que hayan sido
crioconservados con anterioridad a la entrada en vigor de esta ley, pudiendo elegir entre las siguientes opciones:
1. El mantenimiento de la crioconservación hasta que le sean transferidos;
2. La donación, sin ánimo de lucro, con fines reproductivos a otras parejas que lo soliciten;
3. La utilización con fines de investigación; o
4. Proceder a su descongelación sin otros fines.
Régimen excepcional: Ley 45/2003 (III):
Destino de los preembriones crioconservados con anterioridad a la entrada en vigor de la Ley
45/2003 (Disposición final primera)
Si los progenitores deciden donar los embriones a otras parejas o no pueden ser localizados para
prestar el consentimiento: los embriones se mantendrán crioconservados por un periodo de
cinco años más, tras los cuales serán destinados a fines de investigación
Régimen excepcional: Ley 45/2003 (IV):
Centro Nacional de Trasplantes y Medicina Regenerativa: centro encargado de la obtención de líneas celulares (Instituto de Salud
Carlos III –Madrid-, con nodos en Cataluña, Valencia y Andalucía).
“Corresponderá al Centro Nacional de Trasplantes y Medicina Regenerativa la aplicación del procedimiento de descongelación de los preembriones cuyas estructuras biológicas vayan a ser utilizadas
en el ámbito de la investigación biomédica y la medicina regenerativa, bajo unas normas estrictas de control. En todo caso, dichas
estructuras biológicas deberán servir para objetivos de investigación de particular importancia, tales como el progreso de la investigación
fundamental o la mejora de los conocimientos médicos para la puesta al día de nuevos métodos diagnósticos, preventivos o terapéuticos
aplicables en el hombre”
No se trata de investigar directamente con embriones sino con estructuras biológicas (células troncales) obtenidas de los
mismos
Régimen excepcional: Ley 45/2003 (V):
Proyectos de investigación informados positivamente por la Comisión de Donación y Utilización de Células y Tejidos Humanos (febrero de 2005):
1. "Obtención de células productoras de insulina a partir de células embrionarias humanas", del que es investigador principal Bernat Soria
(Laboratorio Andaluz de Terapia Celular en Diabetes Mellitus).
2. "Aislamiento y diferenciación de células madre humanas embrionarias y adultas para el tratamiento de enfermedades neurodegenerativas", del que es
investigador principal José López Barneo (Hospital Virgen del Rocío de Sevilla).
3. "Estudio de la expresión génica y de antígenos del CMH de células y líneas embrionarias humanas, células de líneas tumorales (germinales y no
germinales) y tejidos normales fetales y adultos", del que es investigador principal Angel Concha López (Hospital Virgen de las Nieves de Granada).
4. "Derivación de líneas de células madre embrionarias humanas con grado terapéutico en España", del que es investigador principal Carlos Simón Vallés
(Centro Superior de Alta Tecnología de Valencia).