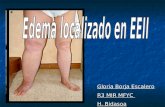
Insuf art perifer
-
Upload
patrik-osornio-centerwall -
Category
Education
-
view
1.422 -
download
5
Transcript of Insuf art perifer
Caso Clínico
Masculino de 73años consulta por dolor intenso tipo calambre de ocho meses de evolución localizado en su pantorrilla izquierda cuando caminaba por doce minutos, pero los últimos dos meses se presentaba con sólo caminar siete minutos. La severidad del dolor le hace parar por algunos minutos hasta que se alivia. Mientras se encuentra de pies, sentado o acostado, no siente dolor alguno.
¿Qué es?
Es un conjunto de síntomas derivados de la presencia de oclusión arterial que condiciona un flujo sanguíneo deficiente hacia las extremidades.
Epidemiología
Afecta del 15-20% de personas mayores de 70 años
Pacientes con enfermedad coronaria
Mayor incidencia en hombres
Prevalencia a los 60 años del 35%
Prevalencia a los 70 años 70%
Más común en miembros inferiores
Factores de riesgo y etiología
Tabaquismo: presenta una forma más grave de la enfermedad
Diabetes: aumento de 1% de la Hb glicosilada aumenta en un 25% el riesgo de IAP, la presión elevada en las arterias del tobillo lleva a un falso negativo en el diagnóstico.
HTA
Dislipidemia: Colesterol total, cLDL, TG y lipoproteína A
Hiperomocisteinemia: eleva el riesgo en 30% a pacientes jóvenes.
Alteraciones del fibrinógeno
Fisiopatología
Proceso patológico subyacente: ATEROESCLEROSIS
Estenosis que siguiendo su curso natural lleva a oclusión arterial completa
Se desarrollan vías colaterales de irrigación
Desajuste necesidad:provición se origina un evento agudo
Lleva a isquemia de tipo funcional y crítico
Síntomas
Claudicación intermitenteOclusiones proximales a A. Femoral profunda: muslo y pantorrilla
A. Hipogástricas: pantorrilla, muslo, glúteos e impotencia.
Sx de Leriche: enfermedad aortoilíaca (varones) abarca de pantorrilla a glúteos, impotencia, pulsos femorales disminuidos o ausentes.
Dolor isquémico de reposoEnfermedad avanzada por neuritis isquémica
Dolor quemante distal a metatarsos
Agrava con elevación o al reposo
ITB 0.3
Síntomas
Heridas o úlceras que no cicatrizanNo se encuentran señales de contracción ni tejido de granulación
Disfunción eréctilAfección a ambas arterias hipogástricas, aorta terminal, ilíacas comunes
EstadificaciónESTADIOS CLÍNICOS DE FONTAINE
ESTADIO SÍNTOMAS
I Asintomático
II Claudicación intermitente
II-a Claudicación intermitente >100 mts
II-b Claudicación intermitente <100 mts
III Dolor en reposo
IV Lesiones tróficas, necrosis o gangrena
Signos
Palpación arterialAmplitud disminuida
SoplosMás fuerte durante sístole, se transmite distalmente
PalidezAl elevar la extremidad
Isquemia avanzada
Hiperemia reactivaOcurre si se provoca isquemia
Signos
RuborCianosis de color rojo oscuro
Respuesta al ejercicioClaudicación intermitente
Temperatura de la pielDisminuye con isquemia crónica
Ulceración y necrosis
Atrofia, pérdida de pelo, onicomicosis, atrofia de piel y TCS, piel brillante, escamosa y sin partes blandas
Diagnóstico diferencialOsteoatritis de la cadera o rodilla
Dolor acentuado en articulación
Empeora en las mañanas
No remite con el reposo inmediato
Antiinflamatorios quitan el dolor
Compresión neuroespinalSíntomas pueden ocurrir aún estando sentado
Puede seguir distribución dermatomal
Coartación de la aorta, síndrome compartimental crónico, vasculitis, neuropatía diabética, insuficiencia venosa.
Métodos diagnósticos
Índice tobillo-brazo (ITB)Presión sistólica de a. Tibial posterior o dorsal del pie / Presión sistólica de a. Braquial.
Normal >1
Falso negativo en diabéticos, sospecharse en >1.2 con desproporción a estado clínico
Imagenología Doppler
Arteriografía
Métodos diagnósticos
Angiorresonancia magnética
Angiografía TCLimitada por el uso de diversos aparatos cardíacos, claustrofobia y otras endoprótesis,
Imagenología está indicada si se contempla una reparación quirúrgica o endovascular.
Tratamiento Médico
Antiagregantes: ASA y Clopidogrel
No hay estudios científicos que respalden mejoría a la claudicación.
Cilostazol: claudicación intermitente
Inhibidor de la fosfodiesterasa, vasodilatador, hipolipemiente, antiagregante
Aumenta en 50% la distancia de caminata
Pentoxifilina aumenta 20%
Tratamiento médico
Estatinas
Prostanoides
Dejar de fumar
Ejercicio bajo supervición
Cuidado de los pies
Tratamiento Quirúrgico
Indicado en estadíos II-b en adelante
Lesiones sencillas (categoría A): cirugía endovascular
Lesiones graves (categoría D): cirugía abierta
ProcedimientosAngiografía transluminal percutánea
Se dilata por medio de catéter de balón inflable + colocación de endoprótesis
Limitada para vasos tibiales
ProcedimientosRevascularización
Enfermedad extensa
Se realiza derivación venosa: indicada para salvar el miembro
Mejor injerto femoropoplíteo viene de vena safena
Anastomosis distal
Simpatectomía lumbar: solo por disfrofia simpática refleja
Amputación5% pacientes con dolor isquémico de reposo lo requerirán como tratamiento inicial y en los demás a los 5 años si no se revascularizan.
Pronóstico
Enfermedad sintomática tiene aumento de la mortalidad al cabo de 10 años 15 veces.
Mejora con terapia combinadaIntervención quirúrgica + tratamiento farmacológico.
Que es?
Enfermedad que afecta los vasos sanguíneos, sobre todo los de los dedos de las manos y los pies, y que hace que los vasos sanguíneos se contraigan cuando la persona siente:
Frío
Estrés
Tipos
El fenómeno de Raynaud primario aparece por sí solo. (Tambien conocido como Enfermedad de Raynaud)
El fenómeno de Raynaud secundario aparece junto con algún otro padecimiento. (Tambien conocido como Sindrome de Raynaud)
¿Quién padece del fenómeno de Raynaud?
Puede afectar a personas de cualquier edad. Es posible que sea hereditario.
La forma primaria es la más común. Casi siempre comienza entre las edades de 15 y 25 años y aparece con más frecuencia en las:
Mujeres.
Personas que viven en lugares fríos.
La forma secundaria (Sindrome) suele aparecer a partir de los 35 a 40 años. Es más común entre las personas con enfermedades del tejido conjuntivo.
Fisiopatología
El cuerpo envía menos sangre a la piel para mantenerse caliente cuando siente frío. Para hacer esto, los vasos sanguíneos se estrechan.
Esta reacción natural al frío o al estrés es más fuerte en personas que padecen del fenómeno de Raynaud. Los vasos sanguíneos se estrechan más y más rápidamente que en casos normales. Esto se conoce como "episodio".
Fisiopatología
Durante un episodio, los dedos de las manos y los pies cambian de color. Pueden pasar:
Del blanco al azul y después al rojo.La fase azulada (enlentecimiento de la corriente venular), roja (vasodilatación).
Durante la etapa de palidez: la capilaroscopía detecta asas capilares cerradas, sin circulación sanguínea.
En la fase de cianosis: las asas se dilatan, la sangre comienza a circular lentamente y pierde oxígeno tornándose oscura
Cuando sobreviene la rubicundez, la vasodilatación es excesiva, la circulación rápida y el color rojo vivo (hiperemia activa)
Síntomas
Cambio de coloración en dedos de manos y pies
Se pueden sentir fríos y entumecidos por la falta de circulación.
Una vez acaba el episodio y la sangre vuelve a su flujo normal, puede sentir un dolor pulsante u hormigueo en los dedos.
Cuando el cuerpo vuelve a estar tibio, la sangre comienza a circular normalmente en unos 15 minutos.
¿Cómo se hace el diagnóstico del fenómeno de Raynaud?
Los médicos harán el diagnóstico a partir de sus antecedentes médicos, un reconocimiento y análisis de laboratorio. Algunos análisis posibles son:
Análisis de sangre.
Examinar el tejido de las uñas bajo el microscopio.
¿Cuál es el tratamiento para el fenómeno de Raynaud?
El fenómeno de Raynaud primario no causa daño al tejido.
Por esto primero se intenta usar tratamientos sin medicamentos.
La cirugía se podría utilizar en los casos más graves que causen úlceras de la piel y daño serio a los tejidos.
Tratamiento
El manejo sintomático comprende: Vasodilatadores y arteriolodilatadores bloqueadores alfa adrenérgicos (dibenzilina).
Bloqueadores de Calcio (nifedipino)mejora la circulación periférica así como la reducción de la intensidad y frecuencia de los ataques del síndrome de Raynaud.
Como tratamiento local se recomiendan las pomadas al 2% de trinitroglicerina y los emolientes tipo lanolina.
Tratamiento quirúrgico
Simpaticectomía torácica o lumbar según la localización.
Es importante descartar colagenopatía que haría la intervención inefectiva.
BibliografíaInsuficiencia arterial periférica. Diagnóstico y tratamiento quirúrgicos 9ª. Ed. Editorial Manual Moderno, págs. 818-827.
Serrano, F. Enfermedad Arterial Periférica: Aspectos Fisiopatológicos, Clínicos y Terapéuticos. ONLINE. [Citado 17.02.12]. Disponible en: http://www.revespcardiol.org/es/revistas/revista-española-cardiologia-25/enfermedad-arterial-periferica-aspectos-fisiopatologicos-clinicos-terapeuticos-13109651-enfermedad-arterial-no-coronaria-2007
Enfermedad Arterial Periférica. ONLINE. [Citado 17.02.12]. Disponible en: http://www.encolombia.com/medicina/materialdeconsulta/Tensiometro116_enfermedadarterial.htm
Información acerca de la enfermedad arterial periférica. ONLINE. [Citado 17.02.12]. Disponible en: http://www.nhlbi.nih.gov/health/public/heart/pad/materials/pad_extfctsht_spanish.html