Kostas P. Panagiotopoulos, Piotr Blachut y Pierre...
Transcript of Kostas P. Panagiotopoulos, Piotr Blachut y Pierre...

7
Tratamiento de las fracturas abiertasKostas P. Panagiotopoulos, Piotr Blachut y Pierre Guy
INDICACIONES ◾ Fracturas abiertas tipo I a III de Gustilo
y Anderson .
Controversias ◾ Administración de antibióticos . ◾ Momento oportuno de la intervención
quirúrgica . ◾ Técnicas de lavado de la herida y aditivos . ◾ Técnicas de estabilización . ◾ Tratamientos complementarios .
EXPLORACIÓN/DIAGNÓSTICO POR IMAGEN
◾ Tratamiento de urgencia .• El tratamiento de urgencia debe ini-
ciarse tan pronto como sea posible . Consiste en tratamiento antibiótico intravenoso, profilaxis antitetánica, preparación de un campo estéril e inmovilización de la extremidad (fi-gura 1) .
• Debe evitarse el retraso del trata-miento quirúrgico definitivo de la lesión .
◾ Deben realizarse radiografías conven-cionales (anteroposterior, lateral) de la ex tremidad afectada para planificar la estabilización quirúrgica de la lesión (figura 2) .
◾ También puede ser necesaria una to-mografía computarizada para planificar el tratamiento quirúrgico .
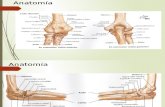
ANATOMÍA QUIRÚRGICA ◾ Las estructuras importantes dependen
de la región que es necesario desbridar y estabilizar quirúrgicamente .
◾ El cirujano debe estar familiarizado con la anatomía local de la región de la frac-tura para proteger todas las estructuras vasculonerviosas .
◾ Debe determinarse el grado de las frac-turas según la clasificación de Gustilo y Anderson:• Fracturas tipo I (figuras 3A y 3B) .• Fracturas tipo II (figuras 4A y 4B) .• Fracturas tipo III (figuras 5A y 5B) .
POSICIÓN DEL PACIENTE ◾ La posición del paciente está determina-
da por la localización de la herida abier-ta y por la localización de la fractura . La
mayoría de los pacientes pueden colo-carse en decúbito supino .
◾ Puede ser necesario utilizar una mesa ortopédica, en especial cuando se tratan fracturas de los huesos largos de la ex-tremidad inferior (figura 6) .
Consejos ◾ Se recomienda colocar al paciente sólo
una vez para llevar a cabo tanto el lava-do y el desbridamiento de la herida como las técnicas de estabilización en la mis-ma posición .
◾ Conviene preparar una mesa quirúrgica estéril auxiliar independiente para rea-lizar el lavado y el desbridamiento, en especial cuando la contaminación de la herida es alta . De este modo, no se uti-liza el instrumental contaminado para la técnica de estabilización .
Material ◾ El cirujano debe planificar el uso de una
mesa ortopédica o de una mesa radio-transparente según sea necesario . Los aparatos de radioscopia deben colocar-se de manera apropiada en el quirófano antes de empezar la intervención qui-rúrgica (figura 6) .
TÉCNICA QUIRÚRGICA
Paso 1: desbridamiento ◾ Antes de aplicar una solución antisépti-
ca y de cubrir la extremidad con sába-nas y paños estériles, puede ser útil un «prelavado» para eliminar la contami-nación macroscópica de la herida y de la piel (figura 7) .
Figura 1 Figura 2
Figura 3
A B

Cadera
8
◾ La herida abierta debe ampliarse en dirección proximal y distal hasta vi-sualizar tejido sano (figura 8) . Hay que intentar incorporar la ampliación de la herida en la vía de abordaje defini-tiva para la exposición quirúrgica apro-piada .
◾ Es conveniente ver bien toda la exten-sión de la lesión para lograr un desbri-damiento exhaustivo .• Los bordes cutáneos dañados o des-
vitalizados deben extirparse median-te disección incisiva para dejar unos bordes cutáneos limpios y viables (fi-gura 9A) .
• Debe extirparse todo el tejido desvi-talizado mediante disección incisiva (figura 9B) .
• El cirujano debe ser capaz de visuali-zar ambos extremos del hueso para
asegurarse de que el desbridamiento es apropiado (figura 10) .
◾ Durante el desbridamiento deben evi-tarse los colgajos de base distal y hay que dejar los colgajos cutáneos más pequeños siempre que sea posible .
◾ El cirujano debe conocer bien la anato-mía local y las estructuras vasculoner-viosas .• En el paciente de las figuras 8-10, debe
explorarse con atención la anatomía ósea relevante de la tibia distal y de la región proximal del tobillo (figu-ra 11A), y las estructuras vasculoner-viosas locales (figura 11B) .
◾ Sólo debe extirparse la extensión de piel mínima necesaria para lograr un desbri-damiento exhaustivo con el fin de plani-ficar el cierre definitivo futuro de la heri-da . Sin embargo, si existen dudas, debe
extirparse todo el tejido con aspecto de-ficiente .
Dificultades ◾ Durante el desbridamiento y la explora-
ción, hay que tener cuidado para evitar la desvascularización de los fragmentos óseos con pocas inserciones de partes blandas .
Controversias ◾ Cronología del tratamiento quirúrgico:• Dos estudios han mostrado que la tasa
de infección es más baja si el desbrida-miento inicial se realiza en las seis ho-ras siguientes a producirse la lesión .
• Sin embargo, varios estudios no han encontrado diferencias significativas en las tasas de infección al comparar el desbridamiento inmediato (antes de seis horas) con el desbridamiento di-ferido (después de seis horas) . Lo más apropiado es llevar al paciente al qui-rófano lo antes posible .
• En definitiva, las variables más impor-tantes probablemente sean la admi-nistración de antibióticos sistémicos, el desbridamiento exhaustivo y la co-bertura adecuada de partes blandas .
Paso 2: lavado de la herida ◾ Algunos expertos recomiendan lavar con
3 l las fracturas abiertas tipo I, con 6 l las fracturas abiertas tipo II y con 9 l las frac-turas abiertas tipo III (clasificación de Gustilo y Anderson) . Sin embargo, no hay datos científicos concluyentes para apoyar estas recomendaciones .
A B
Figura 4
Figura 5
Figura 6
A B

Tratamiento de las fracturas abiertas
9
◾ Los sistemas de lavado de presión alta (50-80 psi) eliminan los contaminantes de manera más efectiva, pero la presión más alta puede causar más daño óseo macroscópico y puede desplazar las par-tículas al interior del canal medular (fi-gura 12A y 12 B) .
◾ El lavado de presión baja puede retirar de manera efectiva los contaminantes con menos daño óseo, pero es menos efec-tivo si se produce un retraso quirúrgico (figura 13A y 13B) .
◾ Aditivos:• El suero fisiológico es la solución utili-
zada habitualmente para lavar las he-ridas abiertas .
• El cirujano puede decidir la adición de antisépticos, antibióticos o jabones para ayudar a eliminar las bacterias de manera más efectiva . Sin embargo, existe controversia sobre si estos adi-tivos tienen alguna ventaja añadida .
• Los aditivos pueden ayudar a mejorar la efectividad para eliminar las bacte-rias, pero también pueden tener un efecto negativo en la función de los osteoblastos y de los osteoclastos .
• Los jabones tienen menos efecto en la función celular .
Controversias ◾ No hay acuerdo sobre el volumen de la-
vado con suero salino que debe em-plearse . Debe utilizarse un volumen su-ficiente para expulsar apropiadamente
Figura 7
Figura 9
Figura 8
A B
Figura 10
Figura 11
Peroné
Tibia
Maléolo externo
Maléolo interno
Astrágalo
Escafoides
Nervio peroneo
profundo
Arteria tibial anterior
Vena y nervio safenos
Nervio peroneo
superficial
Maléolo externo
Rama lateral del nervio
peroneo profundo
Maléolo interno
Arteria dorsal del pie
Rama medial del nervio peroneo profundo
A B

Cadera
10
las partículas extrañas y el tejido desvi-talizado .• En las fracturas abiertas con un grado
bajo de contaminación macroscópi-ca y con acceso rápido al quirófano, el cirujano puede utilizar una técnica de lavado con menos presión .
• Sin embargo, si se retrasa la llegada al quirófano o el grado de contamina-ción macroscópica es más alto, puede ser más apropiado utilizar un sistema de presión alta para eliminar las par-tículas de manera más efectiva .
Paso 3: tratamiento antibiótico ◾ Las tasas de infección disminuyen clara-
mente cuando se administran antibióti-cos sistémicos, sobre todo si el tratamien-to se inicia en las tres horas siguientes a la lesión .
◾ Los cultivos preoperatorios o intrao-peratorios de la herida no son útiles para determinar el riesgo de infección ni el microrganismo responsable . Por este motivo, no deben obtenerse cultivos de la herida .
◾ En la mayoría de las heridas se reco-mienda por lo general una cefalosporina de primera generación, con adición de un aminoglucósido para las heridas de gra-do más avanzado .
◾ Es recomendable añadir penicilina o am-picilina en las heridas con un riesgo más
alto de infección por anaerobios (p . ej ., le-siones producidas en granjas rurales) .
◾ Antibióticos locales:• El uso de antibióticos locales (es decir,
cadena de bolas de cemento con an-tibiótico) puede conseguir unas dosis locales altas de antibióticos con una concentración sistémica baja . Hay da-tos científicos concluyentes de que las cadenas de bolas de cemento con an-tibiótico reducen la tasa de infección .
• La colocación de cadenas de bolas de cemento con antibiótico puede ser una medida complementaria útil a los an-tibióticos sistémicos en algunas frac-turas abiertas (figura 14) .
• Las cadenas de bolas de cemento con antibiótico pueden prepararse aña-diendo polvo de antibiótico al ce-mento convencional de polimetilme-tacrilato . Las bolas de cemento con antibiótico pueden engarzarse en una sutura o en un alambre antes de que fragüe el cemento para formar la ca-dena (figura 15) . Lo más apropiado es que las bolas de la cadena sean peque-ñas, para que haya más superficie para la dilución del antibiótico . Otra opción es utilizar cadenas de bolas de cemen-to con antibiótico prefabricadas .
• La cadena de bolas de cemento con antibiótico debe colocarse en la he-rida (figuras 16A y 16B), y la herida
debe sellarse con una lámina adhesi-va de plástico tipo OpSite para permi-tir que el hematoma quede retenido por debajo con los antibióticos (figu-ra 16C y figura 17) .
Dificultades ◾ En muchos hospitales no se utilizan ca-
denas de bolas de cemento con antibió-tico prefabricadas . En tal caso, el centro debe estar preparado para hacer cade-nas de bolas de cemento con antibióti-co utilizando cemento con la adición de polvo antibiótico . Se debe comprobar que la farmacia hospitalaria utiliza las dosis apropiadas de polvo de antibióti-co que pueden ser necesarias .
Controversias ◾ La pauta posológica antibiótica y la dura-
ción del tratamiento son controvertidos . La mayoría de los expertos recomien-dan 1-3 días de tratamiento antibiótico inicialmente y después de cada interven-ción quirúrgica subsiguiente .
Paso 4A: cobertura de la herida ◾ El cirujano debe determinar el grado de
las heridas (clasificación de Gustilo y Anderson) durante el desbridamiento inicial y debe anticipar la necesidad de cobertura con injerto .• En las heridas abiertas de grado alto,
una cobertura temprana con injer-
Figura 12
A B
Figura 13
A B
Figura 14
Figura 15

Tratamiento de las fracturas abiertas
11
to ayuda a prevenir la infección, dismi-nuye el número de reintervenciones y acorta el plazo hasta la consolida-ción (figura 18) .
• Si existen dudas sobre la necesidad de un injerto, debe consultarse al ser-vicio de cirugía plástica para planifi-car de manera apropiada la cobertura definitiva (figura 19) .
◾ En algunas heridas abiertas puede ser conveniente utilizar un dispositivo de cie-rre asistido por vacío (VAC) con presión negativa (figura 20) .• El dispositivo VAC puede disminuir el
edema, aumentar el flujo sanguíneo local y facilitar la formación de tejido de granulación . En algunas heridas, el dispositivo VAC puede evitar la ne-cesidad de un colgajo muscular .
• Cuando se usa, el dispositivo VAC debe aplicarse en el momento del desbridamiento inicial .
• Es necesario realizar más estudios an-tes de poder recomendar el uso siste-mático del dispositivo VAC en los pa-cientes con fracturas abiertas .
Paso 4B: estabilización quirúrgica ◾ Es importante conseguir una estabiliza-
ción quirúrgica rígida de la fractura du-rante la intervención quirúrgica inicial . Esto ayuda a restablecer la alineación de la extremidad, evita daños adicionales en las partes blandas, disminuye el ede-ma y el dolor, mejora el flujo sanguíneo y reduce la propagación bacteriana adi-cional .
◾ Si es necesario dejar abierta una parte de la herida, el cirujano debe intentar que no quede expuesto el material de fijación, si es posible antes de colocar el apósito .
◾ En las fracturas tibiales abiertas, debe evitarse la reducción abierta combinada con fijación mediante placa atornilla (fi-
gura 21A-C) . Esta técnica de estabiliza-ción se asocia a una tasa de infección más alta y a una tasa más alta de retraso de consolidación .
◾ En general, los huesos largos se estabi-lizan con un clavo intramedular . Existe controversia sobre si es más apropiada una técnica de enclavado intramedular con o sin fresado .
◾ Si el cirujano no está satisfecho con la es-tabilización definitiva de la fractura, como en el paciente de la figura 17 que preci-só injertos, puede colocar un fijador ex-terno como técnica de estabilización pro-visional o en ocasiones como tratamiento definitivo de la fractura (figura 22) .
Paso 5: cierre de la herida ◾ Siempre que sea posible, debe intentarse
el cierre temprano de las heridas abier-
Figura 16
Figura 17 Figura 18
Figura 20
Figura 19
A B C

Cadera
12
tas, porque los microrganismos hospita-larios son la causa más frecuente de las infecciones .
◾ El cierre inmediato no aumenta la tasa de infección comparado con el cierre dife-rido . De hecho, algunos estudios indican que el cierre inmediato se asocia a una tasa de infección más baja . Sin embargo, si existe preocupación por una contami-nación inicial significativa, es mejor dejar abierta la herida, cubrirla con un apósi-to estéril y planificar una técnica de des-bridamiento en los días siguientes .
◾ El cierre de las heridas tratadas con ca-denas de bolas de cemento con antibió-tico, como en el paciente de la figura 14, puede efectuarse después de lograr una cicatrización local suficiente y de la ex-tracción de la cadena de bolas de ce-mento con antibiótico (figura 23) .
Paso 6: tratamientos complementarios ◾ Injerto óseo:• El injerto óseo temprano (antes de
12 semanas) puede ser apropiado cuando la herida ha cicatrizado bien en pacientes con pérdida ósea . Antes de realizar un injerto óseo, el cirujano debe comprobar que la herida ha cicatrizado bien y que no hay signos de infección .
• Un injerto óseo más temprano puede acortar el plazo hasta lograr la conso-lidación ósea .
◾ Proteínas morfogenéticas óseas:• El uso de proteínas morfogenéticas
óseas humanas recombinantes (p . ej ., rhBMP-2) puede evitar la necesidad de intervenciones secundarias para conseguir la consolidación ósea .
• En las fracturas abiertas tipos IIIA y IIIB, la rhBMP-2 puede disminuir el
riesgo de infección y la necesidad de intervenciones secundarias, y tam-bién puede disminuir la necesidad de injerto óseo . Sin embargo, no hay su-ficientes datos científicos fiables para recomendar el uso habitual de pro-teínas morfogenéticas óseas con el objetivo de acelerar la consolidación de la fractura .
TRATAMIENTO POSTOPERATORIO Y RESULTADOS PREVISIBLES
◾ Se utilizan apósitos apropiados para el cuidado de la herida hasta que las partes blandas han alcanzado un grado ade-cuado de cicatrización .
◾ Hay que mantener una observación aten-ta en busca de signos de infección, que debe tratarse de manera intensiva según sea necesario .• Las tasas de infección para cada tipo
de fractura son las siguientes: – Tipo I: 0-2 % . – Tipo II: 2-5 % . – Tipo IIIA: 5-10 % . – Tipo IIIB: 10-50 % . – Tipo IIIC: 25-50 % .
• Para tratar las infecciones postope-ratorias puede ser necesario realizar varios desbridamientos quirúrgicos agresivos y debe mantenerse una es-tabilidad apropiada de la fractura .
◾ Pueden utilizarse férulas para permitir que la intensa tumefacción de las partes blandas vaya remitiendo . Sin embargo, los ejercicios de arco de movilidad de to-das las articulaciones deben iniciarse lo antes posible, según la estabilidad de la fractura .
◾ El apoyo en carga sobre la extremidad afectada puede iniciarse de inmediato si el tipo de fractura y la estabilidad de la fijación lo permiten .
◾ Se realizan radiografías postoperatorias periódicas para observar de manera aten-ta el avance de la consolidación de la fractura . El cirujano debe estar prepara-do para realizar una intervención qui-rúrgica secundaria con el objetivo de es-timular la consolidación si no se observa un avance de la consolidación .
BIBLIOGRAFÍA Anglen JO . Comparison of soap and antibiotic solutions for irrigation of lower-limb open fracture wounds . J Bone Joint Surg [Am] . 2005;87:1415-21 .
Anglen JO . Wound irrigation in musculoskeletal injury . J Am Acad Orthop Surg . 2001;9:219-26 .
Bednar DA, Parikh J . Effect of time delay from injury to primary management on the incidence
Figura 21
Figura 22
Figura 23
AA
A B C

Tratamiento de las fracturas abiertas
13
of deep infection after open fractures of the lower extremities caused by blunt trauma in adults . J Orthop Trauma . 1993;7:532-5 .
BESTT Study Group, Govender S, Csimma C, Genant HK, Valentin-Opran A . Recombinant human bone morphogenetic protein-2 for treatment of open tibial fractures: J Bone Joint Surg [Am] . 2002;84:2123-34 .
Bhandari M, Adili A, Schemitsch EH . The efficacy of low-pressure lavage with different irrigating solutions to remove adherent bacteria from bone . J Bone Joint Surg [Am] . 2001;83:412-9 .
Bhandari M, Guyatt GH, Swiontkowski MF, Schemitsch EH . Treatment of open fractures of the shaft of the tibia: a systemic overview and meta-analysis . J Bone Joint Surg [Br] . 2001;83:62-8 .
Charalambous CP, Siddique I, Zenios M, Roberts S, Samarji R, Paul A, Hirst P . Early versus delayed surgical treatment of open tibial fractures: effect on the rates of infection and need of secondary surgical procedures to promote bone union . Injury . 2005;36: 656-61 .
Crowley DJ, Kanakaris NK, Giannoudis PV . Irrigation of the wounds in open fractures . J Bone Joint Surg [Br] . 2007;89:580-5 .
DeFranzo AJ, Argenta LC, Marks MW, Molnar JA, David LR, Webb LX, Ward WG, Teasdall RG . The use of vacuum-assisted closure therapy for the treatment of lower-extremity wounds with exposed bone . Plast Reconstr Surg . 2001;108: 1184-91 .
Giannoudis PV, Papakostidis C, Roberts C . A review of the management of open fractures of the tibia and femur . J Bone Joint Surg [Br] . 2006;88:281-9 .
Gosselin RA, Roberts I, Gillespie WJ . Antibiotics for preventing infection in open limb fractures . Cochrane Database Syst Rev . 2004;(1):CD003764 .
Harley BJ, Beaupre LA, Jones CA, Dulai SK, Weber DW . The effect of time to definitive treatment on the rate of nonunion and infection in open fractures . J Orthop Trauma . 2002;16:484-90 .
Hassinger SM, Harding G, Wongworawat MD . High-pressure pulsatile lavage propagates bacteria into soft tissue . Clin Orthop Relat Res . 2005;(439):27-31 .
Lee J . Efficacy of cultures in the management of open fractures . Clin Orthop Relat Res . 1997; (339):71-5 .
Moehring HD, Gravel C, Chapman MW, Olson SA . Comparison of antibiotic beads and intravenous antibiotics in open fractures . Clin Orthop Relat Res . 2000;(372):254-61 .
Okike K, Bhattacharyya T . Current Concepts Review: Trends in the management of open fractures . J Bone Joint Surg [Am] . 2006;88:2739-48 .
Ostermann PA, Seligson D, Henry SL . Local antibiotic therapy for severe open fractures: a review of 1085 consecutive cases . J Bone Joint Surg [Br] . 1995;77:93-7 .
Skaggs DL, Friend L, Alman B, Chambers HG, Schmitz M, Leake B, Kay RM, Flynn JM . The effect of surgical delay on acute infection following 554 open fractures in children . J Bone Joint Surg [Am] . 2005;87:8-12 .
Swiontkowski MF, Aro HT, Donell S, Esterhai JL, Goulet J, Jones A, Kregor PJ, Nordsletten L, Paiement G, Patel A . Recombinant human bone morphogenetic protein-2 in open tibial fractures . J Bone Joint Surg [Am] . 2006;88:1258-65 .