ARRITMIAS Dra. Ugarte. Arritmias Taquicardias Bradicardias Mecanismos de generación Origen…
mecanismos de producción arritmias
Click here to load reader
-
Upload
judith-izquierdo -
Category
Documents
-
view
225 -
download
1
description
Transcript of mecanismos de producción arritmias

276 36
Resumen
Las arritmias cardiacas representan una complica-ción frecuente de la cirugía y de la anestesia. Ocurren deforma más habitual en pacientes con patología cardiacay la presencia de una alteración transitoria puede pro-porcionar el sustrato necesario para que se desencadeneuna reentrada, una actividad "triggered" o un automa-tismo anormal. El impacto fisiológico de una determina-da arritmia dependerá de su duración, respuesta ventri-cular y de la enfermedad cardiaca subyacente. Elmanejo óptimo de las arritmias en el paciente anestesia-do está condicionado por el conocimiento de los meca-nismos desencadenantes, de los efectos de los fármacosempleados en la anestesia en la electrofisiología cardiacay de las causas que favorecen las arritmias. El anestesió-logo se enfrenta en el curso perioperatorio a un grannúmero de problemas relacionados con el estado clínicodel paciente y la agresión que representa el acto quirúr-gico. La experiencia en electrocardiografía, así como enel uso de dispositivos específicos (marcapasos, cardiover-sión, desfibriladores implantables) y el conocimiento defármacos nuevos de uso intravenoso, junto a su farma-codinamia y farmacocinética, es esencial para el manejodel paciente. El propósito de esta revisión es proporcio-nar al anestesiólogo una aproximación a los conceptosactuales del diagnóstico y manejo de las arritmiasdurante la anestesia.
Palabras clave:Anestesia. Arritmias. Electrofisiología. Marcapasos.Desfibrilación.
Anesthesia and cardiac electrophysiology(Part I)
Summary
Cardiac arrhythmias are a common complication ofsurgery and anesthesia. They are more likely to occur inpatients with heart disease and the presence of a transi-tory imbalance can supply the underlying substrate forreentry, triggered activity, or abnormal automaticity.The physiologic impact of a given arrhythmia dependson its duration, on ventricular response, and on theunderlying cardiac disease. Optimal management ofarrhythmias in the anesthetized patient will depend onknowledge of the trigger mechanisms, the effects ofanesthetic drugs on cardiac electrophysiology, and situa-tions that favor arrhythmias. The anesthesiologist mustcope with a plethora of problems related to the patient'sclinical state and the trauma of surgical manipulation.Experience with electrocardiography and the applica-tion of various devices (pacemakers, cardioverters,implantable defibrillators) and knowledge of the phar-macodynamics and pharmacokinetics of new intrave-nous drugs will be essential for patient management.The purpose of the present review is to provide theanesthesiologist with an overview of current views on thediagnosis and management of arrhythmias during anest-hesia.
Key words: Anesthesia. Arrhytmias. Cardiac electrophysiology. Pace marker.
1. Introducción2. Incidencia 3. Fisiología de la conducción cardiaca4. Mecanismos de producción de las arritmias5. Etiología de las arritmias perioperatorias
1. Introducción
El manejo de las arritmias cardiacas (AC) durantelos últimos 20 años ha evolucionado de forma muyimportante. El tratamiento no farmacológico, la cirugíade las arritmias y las técnicas de ablación con radiofre-cuencia son algunos de los ejemplos de este cambio. Elanestesiólogo puede estar implicado en el manejo ycontrol de las arritmias, en la valoración preoperatoria,cuando una arritmia puede ser diagnosticada por pri-mera vez, en el acto quirúrgico donde tiene que haceruna rápida valoración, diagnóstico y decisión en el tra-tamiento y finalmente en el periodo postoperatorio,donde la taquiarritmia puede ser el resultado de la inte-
(Rev. Esp. Anestesiol. Reanim. 2005; 52: 276-290)FORMACIÓN CONTINUADA
Anestesia y electrofisiología cardiaca (Parte I)
M. Zaballos García*, J. Almendral Garrote**, J. Navia Roque†
Hospital General Universitario Gregorio Marañón. Madrid.
*Médico Adjunto del Servicio de Anestesia y Reanimación. **Jefe delServicio de Cardiología. †Jefe del Departamento de Anestesia,Reanimación y Cuidados Intensivos.
Correspondencia:Matilde Zaballos GarcíaE-mail: [email protected]
Aceptado para su publicación en diciembre de 2004.

37 277
M. ZABALLOS GARCÍA ET AL– Anestesia y electrofisiología cardíaca (Parte I)
racción de alteraciones metabólicas, electrolíticas,hiperactividad simpática o incluso de una isquemia oinfarto de miocardio postoperatorio.
El enfoque óptimo de los pacientes incluye la com-prensión de los mecanismos de las arritmias en el con-texto del perioperatorio, del efecto de los anestésicosen la electrofisiología cardiaca, de la acción de los fár-macos antiarrítmicos y sus efectos proarrítmicos yfinalmente del tratamiento específico de las diferentesarritmias.
2. Incidencia
Las AC son una de las complicaciones más frecuen-tes del acto anestésico, con una incidencia de hasta un70,2% de los pacientes durante la cirugía1-2. Ocurrencon mayor frecuencia en las maniobras de intubacióny extubación, hasta en un 90% de la cirugía cardioto-rácica3, en individuos con cardiopatía previa4,5, en laterapia electroconvulsiva6, en determinadas alteracio-nes metabólicas o cuando se utilizan ciertos fármacosanestésicos7-12. Pueden ser el signo de una complica-ción grave como el infarto agudo de miocardio (IAM),la insuficiencia cerebrovascular, o el inicio de un fallocardíaco.
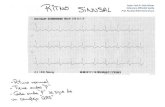
El impacto de una determinada arritmia dependeráde su duración, de la respuesta ventricular y de la fun-ción cardiaca previa del paciente. La pérdida de lacontracción auricular en pacientes con disfunción dias-tólica o con estenosis aórtica puede ser dramática. Asi-mismo la frecuencia ventricular rápida con disminu-ción del llenado diastólico y del gasto cardíaco puededesencadenar hipotensión, aumento del consumo deO2 miocárdico e isquemia miocárdica. Sin embargo,en la mayoría de las ocasiones las arritmias intraope-ratorias son benignas, no tienen consecuencias hemo-dinámicas y no requieren un tratamiento urgente1-2,pero, incluso en los casos benignos, la presencia deuna alteración del ritmo cardíaco significa que existeun mecanismo que modifica la electrofisiología car-diaca, siendo necesario buscar y corregir la causa, quepuede ser debida a la complicación de una cardiopatíasubyacente (Figura 1).
3. Fisiología de la conducción cardiaca13-20
En reposo, el interior de las células cardiacas esnegativo, aunque la magnitud de esta negatividad varíaen las diferentes células (Figura 2). En el nodo sino-auricular (NS) y nodo aurículo-ventricular (NAV) esde –60 mV y en las células de Purkinje de –90 mV,recibiendo el nombre de potencial de reposo trans-
membrana (PRM) y se debe básicamente a la capaci-dad del sarcolema para mantener en el interior de lacélula una concentración iónica diferente a la delmedio externo. En reposo, la membrana de las célulasmiocárdicas es impermeable a todos los iones salvo elpotasio (K+); pese a ello, la concentración intracelularde este catión es 30 veces más elevada que la extrace-lular, debido a la denominada bomba del sodio (Na++),un mecanismo enzimático que cambia constantementeNa++ y K+ a través del sarcolema. El gradiente entre lasconcentraciones intra y extracelular de K+ es el res-ponsable del PRM.
Fig. 1. Ritmo auricular bajo observado en un paciente de 62 años interve-nido de cirugía endoscópica nasal. A: ECG en ritmo sinusal. B: Se puedeapreciar el cambio en la onda P ahora isoeléctrica en I, negativa en II,III, y aVF (flechas). Durante este episodio, se produjo hipotensión quecedió al recuperar el ritmo sinusal.
Fig. 2. Potencial de acción y ECG de superficie. La fase 4 o potencial dereposo es seguida por una despolarización rápida (fase 0) que se continúacon una fase de repolarización. Esta fase incluye una fase precoz relativa-mente rápida: fase 1 y una fase 2 lenta (meseta), seguida de una fase rápi-da 3. En el ECG de superficie, la fase 4 representa el periodo diastólicoisoeléctrico, la fase 0 representa la onda R, la fase 2 representa el seg-mento ST, y la fase 3 representa la onda T.

Rev. Esp. Anestesiol. Reanim. Vol. 52, Núm. 5, 2005
278 38
La activación celular se asocia con una reversiónrápida y súbita de la negatividad intracelular, la fase 0,seguida de la fase 1 o repolarización rápida precoz. Lafase 2 o meseta predominantemente estable es seguidade la fase 3 en la que la negatividad transmembrana esrestaurada. El potencial de acción (PA) continúa con lafase 4 correspondiente con el periodo estable o dereposo (Figura 2).
El flujo iónico que condiciona la despolarización es,en la mayoría de las fibras, una entrada de Na++ que,como está cargado positivamente, provoca que elpotencial de membrana se haga menos negativo. Enlas células del NS y NAV el flujo iónico responsablede la despolarización es una corriente de entrada deiones calcio (Ca++). La repolarización se debe a la sali-da del ión K+ que, como está cargado positivamente ysale de la célula, produce la negativización del poten-cial en su interior. No obstante simultáneamente a lasalida del ión K+, hay entrada de iones Ca++ y, enmenor medida, de Na++. Por tanto, la duración de larepolarización depende de flujos iónicos contrapues-tos, lo que la transforma en un proceso lento y vulne-rable de forma que su duración puede verse fácilmen-te modificada. Durante la fase 4 (fase quiescente o dereposo) tiene lugar la restitución de la concentraciónnormal de iones, efectuado por las bombas de Na++, K+
y Ca++, y es un proceso que consume energía. En laTabla I se resumen las principales corrientes iónicasresponsables del PA. En el ECG la fase 0 y 1 se refie-re al QRS, la fase 2 al segmento ST y la fase 3 a laonda T. La fase 4 es la línea isoeléctrica (Figura 2).
Automaticidad y potencial umbral
El automatismo, que normalmente se observa en elNS y de forma latente en el NAV, en las fibras de His-Purkinje y en algunas fibras auriculares especializadas,es la propiedad de ciertas células cardiacas de perderespontáneamente el PRM durante la fase 4, dandolugar a un impulso. Esta reducción se realiza espontá-neamente hasta alcanzar un potencial umbral y darlugar a una respuesta del tipo todo o nada. El grupocelular con una despolarización diastólica más rápidase encuentra en el NS, que actúa como marcapasosprimario y controla el corazón (Figura 3).
Conducción
La despolarización de cada fibra origina cambios devoltaje en fibras vecinas, que eventualmente alcanzanel potencial umbral y se despolarizan a su vez. La acti-vación eléctrica se "propaga", es decir se conduce afibras vecinas y así sucesivamente a todo el corazón(propiedad de conducción). El principal determinantede la velocidad de conducción (VC) es la pendiente dela fase 0 (Vmax) que a su vez depende de la magnituddel potencial de reposo en el momento de la estimula-ción. Si la velocidad de ascenso de la fase 0 es reduci-da disminuirá la amplitud del potencial, lo que llevaráa una disminución de la velocidad a los tejidos adya-centes. Esta disminución de la propagación del estí-mulo puede llegar a un nivel crítico en el que la célu-la es inexcitable y el estímulo no se propaga.
Periodo refractario (PR)
La refractariedad es el intervalo en el que un estí-mulo no produce una respuesta normal. La célula pue-de estar absolutamente refractaria y falla la respuesta acualquier estímulo: período refractario absoluto. Elperiodo durante el cual la célula responde a un estí-mulo superior al normal o a un estímulo normal perocon una conducción retrasada se define como períodorefractario relativo.
4. Mecanismos de producción de las arritmias13-20
En un sentido general, las alteraciones del ritmocardíaco se pueden deber a dos tipos de procesos:
• Anomalías en la formación del impulso eléctrico.• Anomalías en la conducción del impulso eléctrico. A su vez, cada uno de estos procesos puede ser anó-
malo por exceso o por defecto, o, al menos, dandolugar a alteraciones que se manifiestan por un exceso(taquicardias) o un defecto (bradicardias) en el núme-
Fig. 3. Potencial de acción de una fibra automática. Se produce una pér-dida gradual y espontánea del voltaje transmembrana de la fase 4, quecuando alcanza el nivel umbral genera un potencial de acción.
TABLA IPrincipales mecanismos iónicos durante el
potencial de acción cardiaco
Fase 0 Flujo de sodio al interior de la célula Fase 1 Salida de potasioFase 2 Flujo lento de calcio al interior de la célulaFase 3 Salida de potasioFase 4 Equilibrio en la concentración de los iones

39 279
M. ZABALLOS GARCÍA ET AL– Anestesia y electrofisiología cardíaca (Parte I)
ro de latidos cardíacos. Desde un punto de vista másbásico, a nivel celular o de grupos celulares, estas alte-raciones pueden ser debidas a varios tipos de mecanis-mos, que quedan reflejados en la Tabla II.
Anomalías en la formación del impulso eléctrico
Automatismo normalDebe quedar claro que lo que denominamos auto-
matismo normal como mecanismo de arritmias sondesviaciones de la normalidad en grupos celulares que,en condiciones normales, tienen automatismo propio.Esto lo distingue del automatismo anormal, que apare-ce en grupos celulares carentes de automatismo en cir-cunstancias normales.
Algunos grupos celulares del corazón (nodo sinusal,nodo aurículoventricular, sistema His-Purkinje) tienenla propiedad, en condiciones normales, de producirespontáneamente impulsos eléctricos a una frecuenciadeterminada. Una propiedad esencial del automatismonormal es el fenómeno llamado "supresión postesti-mulación". Esta propiedad consiste en una depresióntransitoria de la frecuencia de descarga de un determi-nado foco automático inmediatamente después de queéste se ha despolarizado a una frecuencia más rápidaque su frecuencia intrínseca durante un cierto tiempo.Como quiera que, en condiciones normales, el NS es"el más rápido", los restantes automatismos están per-manentemente sufriendo "supresión postestimulación"como consecuencia de la frecuencia sinusal. Aunque elautomatismo normal es una propiedad intrínseca, sufrecuencia de descarga se ve sumamente modificadapor el sistema nervioso autónomo (SNA), medianteuna serie de complejos mecanismos iónicos. El
aumento del tono adrenérgico produce aumento de lafrecuencia del automatismo sinusal mientras que lahipertonía vagal produce disminución de la frecuenciasinusal. En condiciones patológicas, alteraciones prin-cipalmente degenerativas del nodo sinusal, puedenprovocar una depresión del automatismo sinusal, deaparición continuada o paroxística, que se manifiestapor bradicardia sinusal o por paro sinusal. Si la fre-cuencia se reduce a valores inferiores a 40-50 lpm, elfenómeno de "supresión por estimulación"que ejerceel NS en los marcapasos latentes es inhibido y puedemanifestarse el automatismo normal, latente, de otrasestructuras, como son la unión AV o el tejido de Pur-kinje constituyendo los denominados ritmos de escape,y la expresión más frecuente de la actividad ectópica:los extrasístoles ventriculares (EV).
También existe patología de los automatismos nor-males cuando aumentan de forma indebida su frecuen-cia de descarga (taquicardia). Un ejemplo en clínica esla llamada "taquicardia sinusal inapropiada", situaciónen la que la frecuencia sinusal está elevada de formacontinuada o sufre aceleraciones desproporcionadasante estímulos mínimos.
Automatismo anormalSe denomina así a la aparición de propiedades auto-
máticas (despolarización diastólica espontánea) engrupos celulares que habitualmente no las poseen (porej. células de trabajo auriculares o ventriculares). Adiferencia con el automatismo normal no responden ala supresión por estimulación del NS. Pocas arritmiasen clínica parecen obedecer a este mecanismo. Los rit-mos que con más probabilidad parecen sustentarse eneste mecanismo son los ritmos idioventriculares que
TABLA IIMecanismos de producción de las arritmias cardíacas a nivel celular o de grupos celulares
A) Anomalías en la formación del impulso eléctrico1) Automatismo normal:
Ejemplos clínicos: Taquicardia sinusal inapropiada, bradicardia sinusal2) Automatismo anormal:
Ejemplos clínicos: Ritmo idioventricular acelerado (fase aguda del infarto), taquicardia auricular,3) Actividad focal desencadenada"triggered":
a) Postpotenciales precocesEjemplos clínicos: Taquicardia ventricular polimórfica tipo "Torsades des pointes" (QT largo)
b) Postpotenciales tardíosEjemplos clínicos: Arritmias relacionadas con intoxicación digitálica, taquicardia ventricular repetitiva monomórfica idiopática
B) Anomalías en la conducción del impulso eléctrico1) Bloqueos:
Ejemplos clínicos: Bloqueo sino-auricular, aurículo-ventricular, de rama 2) Reentrada:
Ejemplos clínicos: Taquicardia asociada con el síndrome de WPW, taquicardia intranodal, taquicardia ventricular monomórfica sostenida (enpresencia de infarto de miocárdico crónico, displasia arritmogénica de ventrículo derecho), fibrilación auricular (reentrada no clásica), flutterauricular
C) Defectos genéticos y molecularesEjemplos clínicos: Síndrome de QT largo congénito, Síndrome de Brugada

Rev. Esp. Anestesiol. Reanim. Vol. 52, Núm. 5, 2005
280 40
aparecen durante la fase aguda del IAM, especialmen-te en el contexto de la reperfusión. Algunos casos detaquicardia auricular ectópica también podrían estarcausados por este mecanismo.
Actividad focal desencadenada "triggered"La actividad disparada o desencadenada (triggered
activity), se refiere a una actividad rítmica sostenidainiciada por un potencial de acción automático o esti-mulado, precisando un potencial precedente para suiniciación. Si la oscilación ocurre antes de la repolari-zación (fase 2,3) se denominan postpotenciales preco-ces (PPP), y si ocurre al finalizar la repolarizacióndiastólica se denominan postpotenciales tardíos (PPT)(Figura 4).
a. Postpotenciales precoces: Ocurren de forma másprobable durante las situaciones que prolongan larepolarización ventricular (aumento del intervalo QT yde la duración del potencial de acción). Diversos agen-tes y condiciones se han involucrado en su génesis(Tabla III).
El parámetro más vulnerable para el desarrollo dePPP es la prolongación de la repolarización. Así, eltratamiento dirigido a acortar su duración será efectivoen su supresión. El aumento de la frecuencia cardiacacon fármacos (vagolíticos, agonistas β adrenérgicos) ocon tratamiento eléctrico (estimulación), incrementan-do la concentración extracelular de K+, acortando laduración del PA con fármacos y/o la retirada de losagentes desencadenantes, han demostrado su eficacia.Además, pueden ser suprimidos con bloqueantes alfa ybeta adrenérgicos o administrando magnesio.
b. Postpotenciales tardíos: Se observan en célulascardíacas expuestas a catecolaminas o digital, con bajasconcentraciones de K+ extracelular y altas concentra-ciones de Ca++ intracelular. La aceleración de la fre-cuencia cardiaca, las catecolaminas, los extrasístolesprematuros y especialmente las concentraciones supra-terapéuticas de digoxina, son factores favorecedoras. Elparámetro vulnerable de las PPT es la sobrecarga deCa++ intracelular y el tratamiento debe dirigirse directa-mente a disminuir la concentración del mismo, consi-guiéndose con la administración de L-calcioantagonis-tas o la flunarizina. Del mismo modo los bloqueantesde los canales del Na++, o los que aumentan la corrien-te de salida del K+ (adenosina), han resultado eficaces.
Anomalías en la conducción del impulso eléctrico
Bloqueos de la conducciónBloqueo es la interrupción de la conducción del
impulso eléctrico en una estructura que normalmentedebe conducir impulsos y en presencia de unas condi-ciones que normalmente permiten la conducción. Eldeterminante más importante de la conducción es lafrecuencia. Cualquier estructura que habitualmenteconduce impulsos tiene un límite de frecuencia, porencima del cual ya no todos los impulsos son conduci-dos. Habitualmente, en reposo, la estructura que pro-duce bloqueo de algunos impulsos a menor frecuenciaes el nodo aurículoventricular. La conducción de losimpulsos en el NAV se ve afectada, tanto por el siste-ma nervioso autónomo como por determinados fárma-cos. Así, estímulos vagales como el masaje del senocarotídeo pueden producir, de forma transitoria, blo-queos aurículo-ventriculares. Igualmente fármacoscomo algunos calcioantagonistas, digitálicos, betablo-queantes y la adenosina, pueden producir diversos gra-dos de bloqueo aurículo-ventricular. En ocasiones,exacerban un trastorno intrínseco previo.
Fig. 4. (A) Postpotenciales precoces: ocurren durante la fase 2 y 3 delpotencial de acción. Están favorecidos por las condiciones que aumentanla duración del potencial de acción y pueden ser responsables de las arrit-mias asociadas al síndrome de QT largo. (B) Postpotenciales tardíos: ocu-rren tras la fase 3 del potencial de acción cuando la repolarización hafinalizado. Se relacionan con la sobrecarga intracelular de calcio, intoxi-cación digitálica y perfusión de catecolaminas.
TABLA IIIFactores asociados al desencadenamiento de
postpotenciales precoces
Frecuencia cardiaca lentaDistensiónHipokaliemiaHipoxiaAcidosisBajo Ca extracelularBajo Mg extracelularAntiarrítmicos clase 1A, 1B,1C y IIIAntidepresivos tricíclicos y tetracíclicosFenotiacinasEritromicinaAntihistamínicosDiuréticos: amilorideCesio y Bario

41 281
M. ZABALLOS GARCÍA ET AL– Anestesia y electrofisiología cardíaca (Parte I)
ReentradaLa mayoría de las taquiarritmias están desencadena-
das por un mecanismo de reentrada, bien en su formaclásica, o bien en variantes descritas más recientemen-te como "reentrada funcional", "reentrada anisotrópi-ca", reflejo o reflexión y rotor (Tabla IV). El conceptode reentrada supone la circulación permanente de unmismo frente de propagación alrededor de algún tipode estructura u obstáculo, de manera que el frente depropagación accede una y otra vez a áreas en las quepreviamente ya ha "entrado" (de ahí el nombre reen-trada).
El concepto clásico de reentrada supone la existen-cia de alguna suerte de obstáculo anatómico rodeadode tejido excitable, a través del cual, bajo determina-das condiciones, "circula" el frente de propagación. Elobstáculo anatómico condiciona el hecho de que cuan-do un frente de propagación accede al obstáculo ana-tómico se constituyen dos vías de conducción delimpulso, con sendos frentes de propagación (Figura 5).De forma general los componentes del fenómeno dereentrada suponen: 1) existencia de dos vías de con-ducción; 2) propiedades electrofisiológicas (periodosrefractarios) diferentes en las dos vías, lo que permitela aparición de "bloqueo unidireccional"; 3) conduc-ción lenta de los impulsos en determinadas condicio-nes.
Es interesante poner de manifiesto que en los cir-cuitos de reentrada ocasionantes de arritmias en el serhumano lo "patológico" difiere según los casos. Porejemplo, en las taquicardias por reentrada ortodrómica(las más frecuentes en los síndromes de preexcitación)lo patológico es la existencia de una "vía accesoria" oconexión eléctrica en algún punto de los anillos aurí-culo-ventriculares, siendo el "obstáculo anatómico" lasestructuras normales del esqueleto del anillo aurículo-ventricular y la zona de conducción lenta el NAV nor-mal. Sin embargo, en las taquicardias ventricularespost-infarto, lo patológico es el obstáculo anatómicorepresentado por la zona infartada y las áreas de con-ducción lenta que quedan "englobadas" en la zona deinfarto, mientras que las "vías" de conducción son lostejidos más o menos normales que circundan al infar-to.
La reentrada puede ser promovida por un enlenteci-
miento de la conducción, por disminución de la refrac-tariedad, o por una combinación de ambos. La excita-ción por reentrada puede ser al azar u organizada; laprincipal diferencia entre las dos es la forma en que sepropaga el impulso, bien sobre vías que continuamen-te cambian de sitio y localización (fibrilación), o porvías de reentrada relativamente fijas (taquicardia AVnodal por reentrada).
La etiología de la reentrada varía en función de laarritmia específica y de las condiciones fisiopatológi-cas subyacentes que pueden estar anatómicamentedefinidas, o bien deberse a factores funcionales enrelación con alteraciones por isquemia y disturbioselectrolíticos.
Bases genéticas y moleculares de las arritmiasPor último, para completar la génesis de los trastor-
nos del ritmo cardiaco es interesante conocer querecientemente han sido descubiertas las mutacionesgenéticas asociadas con la aparición de muerte súbitacomo el síndrome del QT largo congénito (SQTLC),estando descritas actualmente 6 variantes y el síndro-me de bloqueo de rama derecha y elevación persisten-te del segmento ST en V1-V3 o síndrome de Brugada.
TABLA IVTipos de reentrada
Reentrada anatómicaReentrada funcional Reentrada anisotrópicaReentrada en "figura de ocho"Reentrada en espiral o Rotor Reentrada por reflexión
Fig. 5. Esquema que muestra los componentes de un mecanismo de reen-trada clásico. Un obstáculo anatómico (círculo central) obliga a que unfrente de propagación se bifurque (punto A) en dos vías de conducción (αy β). Un impulso prematuro se bloqueará en la zona rayada (periodorefractario prolongado) y se propaga lentamente en la otra vía (línea concurva en la vía β). El impulso que accede retrógradamente por la vía αencuentra recuperada la zona rayada, produciéndose la reentrada delimpulso.

Rev. Esp. Anestesiol. Reanim. Vol. 52, Núm. 5, 2005
282 42
La identificación de estos defectos genéticos permiteun tratamiento farmacológico dirigido al control delcanal iónico afectado, como por ejemplo el antiarrít-mico mexiletina que bloquea los canales del Na++ enpacientes con SQTLC tipo 3.
5. Etiología de las arritmias perioperatorias(tabla V)
Las arritmias y trastornos de conducción cardiacaque se presentan durante la cirugía suelen atribuirsea una serie de factores entre los que destaca el usode determinados fármacos y agentes anestésicos, elestímulo producido por las maniobras de la intuba-ción y extubación y la actividad refleja que se gene-ra en la cirugía intracraneal, torácica, oftálmica yabdominal. A ello se une el que estados hipóxicos, laacidosis y los trastornos electrolíticos tienen unaacción facilitadora en la presentación de dichas arrit-mias.
Desde el punto de vista de la práctica anestésica eslógico el interés por la influencia que los fármacosque se emplean de forma habitual en el perioperato-rio puedan tener en la génesis de un cuadro arrítmi-co, por lo que es interesante conocer sus efectos en laelectrofisiología cardiaca y en los canales iónicosdonde es sabido que puedan dan lugar a una actividadpro o antiarrítmica. Sin bien es importante señalar, enel contexto clínico, que cuando se produce una arrit-mia no siempre debe considerarse que sea debido aeste efecto. Por todo ello merece la pena conocer aqué nivel actúan y cómo influyen cada uno de estosfactores para así poder efectuar los ajustes necesariosen la técnica anestésica o aplicar el tratamiento másadecuado, para que en el caso de presentarse unevento arrítmico tenga la menor repercusión clínicaposible.
Fármacos y agentes utilizados en la anestesiageneral
a. Agentes anestésicos halogenadosLos anestésicos inhalatorios pueden afectar al auto-
matismo, la conducción, refractariedad y en situacio-nes específicas facilitar una arritmia por el mecanismode reentrada7.
El halotano, y en menor medida el enfluorano, iso-fluorano, desfluorano y sevofluorano, sensibilizan almiocardio a los efectos proarrítmicos de la adrenalina,disminuyendo el umbral para la aparición de arritmiasventriculares, ritmos ventriculares de escape, marcapa-sos auricular errante, ectopias auriculares y ritmos dela unión aurículoventricular7,23,24. El mecanismo impli-cado se debe a una alteración en la conducción ventri-cular por acción sinérgica entre los receptores alfa1 ybeta125,26, disminuyendo su presencia cuando se admi-nistran previamente fármacos β-bloqueantes como elesmolol27. En pacientes sanos intervenidos de cirugíatransesfenoidal e infiltración con adrenalina no seobservaron alteraciones del ritmo con la utilización desevofluorano ni isofluorano con dosis de adrenalina de5 µg/kg, mientras que con dosis superiores a 15 µg/kgde adrenalina se produjeron EV sin diferencias entreambos anestésicos28.
Tanto en estudios clínicos como en diversas prepa-raciones animales los agentes inhalatorios en mayor omenor medida disminuyen la frecuencia de descargadel NS29 y la conducción a nivel del NAV, pudiendodar lugar a bradicardias y bloqueos aurículo-ventricu-lares7,30-32. La disminución de la frecuencia cardiaca seobserva en menor medida con el isofluorano, sevo-fluorano y desfluorano33,34 que a concentraciones ele-vadas la aumentan.
Producen depresión de la conducción ventricular35,36
y disminución de la duración del potencial de acción ydel periodo refractario35-37 junto con una dispersión dela refractariedad37, mecanismos que pueden facilitar laaparición de arritmias por reentrada. No obstante cier-tos trabajos no encuentran modificaciones significati-vas en los parámetros electrofisiológicos38 y otros,aunque las constatan, no observaron arritmias en suestudio36.
El sevofluorano produjo menos arritmias que elhalotano (5% vs 61%) en niños intervenidos de cirugíaotorrinolaringológica39. En pacientes con síndrome deWolff-Parkinson-White (WPW), los efectos de losanestésicos inhalatorios en la refractariedad del nodoaurículo-ventricular y de las vías de conducción tantoanterógrada como retrógrada, sugieren un efecto pro-tector de estos agentes40. En un trabajo similar, el sevo-fluorano no alteró la conducción AV, ni en las víasaccesorias, produciendo un aumento en la conducción
TABLA VFactores potencialmente implicados en las
arritmias cardiacas perioperatorias
Agentes anestésicos:a) Anestésicos inhalatoriosb) Anestésicos intravenososa) Opioidesb) Benzodiacepinas y butirofenonasc) Relajantes musculares
Anestésicos localesAlteraciones electrolíticasAlteraciones ácido-base HipotermiaAlteraciones del sistema nervioso central y sistema nervioso autónomoEnfermedad cardiaca preexistenteManipulación de estructuras cardiacas o adyacentes

43 283
M. ZABALLOS GARCÍA ET AL– Anestesia y electrofisiología cardíaca (Parte I)
sinoauricular y del intervalo aurículo-His sin trascen-dencia clínica41. Así mismo, el desfluorano no produjoalteraciones electrofisiológicas significativas asocián-dose con un aumento de la frecuencia cardiaca y dis-minución del periodo refractario auricular en concen-traciones del 6%34.
Respecto a los efectos de los inhalatorios en loscanales iónicos, los estudios experimentales muestrandiferentes acciones que pueden justificar la apariciónde arritmias. Así el halotano, isofluorano y sevofluora-no en dosis similares a las utilizadas en clínica, produ-jeron una disminución de la corriente rápida de Na++ entejido ventricular porcino, fenómeno que se asocia conuna disminución de la conducción ventricular que pue-de favorecer la aparición de una reentrada42.
Las acciones de los inhalatorios en los canales deK+ pueden tener implicación en los síndromes de QTlargo. El halotano inhibe la corriente de potasio Ito43
(que relaciona las arritmias por adrenalina con elhalotano) y los canales de potasio HERG44. El iso-fluorano y el sevofluorano actúan en la corriente Iksprincipal determinante de la repolarización del poten-cial de acción45.
Los agentes inhalatorios poseen además propieda-des antiarrítmicas en el contexto de las arritmias pre-sentes en la isquemia o IAM, como se ha demostradotanto en trabajos antiguos46 como actuales47-50. Sinembargo, en un estudio multicéntrico en cirugía car-diaca, el uso del sevofluorano como preacondiciona-miento anestésico disminuyó los marcadores de isque-mia miocárdica, pero no se asoció con disminución delas arritmias con respecto al grupo control51.
b. Fármacos anestésicos intravenososEn general desconocemos muchas de las acciones
de los anestésicos intravenosos en las propiedadeselectrofisiológicas cardiacas. Ninguno puede conside-rarse arritmogénico pero pueden contribuir a la apari-ción de arritmias debido a sus efectos directos e indi-rectos en el SNA o por interacción con otros fármacos.
El tiopental prolonga la duración del potencial deacción en preparaciones experimentales de músculoventricular52-55, correspondiéndose con los estudios clí-nicos en los que prolongó de forma significativa elintervalo QT del ECG, como equivalente clínico de laduración del PA56. Así mismo prolongó de forma sig-nificativa el periodo refractario efectivo auricular sinmodificar la velocidad de conducción, lo que podríaconsiderarse como un efecto positivo en la prevenciónde las arritmias auriculares por reentrada57.
La facilitación de las arritmias inducidas por laadrenalina cuando se administra junto con los haloge-nados podría explicarse por el hecho de que el tiopen-tal puede inducir postpotenciales tardíos58,59.
Los efectos del propofol en la frecuencia cardiaca yen el ritmo no son uniformes. Así la administración depropofol en humanos se ha asociado con episodios debradicardia sinusal60,61, bloqueo AV62,63 y asistolia64,65.Incluso se ha descrito la conversión de una taquicardiasupraventricular (TSV) a ritmo sinusal66 y el cese deuna fibrilación auricular paroxística con la administra-ción de propofol67.
En un estudio experimental animal se observó queel propofol posee una acción cronotrópica y dromotró-pica negativa en relación directa con su concentración,y los autores concluyeron que durante el ritmo sinusalnormal, el efecto predominante del propofol sería el dedisminuir la frecuencia cardiaca (bradicardia sinusal)68.Estos resultados han sido cuestionados69 y otros traba-jos no demostraron efectos significativos en el interva-lo QT56, habiéndose observado que el propofol modifi-có la conducción nodal (acción dromotrópicanegativa) y que este efecto estaba mediado por la acti-vación de los receptores M2 muscarínicos57. Estehallazgo coincide con un estudio clínico realizado enpacientes sometidos a radiofrecuencia por TSV en losque el propofol retardó la conducción AV70.
En mediciones seriadas en investigación animal seha encontrado que en concentraciones similares a lasutilizadas en clínica, se produce un pequeño aumentoen la conducción auricular y que con concentracionesmuy elevadas, que no son habituales en el contextoperioperatorio, el propofol deprime severamente laconducción auricular71.
El propofol en un modelo experimental en perrosfacilitó la inducción de arritmias con la administraciónde adrenalina de forma dosis dependiente, efecto queno se observó bajo los efectos de etomidato, y sin dife-rencias con respecto al halotano que también fue eva-luado en dicho estudio72.
Finalmente en un trabajo realizado por nosotros,sobre un modelo experimental porcino de arritmiasfacilitadas por la infusión de etanol, el propofol favo-reció la inducción de taquiarritmias auriculares enmayor medida que el tiopental, lo que nos permitesugerir que, ante determinadas situaciones clínicascomo el caso de una intoxicación etílica, los anestési-cos pueden comportarse de forma diferente en térmi-nos de arritmogenicidad73.
La ketamina comparada con el resto de los inducto-res anestésicos (tiopental, propofol, etomidato) es lamenos potente en prolongar el tiempo de conducciónAV y la frecuencia intrínseca del nodo sinusal74; sinembargo por su acción simpática y el aumento de losniveles de catecolaminas circulantes tras su adminis-tración, puede afectar la arritmogénesis cardiaca.
El etomidato en altas concentraciones (superiores alas utilizadas en clínica) produce disminución de la

Rev. Esp. Anestesiol. Reanim. Vol. 52, Núm. 5, 2005
284 44
frecuencia sinusal e incluso parada sinusal y enlenteci-miento de la conducción aurículo-ventricular74.
c. OpioidesLos efectos de los opioides en la electrofisiología
cardiaca están relacionados con una disminución deltono simpático y aumento del tono parasimpático,observándose en general la aparición de bradicardias yritmos nodales. El fentanilo y sufentanilo disminuyenla frecuencia sinusal y prolongan la conducción AV75,76
y a dosis elevadas el sufentanilo posee un efecto inten-so en la refractariedad auricular, ventricular y del nodoAV 76.
Sin embargo estudios realizados en pacientes convías accesorias no han objetivado efectos significati-vos en el sistema de conducción cardiaco con el fenta-nilo ni con el alfentanilo77,78.
El remifentanilo produjo depresión significativa delautomatismo sinusal y de la conducción aurículo-ven-tricular en pacientes sanos, relacionado con sus efectosvagotónicos, revirtiendo dichos efectos con la admi-nistración de atropina. Asimismo se observó una para-da sinusal y la aparición de un ritmo nodal en dos delos pacientes que revirtió de forma espontánea79.
La morfina ha demostrado un efecto protector de lasarritmias ventriculares y bloqueos de conducción enun modelo experimental de isquemia miocárdica80.
Las acciones de la meperidina producen un aumen-to de la duración del potencial de acción, similar a losagentes antiarrítmicos clase III como la amiodarona81.
d. Benzodiacepinas y butirofenonasEl diazepam en un estudio realizado en pacientes
sometidos a cirugía cardiaca produjo un aumento de lafrecuencia sinusal y de la conducción AV, sin modificarla conducción y refractariedad auricular y ventricular.La consecuencia clínica de ello es que podría facilitararritmias por reentrada a través del nodo AV82. El mida-zolam no posee efectos significativos en el sistema deconducción cardiaco78,83. Su uso asociado al tiopentaldemostró ser protector de las arritmias inducidas por laadrenalina y la aminofilina84. En pacientes con interva-lo QT prolongado su administración se asoció con unacortamiento significativo de dicho intervalo85.
El droperidol tienen efectos antiarrítmicos ya queaumenta los PR de las vías accesorias en el síndromeWPW86, lo que puede ser beneficioso para controlar larespuesta ventricular durante la fibrilación auricular enestos pacientes. Sin embargo su acción sobre el inter-valo QT87 y la inhibición de la corriente de potasio IKr,se ha relacionado con la aparición de arritmias ventri-culares y muerte súbita. Así mismo existe controversiaacerca de los efectos de dosis bajas de droperidolcomo las empleadas en la prevención de náuseas y
vómitos postoperatorios88; actualmente la Food andDrug Administration (FDA) americana advierte sobrelos riesgos cardiovasculares graves con su uso y reco-mienda la monitorización del intervalo QT en el ECGdurante 2 a 3 horas tras su administración89.
e. Relajantes muscularesEn general existen escasos estudios en los que se
analicen los efectos en la electrofisiología cardiaca delos relajantes musculares y su implicación en las arrit-mias se relacionan con el bloqueo de los receptoresmuscarínicos cardiacos o bien secundario a la libera-ción de histamina. La succinilcolina se ha asociadocon trastornos del ritmo debido a un mecanismo direc-to o indirecto como la manipulación de la vía aérea.Produce bradicardia, más frecuente con la administra-ción de una segunda dosis, mediada por la estimula-ción de los receptores muscarínicos del nodo SA y AV,mientras que los receptores presinápticos nicotínicos,cuya estimulación produce liberación de noradrenali-na, permanecerían desensibilizados90. Además suempleo puede modificar las concentraciones intra yextracelulares de K+ que en determinados casos puedeser de magnitud suficiente como para causar arritmiasventriculares. Sus acciones proarrítmicas se han rela-cionado con la estimulación simpática y aumento delos niveles de adrenalina91.
El pancuronio por sus efectos vagolíticos puedefavorecer la aparición de arritmias, con un aumentodel automatismo y postpotenciales tardíos potenciadopor la administración de adrenalina. Estos hallazgossugieren que en situaciones de hiperactividad simpáti-ca podría facilitar la aparición de taquiarritmias92.
La administración de vecuronio y atracurio se harelacionado con la aparición de bradiarritmias espe-cialmente con el vecuronio93-95; sin embargo en un estu-dio experimental porcino el vecuronio no alteró lasvariables electrofisiológicas ni modificó la actividadmarcapasos del corazón76.
Anestésicos loco-regionales
Los anestésicos locales actúan a nivel de la fase 0del potencial, inactivando parcialmente los canalesrápidos de sodio95, provocando una disminución de lavelocidad y amplitud de la fase ascendente, y un acor-tamiento de la duración del PA97,98. La conducción dis-minuye en las células de respuesta rápida (His y Pur-kinje), modificándose poco en las células de respuestalenta como el nodo AV, donde tienen escasa influencia.El efecto es más intenso con la bupivacaína que con lalidocaína, lo que explica en parte la toxicidad másmarcada de la bupivacaína97 que favorece la apariciónde arritmias por reentrada.

45 285
M. ZABALLOS GARCÍA ET AL– Anestesia y electrofisiología cardíaca (Parte I)
La cardiotoxicidad de la bupivacaína se manifiestapor un incremento de los tiempos de conducción auri-cular, ventricular y refractariedad del nodo AV, dandolugar a bradicardias que pueden llegar incluso a laasistolia y a bloqueos aurículo-ventriculares e inter-ventriculares98. La alteración de la velocidad de con-ducción puede ser la causa de la aparición de taquicar-dias supraventriculares y ventriculares e inclusofibrilación ventricular99. Esta toxicidad está aumentadaen situaciones de hipercabia, acidosis e hipoxemia100.La administración de sevofluorano e isoflurano enratas de forma previa a la administración de dosis tóxi-cas de bupivacaína tuvo un efecto protector en la apa-rición de arritmias101.
Respecto a la ropivacaína se han comunicado estu-dios iniciales con una toxicidad menor que la bupiva-caina102 y la levobupivacaína103. Sin embargo, en térmi-nos de cardiotoxicidad, a dosis equipotentes debupivacaína y ropivacaína, este punto sigue siendopolémico104.
Un trabajo experimental reciente ha evaluado losefectos de la bupivacaína, levobupivacaína y ropivacaí-na en las variables electrofisiológicas determinantes dearritmias por reentrada, observándose que los tres anes-tésicos en dosis equipotentes modificaron dichos pará-metros y potencialmente pueden comportarse como fár-macos proarrítmicos105.
Alteraciones gasométricas y electrolíticas
En ocasiones la aparición de una arritmia es la con-secuencia de la interacción de anomalías estructuralescardiacas y alteraciones transitorias en el medio elec-trofisiológico. En el contexto del perioperatorio no esinfrecuente encontrarnos con alteraciones metabólicas,isquémicas y neurohormonales que crean un medioidóneo para el desarrollo de una arritmia.
La hipopotasemia es frecuente y a menudo estáimplicada en la génesis de arritmias intraoperatorias,sobre todo si es aguda, ya que ocasiona una hiperpola-rización de la célula cardiaca produciendo actividad deescape ventricular, fenómenos de reentrada, taquicar-dias ectópicas y retraso de la conducción9,106. El efectopredominante es una prolongación de la duración delpotencial de acción, que favorecen los postpotencialesprecoces y arritmias por este mecanismo.
La hiperpotasemia por aumento de la permeabilidadal potasio conduce a un valor menos negativo delPMR, provocando un acortamiento del potencial deacción, supresión del automatismo y enlentecimientode la conducción. En situaciones extremas se produceun ensanchamiento importante del QRS "onda sinusoi-dal" y finalmente asistolia. El tratamiento de unahiperpotasemia grave debe instaurarse de forma rápida
ya que sus efectos pueden ser letales. La cardiotoxici-dad de la hiperpotasemia aumenta en situaciones dehiponatremia, hipocalcemia o acidosis106. En el cursode una anestesia es poco frecuente que se produzcauna hiperpotasemia letal, salvo en casos de error en ladosis administrada, liberación exagerada de potasiocon la administración de succinilcolina en pacientessusceptibles y en la reperfusión del injerto en lospacientes sometidos a trasplante hepático. Finalmente,la pérdida intracelular de potasio con el aumento resul-tante de potasio intersticial en el tejido que rodea a unazona de isquemia miocárdica aguda es responsable,generalmente, de las arritmias relacionadas con laisquemia miocárdica y el infarto9.
La hipocalcemia es responsable de la prolongacióndel intervalo QT, dispersión de la refractariedad, favo-reciendo la aparición de postpotenciales precoces yarritmias. También puede ser la causa de la presenta-ción de una taquicardia ventricular polimórfica ("tor-sades de pointes") aunque es menos frecuente que conla hipopotasemia y la hipomagnesemia.
La hipercalcemia acorta el intervalo QT, así mismoel exceso de Ca++ intracelular causado por la intoxica-ción digitálica, exceso de catecolaminas y la isquemiaocasionan postpotenciales precoces y arritmias. Elexceso de calcio extracelular, salvo en situaciones conniveles muy extremos, no provoca anomalías clínica-mente importantes9,106.
La hipomagnesemia, que raramente se presenta deforma aislada, también se asocia con la prolongacióndel intervalo QT y "torsades de pointes"9,106. La hiper-magnesemia no se asocia con arritmias aunque sí conenlentecimiento en el nodo aurículo-ventricular y de laconducción ventricular.
Es importante señalar que el calcio y el magnesiotienen una gran importancia en la clínica debido a suinteracción con otros iones. Así el calcio es utilizadoen la hiperpotasemia debido a que su administraciónrestaura el PMR a valores más negativos. El magnesioestá indicado en el tratamiento de las "torsades depointes" debido a que acorta la duración del potencialde acción y suprime los postpotenciales precoces9.
Alteraciones ácido-base
La acidosis y alcalosis, tanto respiratoria comometabólica, están asociadas habitualmente con cam-bios en la concentración de calcio y potasio extracelu-lar. Por tanto es difícil distinguir si las alteraciones enel ECG y las arritmias producidas en los pacientes conacidosis y alcalosis sean en realidad por los cambiosen el pH extracelular, aunque lo lógico es que las arrit-mias sean causadas por las alteraciones electrolíti-cas107.

Rev. Esp. Anestesiol. Reanim. Vol. 52, Núm. 5, 2005
286 46
La hipoxemia o una modificación del pH coinci-dente con una hipoventilación alveolar y aumento dela paCO2 es una situación generadora de arritmias quenecesariamente hay que tener en cuenta en el pacienteanestesiado.
Hipotermia
El descenso de la temperatura miocárdica coinci-dente con la hipotermia produce una disminución de lafrecuencia cardiaca. A temperaturas inferiores a los28ºC, el marcapasos sinoauricular se convierte enerrante y aumenta la irritabilidad ventricular, con elriesgo de generar una fibrilación ventricular, que porlo general aparece a temperaturas entre 25 y 30ºC.
Alteración del sistema nervioso central y sistemanervioso autónomo
En pacientes con enfermedad intracraneal, especial-mente aquellos que sufren una hemorragia subaracnoi-dea, se han descrito cambios en el intervalo QT, apari-ción de ondas Q, alteración en el segmento ST ypresencia de ondas U108. El mecanismo de estas arrit-mias parece deberse a cambios en el sistema nerviosoautónomo, cuyo punto de partida es el hipotálamo o eltronco del encéfalo109,110.
La activación del sistema nervioso simpático esarritmogénica por la aceleración de la frecuencia car-diaca, lo que favorece las reentradas, los automatismosanormales y las actividades focales desencadenadas.La disminución de la actividad simpática y la hiperto-nía vagal facilitan la aparición de postpotenciales pre-coces.
Así, la modificación del SNA provocada por la ciru-gía y la anestesia tiene una influencia evidente sobre lagénesis de las alteraciones del ritmo. La integridad deeste sistema juega un papel importante en la morbi-mortalidad de los pacientes en el periodo perioperato-rio. La preservación del tono cardiaco vagal se oponea las arritmias malignas secundarias a isquemia mio-cárdica y tiene un valor pronóstico en la morbilidad ymortalidad de los pacientes tras un infarto de miocar-dio110-112. El control de la actividad del sistema nervio-so simpático durante el perioperatorio mejora los epi-sodios isquémicos y consecuentemente las arritmias enrelación con la isquemia miocárdica113.
La importancia del mantenimiento del tono vagal lodemuestra el hecho de la aparición de reflejos especí-ficos por la estimulación de ciertas zonas (pleura, peri-toneo, tracción visceral, globos oculares, tronco cere-bral) desencadenando alteraciones intraoperatorias delritmo cardiaco. La manifestación más frecuente es labradicardia sinusal, aunque también se dan otra serie
de arritmias, llegando incluso a la asistolia, aumentadoeste riesgo en situaciones de hipoventilación, hipoxe-mia y acidosis3,9. En cirugía vascular, estos reflejospueden ser provocados por tracción del peritoneo opor presión directa del nervio vago (seno carotídeo) enla cirugía carotídea. En este caso, el cese de la mani-pulación quirúrgica pronto restablece los parámetroshemodinámicos. La infiltración de la bifurcación caro-tídea con lidocaína al 1% suele prevenir episodios pos-teriores, aunque se asocia con un incremento de laincidencia de hipertensión en el postoperatorio. Igual-mente durante la canalización de una vena yugular, laestimulación del seno carotídeo debido a la manipula-ción puede dar lugar a bradiarritmias.
Enfermedad cardiaca preexistente
En el paciente con cardiopatía la frecuencia de lasarritmias es más elevada. En efecto, la hipertrofia ven-tricular izquierda favorece la génesis de arritmias enpresencia de las alteraciones previamente citadascomo el estrés, las alteraciones metabólicas, electrolí-ticas e isquémicas, la laringoscopia y la intubación3.
Los pacientes con cardiopatía isquémica presentanun riesgo arritmogénico más elevado, pudiendo com-plicarse con alteraciones graves del ritmo ventricularque justifican la realización de acciones terapéuticaseficaces. Por otra parte, la aparición de una arritmiacon un ritmo ventricular rápido puede empeorar gra-vemente el sufrimiento miocárdico. Así pues lacorrección de la arritmia es el paso esencial para lamejoría de la isquemia114.
Otras cardiopatías que actúan como causas favore-cedoras de arritmias son las miocardiopatías dilatadas,las miocardiopatías hipertróficas, el prolapso de la vál-vula mitral y la insuficiencia cardiaca.
Manipulación de estructuras cardiacas o adyacentes
Las arritmias son frecuentes durante el procedimien-to de cateterización de la arteria pulmonar, con una inci-dencia de 4,7-68,9%, pudiéndose inducir taquicardia ofibrilación ventricular durante la progresión del catéter.En ocasiones, el avance del catéter inicia un bloqueo derama derecha que potencialmente es el origen de la pre-sencia de un bloqueo cardiaco completo en pacientescon un bloqueo previo de rama izquierda115.
Conclusiones
Las arritmias cardiacas son frecuentes durante laanestesia y afectan a enfermos con y sin cardiopatíaconcomitante. El anestesiólogo debe garantizar desde

47 287
M. ZABALLOS GARCÍA ET AL– Anestesia y electrofisiología cardíaca (Parte I)
el preoperatorio el manejo adecuado de estos pacientesdado el impacto clínico que puede tener en el curso detodo el proceso quirúrgico. Además hay que tener encuenta que a menudo el mecanismo desencadenante esun fenómeno íntimamente relacionado con el actoanestésico (fármacos, alteraciones electrolíticas, modi-ficación del sistema nervioso autónomo). Los agentesanestésicos y otros fármacos pueden tener accionespro o antiarrítmicas que unido a la interacción entre elsustrato y determinados factores funcionales condicio-narán una determinada arritmia.
Por todo ello, en el momento actual, para llevar acabo una atención eficaz en este tipo de problema, esnecesario seguir unas normas que a modo de conclu-siones pueden resumirse en los siguientes puntos:
1. Conocimiento de los mecanismos desencadenan-tes de las arritmias y el impacto que pueden tener enel transcurso de la anestesia y la cirugía.
2. Elegir la técnica anestésica individualizada parael paciente basada en los efectos que los agentes anes-tésicos y los fármacos empleados en todo el procesosean los más adecuados para prevenir la presencia deeventos arrítmicos.
3. Actuar de forma inmediata con fármacos o dispo-sitivos que puedan revertir la presencia de una arritmiapotencialmente grave, por lo que es muy aconsejablepara un anestesiólogo mantener el conocimiento y laexperiencia en la electrocardiografía, para poder solu-cionar los problemas que se presenten a lo largo de suactuación anestésica.
BIBLIOGRAFÍA
1. Forrest J, Cahalan M, Rehder K, Goldsmith C, Levy R, Strunin L et al.Multicenter study of general anesthesia. II. Results. Anesthesiology1990;72(2):262-268.
2. Forrest J, Rehder K, Cahalan M, Goldsmith C: Multicenter study of gene-ral anesthesia. III. Predictors of severe perioperative adverse outcomes.Anesthesiology 1992;76(1):3-15.
3. Atlee JL. Perioperative cardiac dysrhythmias. Anesthesiology1997;86(6):1397-1424.
4. Mahla E, Rotman B, Rehak P, Atlee JL, Gombotz H, Berger J et al. Perio-perative ventricular dysrhythmias in patient with structural heart diseaseundergoing noncardiac surgery. Anesth Analg 1998;86(1):16-21.
5. O´Kelly B, Browner WS, Massie B, Tubau J, Ngo L, Mangano DT. Ven-tricular arrhythmias in patients undergoing noncardiac surgery. JAMA1992;268(2):217-221.
6. Mokriski BL, Nagle SE, Papuchis GC, Cohen SM, Waxman GJ. Electro-convulsive therapy-induced cardiac arrhythmias during anesthesia withmethohexital, thiamylal or thiopental sodium. J Clin Anesth 1992;4(3):208-212.
7. Atlee JL, Bosnjak ZJ. Mechanisms for cardiac dysrhythmias during anest-hesia. Anesthesiology 1990;72(2):347-374.
8. Marty J y Samain E. Troubles du rythme cardiaque peropératoires. EnyclMéd Chir (Elselvier, Paris), Anesthésie-Reanimation,36-425-A-10, 1998,9p.
9. Atlee III JL, Dennis DM. Cardiac Dysrrhythmias. En: Gravestein N yKirby RR editores. Complications in Anesthesiology. Lippincott-Raven.Filadelfia 1996;p:281-331.
10. Bertrand CA, Steiner NV, Jameson AG, Lopez M. Disturbances of cardiacrhythm during anesthesia and surgery. JAMA 1971;216(10):1615-1617.
11. Katz RL, Bigger JT. Cardiac Arrhythmias during anesthesia and operation.Anesthesiology 1970;33(2):193-213.
12. Campbell RL, Langston WG, Ross GA. A comparison of cardiac rate-pressure product and pressure-rate quotient with Holter monitoring inpatient with hypertension and cardiovascular disease. Oral Surg Oral MedOral Pathol Oral Radiol Endod 1997;84(2):125-128.
13. Josephson ME, Buxton AE, Marchlinski FE. The tachyarrhythmias. En:Isselbacher KJ, Braunwald E, Wilson JD, Martin JB, Fauci AS, KasperDL editores. Harrison´s Principles of Internal Medicine. Edición interna-cional: McGraw-Hill, Nueva York, 1994; p.1019-1036.
14. Atlee JL III. Anesthesia and cardiac electrophysiology. Eur J Anesthesiol1985;2(3):215-256.
15. Zipes DP. Genesis of cardiac arrhythmias: Electrophysiological considera-tions. En: Braunwald E, editor. Heart disease. Filadelfia: WB Saunders,1997; p.548-563.
16. Janse MJ. Electrophysiology of arrhythmias. Arch Mal Coeur1999;92(1):9-16.
17. Rosen MR. The links between basic and clinical cardiac electrophysio-logy. Circulation 1988;77(2):51-263.
18. Zipes DP. Mechanisms of clinical arrhythmias. PACE 2003;26(8):1778-1792.
19. Zipes DP. What have we learned about cardiac arrhythmias? Circulation2000;102:IV-52-IV-57.
20. Fisch C, Knoebel SB. Electrocardiography of clinical arrhythmias. NuevaYork. Futura Publishing Company, Inc. 2000; p. IV-XX.
21. Haverkamp W, Breithardt G, Camm AJ, Janse MJ, Rosen MR, Antzele-vitch C, et al. The potential for QT prolongation and proarrhythmia bynon-antiarrhythmic drugs: clinical and regulatory implications. Eur HeartJ 2000; 21(15):1216-1231.
22. Splawski I, Shen J, Timothy KW, Lehmann MH, Priori S, Robinson JL etal. Spectrum of mutations in long-QT syndrome genes: KVLQT1, HERG,SCN5A, KCNE1, and KCNE2. Circulation 2000;102(10):1178-1185.
23. Hayashi Y, Sumikawa K, Tashiro C, Yamatodani A, Yoshiya I. Arrhyth-mogenic threshold of epinephrine during sevoflurane, enflurane, and iso-flurane anesthesia in dogs. Anesthesiology 1988;69(1):145-147.
24. Moore MA, Weiskopf RB, Eger EI 2nd, Wilson C, Lu G. Arrhythmoge-nic doses of epinephrine are similar during desflurane or isoflurane anest-hesia in humans. Anesthesiology 1993;79(5):943-947
25. Hayashi Y, Sumikawa K, Kuro M, Fukumitsu K, Tashiro C, Yoshiya I.Roles of beta 1- and beta 2-adrenoceptors in the mechanism of halothanemyocardial sensitisation in dogs. Anesth Analg 1991;72(4):435-439.
26. Kulier AH, Turner LA, Vodanovic S, Contney S, Lathrop DA, Bosnjak ZJ.Multiple agents potentiate alpha1-adrenoceptor-induced conductiondepression in canine cardiac Purkinje fibers. Anesthesiology2000;92(6):1713-1721.
27. Dimich I, Lingham R, Narang J, Sampson I, Shiang H. Esmolol preventsand suppresses arrhythmias during halothane anaesthesia in dogs. Can JAnaesth 1992;39(1):83-86.
28. Navarro R, Weiskopf RB, Moore MA, Lockhart S, Eger EI 2nd, KoblinD, et al. Humans anesthetized with sevoflurane or isoflurane have similararrhythmic response to epinephrine. Anesthesiology 1994;80(3):545-549.
29. Rusy BF, Komai H. Anesthetics depression of myocardial contractility: Areview of possible mechanisms. Anesthesiology 1987;67(5):745-766.
30. Atlee J, Brownlee SW, Burstrom RE: Conscious state comparison of theeffects of inhalation anesthetics on specialized atrioventricular conductiontimes in dogs. Anesthesiology 1986;64(6):703-710.
31. Green DH, Townsend P, Bagshaw O, Stokes MA. Nodal rhythm andbradycardia during inhalation induction with sevoflurane in infants: acomparison of incremental and high-concentration techniques. Br J Ana-esth 2000;85(3):368-370.
32. Raatikainen MJ, Trankina MF, Morey TE, Dennis DM. Effects of volatileanesthetics on atrial and AV nodal electrophysiological properties in gui-nea pig isolated perfused heart. Anesthesiology 1998;89(2):434-442.
33. Ebert TJ, Kharasch ED, Rooke GA, Shroff A, Muzi M. Myocardial ische-mia and adverse cardiac outcomes in cardiac patients undergoing non car-diac surgery with sevoflurane and isoflurane. Sevoflurane ischemia StudyGroup. Anesth Analg 1997;85(5):993-999.
34. Schaffer MS, Snyder AM, Morrison JE. An assessment of desflurane foruse during cardiac electrophysiological study and radiofrequency ablationof supraventricular dysrhythmias in children. Paediatr Anaesth2000;10(2):155-159.

Rev. Esp. Anestesiol. Reanim. Vol. 52, Núm. 5, 2005
288 48
35. Ozaki S, Nakaya H, Gotoh Y, Azuma M, Kemmotsu O, Kanno M. Effectsof isoflurane on conduction velocity and maximum rate of rise of actionpotential upstroke in guinea pig papillary muscles. Anesth Analg 1990;70(6):618-623.
36. Aya AG, de La Coussaye JE, Robert E, Ripart J, Lefrant JY, Fabbro-PerayP et al. Effects of halothane and enflurane on ventricular conduction,refractoriness, and wavelength: a concentration-response study in isolatedhearts. Anesthesiology 1999;91(6):1873-1881.
37. Turner LA, Bosnjak ZJ, Kampine JP. Electrophysiological effects of halot-hane on Purkinje fibers from normal and infarcted canine hearts. Anesthe-siology 1987; 67(5):619-629.
38. Nakaigawa Y, Akazawa S, Shimizu R, Ishii R, Yamato R. Comparison ofthe effects of halothane, isoflurane and sevoflurane on atrioventricularconduction times in pentobarbital anesthetized dogs. Anesth Analg 1995;81(2):249-253.
39. Johannesson GP, Floren M, Lindahl SG. Sevoflurane for ENT-surgery inchildren. A comparison with halothane. Acta Anaesthesiol Scand1995;39(4):546-550.
40. Sharpe MD, Dobkowski WB, Murkin JM, Klein G, Guiraudon G, Yee R.The electrophysiologic effects of volatile anesthetics and sufentanil on thenormal atrioventricular conduction system and accessory pathways inWolff-Parkinson-White syndrome. Anesthesiology 1994;80(1):63-70.
41. Sharpe MD, Cuillerier DJ, Lee JK, Basta M, Krahn AD, Klein G et al.Sevoflurane has no effect on sinoatrial node function or normal atrioven-tricular and accessory pathway conduction in Wolff-Parkinson-White syn-drome during alfentanil/midazolam anesthesia. Anesthesiology1999;90(1):60-65.
42. Weigt HU, Kwok WM, Rehmert GC, Turner LA, Bosnjak ZJ. Voltage-dependent effects of volatile anesthetics on cardiac sodium current. AnesthAnalg 1997;84(2):285-293.
43. Zhang S, Todoroki S, Urechino H, Morooka H, Makita T, Shibata O,Sumikawa K. Role of potassium channels in halothane-epinephrinearrhythmias. Res Commun Mol Pathol Pharmacol 1998;100(3):339-350.
44. Li J, Correa AM. Kinetic modulation of HERG potassium channels by thevolatile anesthetic halothane. Anesthesiology 2002;97(4):921-930.
45. Chen X, Yamakage M, Yamada Y, Tohse N, Namiki A. Inhibitory effectsof volatile anesthetics on currents produced on heterologous expression ofKvLQT1 and minK in Xenopus oocytes. Vascul Pharmacol 2002;39(1-2):33-38.
46. Kroll DA, Knight PR. Antifibrillatory effects of volatile anesthetics in acu-te oclussion/reperfusion arrhythmias. Anesthesiology 1984;61(6):657-661.
47. Buljubasic N, Marijic J, Stowe DF, Kampine JP, Bosnjak ZJ. Halothanereduces dysrhythmias and improves contractile function after global hypo-perfusion in isolated hearts. Anesth Analg 1992;74:384-394.
48. Novalija E, Fujita S, Kampine JP, Stowe DF. Sevoflurane mimics ische-mic preconditioning effects on coronary flow and nitric oxide release inisolated hearts. Anesthesiology 1999;91(3):701-712.
49. Conradie S, Coetzee A, Coetzee J. Anesthetic modulation of myocardialischemia and reperfusion injury in pigs: comparison between halothaneand sevoflurane. Can J Anaesth 1999;46(1):71-81.
50. Kevin LG, Katz P, Camara AK, Novalija E, Riess ML, Stowe DF. Anest-hetic preconditioning: effects on latency to ischemic injury in isolatedhearts. Anesthesiology 2003;99(2):385-391.
51. Julier K, da Silva R, Garcia C, Bestmann L, Frascarolo P, Zollinger A etal. Preconditioning by sevoflurane decreases biochemical markers formyocardial and renal dysfunction in coronary artery bypass graft surgery:a double-blinded, placebo-controlled, multicenter study. Anesthesiology2003;98(6):1315-1327.
52. Frankl WS, Poole-Wilson PA. Effects of thiopental on tension develop-ment, action potential and exchange of calcium and potassium in rabbitventricular myocardium. J Cardiovasc Pharmacol 1981;3(3):554-565.
53. Ikemoto Y. Reduction by thiopental of the slow-channel-mediated actionpotencial of canine papillary muscle. Pflügers Arch 1977; 372(3):285-296.
54. Park WK, Lynch III C. Propofol and thiopental depression of miocardialcontractility. A comparative study of mechanical and electrophysiologiceffects in isolated guinea pig ventricular muscle. Anesth Analg1992;74(3):395-405.
55. Martynyuk AE, Morey TE, Raatikainen MJ, Seubert CN, Dennis DM.Ionic mechanisms mediating the differential effects of methohexital andthiopental on action potential duration in guinea pig and rabbit isolatedventricular myocytes. Anesthesiology 1999;90(1):156-164.
56. McConachie I, Keaveny JP, Healy TEJ, Vohra S, Million L. Effects ofanaesthesia on the QT interval. Br J Anaesth 1989;63(5):558-560.
57. Napolitano C, Raatikainen P, Martens J, Dennis D. Effects of intravenousanesthetics on atrial wavelength and atrioventricular nodal conduction inguinea pig heart. Potential antidysrhythmic properties and clinical impli-cations. Anesthesiology 1996;85(2):393-402.
58. Atlee JL, Malkinson CE. Potentiation by thiopental of halothane-epinefri-ne induced arrhythmias in dogs. Anesthesiology 1982;57(4):285-288.
59. Atlee JL, Roberts FL. Thiopental and epinephrine-induced dysrhythmiasin dogs anesthetized with enflurane or isoflurane. Anesth Analg1986;65(5):437-443.
60. Baraka A. Severe bradycardia following propofol-suxamethonium sequen-ce. Br J Anaesth 1988;61(4):482-483.
61. Thomson SJ, Yate PM. Bradycardia after propofol infusion. Anaesthesia1987;42(4):430.
62. James MFM, Reyneke CJ, Whiffler K. Heart block following propofol: acase report. Br J Anaesth 1989;62(2):213-215.
63. Ganansia MF, Francois TP, Ormezzano X, Pinaud ML, Lepage JY. Atrio-ventricular Mobitz I block during propofol anesthesia for laparoscopictubal ligation. Anesth Analg 1989;69(4):524-525.
64. Dorrington KL. Asystole with convulsion following a subanaesthetic doseof propofol plus fentanyl. Anaesthesia 1989;44(8):658-659.
65. Guise PA. Asystole following propofol and fentanyl in an anxious patient.Anaesth Intensive Care 1991;19(1):116-118.
66. Hermann R, Vettermann J. Change of ectopic supraventricular tachycardiato sinus rhythm during administration of propofol. Anesth Analg1992;75(6):1030-1032.
67. Miró O, De La Red G, Fontanals J. Cessation of paroxysmal atrial fibri-llation during acute intravenous propofol administration. Anesthesiology2000;92(3):910.
68. Alphin RS, Martens JR, Dennis DM. Frecuency-dependent effects of pro-pofol on atrioventricular nodal conduction in guinea pig isolated heart.Mechanisms and potential antidysrhythmic properties. Anesthesiology1995;83(2):382-394.
69. Sharpe MD, Dobkowski WB, Murkin JM, Klein G, Yee R. Propofol has nodirect effect on sinoatrial node function or on normal atrioventricular andaccessory pathway conduction in Wolff-Parkinson-White syndrome duringalfentanil/midazolam anesthesia. Anesthesiology 1995;82(4):888-895.
70. Erb TO, Kanter RJ, Hall JM, Gan TJ, Kern FH, Schulman SR. Compari-son of electrophysiologic effects of propofol and isoflurane-based anest-hetics in children undergoing radiofrequency catheter ablation for supra-ventricular tachycardia. Anesthesiology 2002;96(6):1386-1394.
71. Heapy IBCG, Pickering L. Electrophysiological effects of propofol on iso-lated sinoatrial node preparations and isolated atrial conduction in vitro. BrJ Pharmacol 1989;97 (suppl) 504P.
72. Kamibayashi T, Hayashi Y, Sumikawa K, Yamatodani A, Kawabata K,Yoshiya I. Enhancement by propofol of epinephrine-induced arrhythmiasin dogs. Anesthesiology 1991;75(6)1035-1040.
73. Zaballos M, Almendral J, Anadón MJ, Gonzalez P, Navia J. Comparativeeffects of thiopental and propofol on atrial vulnerability: electrophysiolo-gical study in a porcine model including acute alcoholic intoxication. Br JAnaesth 2004;93(3):414-421.
74. Stowe DF, Bosnjak ZJ, Kampine JP. Comparison of etomidate, ketamine,midazolam, propofol and thiopental on function and metabolism of isola-ted hearts. Anesth Analg 1992;74(4):547-558.
75. Royster RL, Keeler DK, Haisty WK, Johnston WE, Prough DS. Cardiacelectrophysiologic effects of fentanyl and combinations of fentanyl andneuromuscular relaxants in pentobarbital-anesthetized dogs. Anesth Analg.1988;67(1):15-20.
76. Weber G, Stark G, Stark U. Direct cardiac electrophysiologic effects ofsufentanil and vecuronium in isolated guinea-pig hearts. Acta AnaesthesiolScand 1995;39(8):1071-1074.
77. Lau W, Kovoor P, Ross DL. Cardiac electrophysiologic effects of mida-zolam combined with fentanyl. Am J Cardiol 1993;72(2):177-182.
78. Sharpe MD, Dobkowski WB, Murkin JM, Klein G, Guirandon G Yee R.Alfentanil-midazolam has no electrophysiological effects upon the normalconduction system or accessory pathways in patient with Wolff-Parkinson-White syndrome. Can J Anaesth 1992;39(8):816-821.
79. Fattorini F, Romano R, Ciccaglioni A, Pascarella MA, Rocco A, MarianiV et al. Effects of remifentanil on human heart electrical system MinervaAnestesiol 2003;69(9):673-679.

49 289
M. ZABALLOS GARCÍA ET AL– Anestesia y electrofisiología cardíaca (Parte I)
80. Yvon A, Hanouz JL, Terrien X, Ducouret P, Rouet R, Bricard H, GerardJL. Electrophysiological effects of morphine in an in vitro model of the'border zone' between normal and ischaemic-reperfused guinea-pig myo-cardium. Br J Anaesth 2002;89(6):888-895.
81. Helgesen KG, Refsum H. Prolonged action potential duration of guinea-pig heart muscle after pethidine. Pharmacol Toxicol 1990;66(3):217-220.
82. Kumagai K, Yamanouchi Y, Matsuo K, Tashiro N, Hiroki T, Arakawa K.Antiarrhythmic and proarrhythmic properties of diazepam demonstrated byelectrophysiological study in humans. Clin Cardiol 1991;14(5):397-401.
83. Yip AS, McGuire MA, Davis L, Ho DS, Richards DA, Uther JB, et al.Lack of effect of midazolam on inducibility of arrhythmias at electrophy-siologic study. Am J Cardiol 1992;70(6):593-597.
84. Lina AA, Dauchot PJ, Anton AH. Epinephrine-aminophylline-inducedarrhytmias after midazolam or thiopentona in halothane-anaesthetizeddogs. Can J Anaesth 1991;38(8):1037-1042.
85. Saarnivaraara I, Klemola UM, Lindgren L, Rautiainen P, Suvanto A. QTinterval of the ECG, heart rate and arterial pressure using propofol, met-hohesital or midazolam for induction of anaesthesia. Acta AnaesthesiolScand 1990;34(4):276-281.
86. Gomez-Arnau J, Marquez-Montes J, Avello F. Fentanyl and droperidoleffects on refractorieness of the accessory pathway in the Wolf-Parkinson-White syndrome. Anesthesiology 1983;58(4):307-313.
87. Drolet B, Zhang S, Deschenes D, Rail J, Nadeau S, Zhou Z, January CT,Turgeon J. Droperidol lengthens cardiac repolarization due to block of therapid component of the delayed rectifier potassium current. J CardiovascElectrophysiol 1999;10(12):1597-1604.
88. Kantor GS. Arrhythmia risk of antiemetic agents. Anesthesiology2002;97(1):286.
89. Gomez-Arnau J. Droperidol y arritmias cardiacas. Rev Esp AnestesiolReanim 2003;50(5):221-224.
90. Nigrovic V: Succinylcholine, cholinoreceptors, and catecholamines: pro-posed mechanism of early adverse haemodinamic reactions. Can AnaesthSoc J 1984;31(4):382-394.
91. Leiman BC, Katz J, Butler BD. Mechanisms of succinylcholine-inducedarrhythmias in hypoxic or hypoxic: hypercarbic dogs. Anesth Analg.1987;66(12):1292-1297.
92. Jacobs HK, Lim S, Salem MR, Rao TL, Mathru M, Smith BD. Cardiacelectrophysiologic effects of pancuronium. Anesth Analg 1985;64(7):693-699.
93. Hameedullah H, Khan FA. Incidence of intra-operative bradycardia.Comparison of atracurium and vecuronium in gynaecological surgery.Anaesthesia 1997;52(12):1221-1224.
94. Starr NJ, Sethna DH, Estafanous FG. Bradycardia and asystole followingthe rapid administration of sulfentanyl with vecuronium. Anesthesiology1986;64(4):521-523.
95. Yeaton P, Teba L. Sinus node exit block following administration of vecu-ronium. Anesthesiology 1988;68(1):177-178.
96. Clarkson CW, Hondeghem LM. Evidence for a specific receptor site forlidocaine, quinidine and bupivacaine asociated with cardiac sodium chan-nels in guinea pig ventricular myocardium. Circ Res 1985;56(4):496-506.
97. Moller RA, Covino BG. Cardiac electrophysiologic properties of bupiva-caine and lidocaine compared with those of ropivacaine, a new amidelocal anesthetic. Anesthesiology 1990;72:322-329
98. Eledjam JJ, De la Coussaye JE, Brugada J, Massé C, D’Athis F, SassineA. Cardiac electrophysiological effects of bupivacaine in the anesthetizeddogs: relation with plasma concentration. Arch Int Pharmacodyn Ther1988;295:147-156
99. De la Coussaye JE, Brugada J, Aliessie MA. Electrophysiologic andarrhythmogenic effects of bupivacaine. A study with high resolution ven-tricular epicardial mapping in rabbit heart. Anesthesiology1992;77(1):132-141.
100. Rosen MA, Thigpen JW, Schnider SM, Foutz SE, Levinson G, ShapiroWA et al. Bupivacaine induced cardiotoxicity in hypoxic and acidotic she-ep. Anest Analg 1985;64:1089-1096.
101. Fukuda H, Hirabayashi Y, Shimizu R, Saitoh K, Mitsuhata H. Sevoflura-ne is equivalent to isoflurane for attenuating bupivacaine-induced arrhyth-mias and seizures in rats. Anesth Analg 1996;83(3):570-583.
102. Moller RA, Covino BG. Effect of progesterone on the cardiac elec-trophysiologic alterations produced by ropivacaine and bupivacaine.Anesthesiology 1992;77:735-741.
103. Ohmura S, Kawada M, Ohta T, Yamamoto K, Kobayashi T. Systemic
toxicity and resuscitation in bupivacaine-, levobupivacaine-, or ropivacai-ne-infused rats. Anesth Analg 2001;93(3):743-748.
104. Scott DB, Lee A, Fagan D, Bowler GM, Bloomfield P, Lundth R. Acutetoxicity of ropivacaine compared with that of bupivacaine. Anesth Analg1989;69(5):563-569.
105. Aya AGM, De la Coussaye JE, Robert E, Ripart J, Cuvillon P, Mazoit JX,Jeannes P, Fabbro-Péray P, Eledjam JJ. Comparison of effect of racemicbupivacaine, levobupivacaine, and ropivacaine on ventricular conduction,refractoriness and wavelength. Anesthesiology 2002;96(3):641-650.
106. Prough DS, Mathru M. Acid-base, fluids and electrolytes. En Barash PG,Cullen BF, Stoelting RK editores. Clinical Anesthesia. Filadelfia: Lippin-cott Williams & Willkins; 2001, p.165-200.
107.Ramaswamy K, Hamdan MH. Ischemia, metabolic disturbances, andarrhythmogenesis: Mecahanisms and management. Crit Care Med 2000;28 (10 Suppl):N151-157.
108.Syverud G. Electrocardiographics changes and intracranial pathologyAANA J 1991;59(3):229-232.
109. Donchin Y, Constantini S, Szold A, Byrne EA, Porges SW. Cardiac vagaltone predicts outcome in neurosurgical patients. Crit Care Med1992;20(7):942-949.
110. Schwartz PJ. The autonomic nervous system and sudden death. Eur HeartJ 1998;19 Suppl F:F-72-80.
111. La Rovere MT, Schwartz PJ. Baroreflex sensitivity as a cardiac andarrhythmia mortality risk stratifier. Pacing Clin Electrophysiol. 1997;20(10 Pt 2):2602-2613.
112. La Rovere MT, Bigger JT Jr, Marcus FI, Mortara A, Schwartz PJ. Baro-reflex sensitivity and heart-rate variability in prediction of total cardiacmortality after myocardial infarction. ATRAMI (Autonomic Tone andReflexes After Myocardial Infarction) Investigators. Lancet1998;14;351(9101):478-484.
113. Ebert TJ. Anesthetic issues related to the autonomic nervous system. EnBarash PG editor. Refresher Courses in Anesthesiology. Filadelfia: Lip-pincot-Raven Publishers. 2001;p.113-122.
114. Mangano DT, Browner WS, Hollemberg M, London MJ, Tubau JF, TateoIM. Association of perioperative myocardial ischemia with cardiac mor-bility and mortality in men undergoing non cardiac surgery. The study ofperioperative ischemic research group. N Engl J Med 1990;323(26):1781-1788.
115. Practice guidelines for pulmonary artery catheterization. A report by theAmerican Society of Anesthesiologists Task Force on Pulmonary ArteryCatheterization. Anesthesiology 1993;78(2):380-394.
Test de autoevaluación
1. En relación al potencial de acción de la célula mio-cárdica:
A. El potencial de reposo es negativo en las célu-las de Purkinje
B. El potencial de reposo es positivo en las célu-las automáticas (nodo sinusal y aurículo ven-tricular)
C. En la fase 0 y 1 del potencial de acción se pro-duce una entrada rápida de sodio
D. La fase 4 del potencial de acción se corres-ponde con el segmento ST del ECG
E. Las células automáticas pierden de formaespontánea el potencial de membrana de repo-so durante la fase 4
2. Respecto a los mecanismos de las arritmias:A. El automatismo anormal no responde al fenó-
meno de "supresión por estimulación del nodosinusal"

Rev. Esp. Anestesiol. Reanim. Vol. 52, Núm. 5, 2005
290 50
B. La actividad focal desencadenada precisa unpotencial de acción precedente para su inicia-ción
C. Los postpotenciales precoces están favoreci-dos por las situaciones que acortan la repolari-zación ventricular
D. Los postpotenciales precoces se relacionancon una sobrecarga de calcio intracelular
E. La exposición a catecolaminas y digital favo-recen los postpotenciales tardíos
3. El mecanismo de reentrada:A. La reentrada clásica implica la existencia de
dos vías de conducción con propiedades elec-trofisiológicas diferentes
B. La fibrilación auricular de forma excepcionalobedece a un mecanismo de reentrada
C. En las taquicardias por reentrada ortodrómicael obstáculo anatómico está representado porla vía accesoria
D. La reentrada puede ser debida a un enlenteci-miento de la conducción
E. Las alteraciones en la refractariedad no influ-yen en el mecanismo de reentrada
4. Los agentes anestésicos: A. Los anestésicos inhalatorios están contraindi-
cados en pacientes con vías accesoriasB. El desfluorano en concentraciones elevadas
aumenta la frecuencia de descarga del nodosinusal
C. El tiopental sódico disminuye de forma signi-ficativa el intervalo QT
D. El propofol se asocia con una disminución dela conducción aurículo-ventricular
E. Los efectos electrofisiológicos de los opioidesse relacionan con sus efectos en el sistema ner-vioso autónomo
5. Los anestésicos locales:A. Inactivan parcialmente los canales rápidos de
sodioB. La cardiotoxicidad de la bupivacaína produce
una disminución de los tiempos de conducciónauricular y ventricular
C. La hipoxemia, hipercarbia y acidosis no afectanla cardiotoxicidad de los anestésicos locales
D. Pueden favorecer las arritmias por reentradaE. La ropivacaína en dosis equipotentes es más
tóxica que la levobupivacaína
6. Respecto a los mecanismos de las arritmias en laanestesia:
A. La hipopotasemia favorece las arritmias debi-do a su efecto en la prolongación del potencialde acción
B. La hipocalcemia favorece la aparición de post-potenciales precoces
C. La hipomagnesemia puede favorecer la apari-ción de "torsade de pointes"
D. La preservación del tono vagal se asocia conlas arritmias secundarias a la isquemia mio-cárdica
E. El paciente con cardiopatía presenta un riesgoaumentado para la aparición de arritmias intra-operatorias
En este test de autoevaluación el lector debe respondersegún considere las afirmaciones verdaderas (V) o falsal(F). Las respuestas correctas se hallan en la página 294.