Riñon artificial
-
Upload
javier-reyes-lagos -
Category
Education
-
view
1.733 -
download
0
description
Transcript of Riñon artificial

Tarea 3Riñón Artificial
Leonard y Dedrick (1968) han presentado una revisión del área de problemas generales de desarrollo de un riñón humano artificial. Se estima en 28 000 a 50 000 personas al año, las que mueren en Estados Unidos por enfermedades de riñón de un tipo y otro. De éstas, quizás para unas 6000 a 10 000 hubiera sido conveniente un riñón artificial o un transplante como mantenimiento a largo plazo. [1]
Los riñones humanos tienen muchas funciones, incluyendo:
1.- La eliminación de residuos metabólicos (urea, etc). Del cuerpo.2.- Mantenimiento del equilibrio de agua en el cuerpo.3.- Mantenimiento del equilibrio electrolítico en el cuerpo.4.-Mantenimiento del equilibrio ácido-base en el cuerpo a través de una separación de ácido.5.-Desintoxicación de compuestos tales como ácido benzoico.6.- Síntesis de hormonas y enzimas. [1]
Indicaciones para transplante renal o riñón artificial en principio, son todas las patologías que conducen a un fracaso renal terminal, cuya lista y porcentaje de incidencia es: [*]
Riñón artificial es a menudo un sinónimo para la hemodiálisis, pero también, más frecuentemente, se refiere a las terapias de reemplazo renal (con excepción del trasplante renal) que están en uso y / o en desarrollo. [2]
El dispositivo mecánico usado para limpiar la sangre del paciente se llama dializador, o, a veces, riñón artificial. Dializadores modernos suelen consistir en una carcasa rígida cilíndrica que encierra fibras huecas de yeso o extrusión de un polímero o copolímero. El área combinada de las fibras huecas es típicamente entre 1-2 metros cuadrados. [2]
Alumno: José Javier Reyes LagosInstrumentación de uso quirúrgico y terapéutico.

Para llevar a cabo una diálisis extracorpórea o hemodiálisis es necesario contar con una serie de dispositivos que permitan la colocación del dializador que contiene la sangre, en contacto con el líquido de diálisis. A estos dispositivos en conjunto con el dializador se les denomina riñón artificial. Su objetivo es substituir mecánicamente la función excretora del riñón. Consta de un dispositivo para colocar el dializador que contiene la sangre del paciente en una bomba que impulsa esa sangre a través de un mecanismo que suministre el líquido de diálisis, accionados eléctricamente. [3]
En la actualidad los riñones artificiales se dividen en dos grupos principales. El primero se denomina dializador “de placa o lámina plana”, un ejemplo de él es el dializador de Kiil. Las membranas de diálisis están extendidas sobre un soporte plano, y la sangre se desparrama en una delgada película entre láminas de celofán o cuprofán. La solución de diálisis se pasa a contracorriente y lava el lado exterior de la membrana. El dializado se suministra sobre la base de un “paso único”, ya que corre por la superficie de la membrana una vez y no recircula. [3]
El segundo tipo de riñón artificial corrientemente usado es la unidad con serpentín. En este sistema, a diferencia del tipo plano, la membrana se encuentra en forma de tubo y está estrechamente arrollada alrededor de un núcleo central. [3]
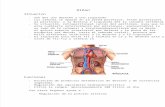
Nótese cómo el filtro de diálisis tiene similitudes estructurales a la unidad de nefronas. La sangre llega al filtro a través del tubo de acceso (arteriola aferente). La sangre ingresa a las
fibras de pequeño hueco dentro del filtro (glomérulo). Agua y solutos difunden a través de la membrana semipermeable de las fibras huecas (cápsula de Bowman). Líquidos retenidos (filtrados o de efluentes), se retiran a través de la tubería de drenaje (túbulo colector). La sangre que permanece en las fibras huecas se devuelve al paciente a través del lado de retorno del filtro (arterial eferente). [7]
El riñón artificial no sustituye a otras funciones renales importantes, incluyendo la estimulación de la producción de glóbulos rojos (eritropoyetina), la presión sanguínea y la regulación de sodio (renina) y la captación de calcio por el tracto gastrointestinal (síntesis de la vitamina D). [7]
Imágen 1. Esquemático de un dializador (riñón artificial).

Los componentes principales del riñón artificial son: el dializador, el líquido o baño de diálisis, un mecanismo o monitor que transporta la sangre hacia el dializador y la retorna al paciente, y un sistema de líneas o tubos de plástico que conduce la sangre por el circuito extracorpóreo de la hemodiálisis. La línea que lleva la sangre desde el paciente al dializador se denomina línea arterial, y la línea que retorna al paciente recibe el nombre de línea venosa.
El dializador es el elemento fundamental del riñón artificial y de él depende en gran medida la eficacia de la hemodiálisis. El dializador está constituido por una membrana que separa dos compartimientos; por un lado, circula la sangre y, por el otro, el líquido de diálisis, y entre ambos se produce el intercambio de agua y solutos.
El líquido de diálisis está formado por una mezcla de agua desionizada previamente tratada con una solución de concentrado. Esta mezcla tiene composición electrolítica similar a la del líquido extracelular, contiene acetato o bicarbonato como sustancia tampón y glucosa para obtener una osmolaridad similar a la plasmática. La composición del líquido de diálisis puede sufrir pequeñas modificaciones en función de las necesidades del paciente. No es necesario que la solución sea estéril, ya que el tamaño de los poros de la membrana es inferior al de los virus y bacterias, y , por tanto, éstos no pueden atravesarla.
El monitor es el aparato del riñón artificial encargado de hacer circular la sangre y el líquido de diálisis por el dializador, además de poseer unos controles que aseguran el mínimo de riesgos para el paciente durante la hemodiálisis. Entre estos controles se encuentran: presión de entrada y salida de la sangre del dializador, bomba que impulsa la sangre del circuito, detector de aire, temperatura y hemoglobina, que indica si se ha producido alguna rotura en la membrana, y control de conductividad (mezcla de agua y concentrado) y de la ultrafiltración. [4]

Fisiología del riñón artificial: métodos
El riñón artificial ofrece una serie de métodos de depuración / infusión cada uno de los cuales permite extracción / incorporación corporal de un tipo particular de sustancia.
Los métodos antes mencionados son: Difusión, ultrafiltración, convección, adsorción, bufferación y calefacción. Desarrollamos a continuación cada uno de ellos: [8].
Difusión: consiste en el pasaje de solutos a través de una membrana semipermeable del compartimiento en el que se encuentra en mayor concentración hacia aquel en donde se encuentra en menor concentración. En general se basa en el uso de membranas de baja permeabilidad al agua y, que permiten sólo el pasaje de pequeñas moléculas (< 500 daltons: ejemplo la remoción dialítica de la urea, potasio, etc.
Ultrafiltración: consiste en el pasaje de agua de un compartimiento a otro motivado por una diferencia osmótica entre los mismos.
Convección: se basa en el transporte de solutos de un compartimiento a otro como consecuencia del pasaje de fluido a través de una membrana de alta permeabilidad hidráulica. Este proceso permite la remoción de moléculas de tamaño mediano (hasta 30.000 dalton) entre las cuales se encuentran muchos de los mediadores de la inflamación. Para que esta remoción sea significativa la cantidad de fluido desplazado debe ser elevado (35 ml/Kg / h) Un ejemplo típico es la hemofiltración. Teóricamente un método convectivo puede eliminar solutos (moléculas pequeñas) al ser arrastradas por el pasaje del solvente, pero para que ella sea significativa debería ser la remoción del fluido tan grande que en la práctica se debe recurrir al uso de métodos difusivos. Los métodos convectivos remueven mediadores que participan en el síndrome de respuesta de la inflamatoria sistémica: TNF, IL 6, etc. Dicha depuración sería lograda gracias a la remoción de un alto volumen de líquido (para algunos autores 50 litros/día), así como por la adsorción de los mismos a la membrana del hemofiltro (requerimiento de un frecuente recambio del mismo). Sin embargo estudios han demostrado que pese a esta efectiva depuración, no se logran modificaciones significativas en los niveles séricos de estos mediadores, ni en la mortalidad de los pacientes tratados. Por otra parte durante estos procedimientos son también removidos mediadores de acción protectora (anti-inflamatoria) tales como la IL 10.
Adsorción: Este proceso consiste en la remoción de solutos por medio de su adhesión a la membrana del filtro. Dicha propiedad es aprovechada para depurar la sustancia en cuestión del compartimento sanguíneo, como sucede con algunos tóxicos que pueden ser removidos mediante el uso de filtros con carbón activado. Un ejemplo es la hemoperfusión.
Bufferación: La solución buffer a utilizar puede estar hecha a base de bicarbonato o lactato (el cual se convierte en bicarbonato, en proporción equimolar, a nivel hepático). No obstante se debe usar bicarbonato y no lactato en algunas situaciones tales como

acidosis láctica, insuficiencia hepática y post - operatorio inmediato de transplante hepático.
Calefación: En las técnicas continuas debe controlarse la temperatura corporal y evaluar si se calentará el líquido de reposición ya que existe pérdida de calor y riesgo de hipotermia.
Esquemas de prescripción
Los métodos ofrecidos por el riñón artificial pueden ser aplicados en forma simple o combinada siguiendo esquemas de distinta duración, frecuencia y velocidad de bomba dependiendo del objetivo que se desee alcanzar. A continuación desarrollamos cada uno de estos esquemas alternativos:
Velocidad de las bombas extracorpóreas:
Por lo general, en el paciente crítico se utilizan procedimientos lentos (con velocidad de bombas de sangre y dializado lentas) a fin de no propiciar con el tratamiento la inestabilización hemodinámica del paciente.
Se prefiere entonces en estos casos el uso de procedimientos que tienen mayor probabilidad de ser mejor tolerados hemodinámicamente: tales como los semicontinuos y continuos. Entre las razones por las cuales los métodos convectivos implican un menor riesgo de hipotensión arterial se encuentran: la lenta remoción de fluido que permite el rellenado (refilling) del compartimiento intravascular, la lenta remoción de soluto del intravascular que evita el masivo pasaje osmótico de líquido del intravascular hacia el compatimento intracelular (como sucede con la hemodiálisis), la reducción de la temperatura corporal de 2-3 grados (vasoconstricción), la remoción de mediadores con propiedades cardio-depresoras (en recambios de alto volúmen).
Estos métodos permiten lograr mayores volúmenes de ultrafiltración con mejor tolerancia hemodinámica, situación que conduce a un mejor manejo del volumen incorporado por el paciente a través de la alimentación parentenal y del suministro de drogas intravenosas.
Con respecto a la velocidad de las bombas de sangre y baño dialítico, 300 ml/min y 500 ml/min respectivamente suelen ser las velocidades para los procedimientos intermitentes, con velocidades iguales o menores a las anteriores para los procedimientos semicontinuos, y finalmente de velocidades más lentos (100 ml/min y 300 ml/min respectivamente) para los procedimientos continuos. [8]
Las complicaciones del riñón artificial son propias a las de la hemodiálisis, como por ejemplo:

Hipotensión. Constituye la complicación más frecuente; por lo general es secundaria a la reducción aguda del volumen sanguíneo debido a una excesiva ultrafiltración. Clínicamente suele manifestarse por sensación de mareo, náuseas, vómitos, palidez, sudoración, taquicardia, y el paciente puede incluso perder el conocimiento.
Fiebre y escalofríos. Pueden deberse a una reacción pirógena por contaminación bacteriana del líquido de diálisis o sus circuitos. Aunque las bacterias no pueden atravesar la membrana, sí lo pueden hacer sus toxinas. El cuadro suele responder a la administración de antipiréticos; si no cede en un período razonable de tiempo, hay que pensar en al posibilidad de una infección.
Coagulación del circuito. Si se produce una anomalía en la descoagulación, pueden formarse coágulos en algunos puntos del circuito o del dializador que provoquen la coagulación parcial o total del sistema. Esto suele ser secundario a una heparinización insuficiente, una alteración de la hemostasia del paciente o un fallo mecánico de la bomba de heparina. Si la coagulación es importante, debe cambiarse todo el circuito, con la pérdida sanguínea que ello supone. [4]
Sin embargo, la fabricación de una membrana que imite la capacidad del riñón para filtrar la sangre y posteriormente las toxinas, mientras que reabsorba agua y sal permitiría el desarrollo de un riñón artificial portátil y / o implantable. La creación de una membrana con sistemas microelectromecánicos (MEMS) es un paso limitante en la creación de implantables de riñón bioartificial.
El BioMEMS y la laboratorios de nanotecnología renal en el instituto de investigación de Instituto de Investigación Cleveland Clinic Lerner se han centrado en el avance de la tecnología de membranas para desarrollar terapias implantables o portátiles para la enfermedad renal en etapa terminal (ESRD). Los cartuchos de diálisis actuales son demasiado grandes y requieren presiones superfisiológicas para la circulación de la sangre, y los poros en las membranas de polímeros actuales son muy anchas y con características irregulares.
Se han hecho muchas modificaciones en el diseño del riñón artificial, y actualmente se le dedica considerablemente investigación al desarrollo de un riñón artificial mejor, más pequeño, más económico y más seguro; en los últimos años solamente se le han efectuado cambios clínicos limitados. [2]
Por otra parte, se investigó en las noticias y se encontró que un par de investigadores de UCLA (la Universidad de California en Los Angeles), EEUU, en conjunto con el Veterans Affairs Greater Los Angeles Healthcare System (El Sistema de Salud de Asuntos de Veteranos de Los Angeles Central), acaban de desarrollar un modelo de un dispositivo que funciona como un riñón artificial y

portátil, reemplazando por completo no solo a un riñón natural, sino que a equipos artificiales de gran tamaño.
Esta unidad es lo suficientemente pequeña como para ser cargado en un cinturón por una persona.
El sistema, llamado AWAK (por sus siglas en Inglés de "Riñón Artificial Portátil y Automatizado), no sólo es más pequeño, sino que funciona mejor que otras máquinas de diálisis. Para empezar, el sistema por su naturaleza no utiliza el flujo sanguíneo, y además, al menos en teoría, reducirá o hasta eliminará la pérdida de proteínas ocasionada por equipos tradicionales.
Para el próximo paso, los desarrolladores de esta tecnología en los EEUU se han asociado a una empresa en Singapur lllamada AWAK Technologies para crear ahora un versión comercial (la versión actual es un prototipo, la versión comercial será mucho mas compacta). Aun no han anunciado el precio estimado de esta unidad. [5]
Las ventajas de un nuevo riñón «bioartificial»
Un riñón artificial recubierto de células vivas puede dar a los enfermos con fallo renal una mayor expectativa de vida, según afirman los investigadores que han probado el ingenio con perros.
En la actualidad, los pacientes deben someterse a la diálisis externa o a la hemofiltración varios días a la semana. La hemofiltración elimina los desechos mediante presión, mientras que la diálisis, que resulta más barata, pero también más ineficaz, lo hace por difusión. Sin embargo, solamente la mitad de los pacientes de riñón que emplean estas máquinas llega a sobrevivir más de cinco años. Esto puede ser debido a que el riñón orgánico no se limite sólo a filtrar la sangre.
Sus células también reabsorben moléculas en la orina y excretan otras, además de segregar hormonas y otras moléculas al riego sanguíneo
David Humes y sus colegas de la Universidad de Michigan, en Ann Harbour, EE.UU., pensaron que quizás fueran capaces de recuperar algunas de esas funciones añadiendo células de riñón a un sistema de hemofiltración.
Cultivaron células de un riñón de cerdo de una región llamada el túbulo proximal, responsable de realizar estas funciones. Acto seguido, cogieron un cartucho estándar de hemofiltración, un manojo de tubos de plástico del tamaño de un pelo empaquetados en un contenedor y cultivaron una capa de células renales en el interior de cada tubo. Los investigadores mantenían la esperanza de que, cuando la sangre proveniente de una unidad de filtración normal pasara a través de los tubos del segundo cartucho, las células tubulares rescatarían moléculas valiosas y las devolverían, junto con otras secreciones, a la sangre fluyendo a través de la unidad.
Los investigadores pusieron a prueba su riñón bioartificial con 25 perros a quienes les fueron extirpados quirúrgicamente los riñones. Tras 24 horas, en las que se permitió la acumulación de toxinas, los investigadores conectaron los perros al artefacto tres días, durante ocho horas diarias.

Descubrieron que las células tubulares sobrevivieron bastante bien, incluso en orina, con una elevada concentración de toxinas. Las células mostraron además signos de funcionar tal como lo harían en un riñón intacto.
Antes de que el sistema pueda ser testado en personas, los investigadores deberán probar que no se produce la transmisión de los virus de las células porcinas a la sangre del hombre. Ellos esperan poder realizar los ensayos en humanos en un futuro próximo.[6]
Bibliografía
[1] C. Judson King, Procesos de separación. Reverte, 2003, página 818.
[2] Wikipedia, the free encyclopedia. http://en.wikipedia.org/wiki/Artificial_kidney. Consultado 24 de noviembre de 2009.
[3] Manuel Díaz De León, Insuficiencia renal agud, Limusa, 2002, página 159
[4] Oto, Cavero, Enfermería Médico-Quirúrgica: Necesidad de nutrición y eliminación,,España, 2003, página 267.
[5] UCLA Newsroom, consultado el día 24 de noviembre de 2009. http://newsroom.ucla.edu/portal/ucla/ucla-and-va-researchers-design-52444.aspx
[*]Cristóbal Pera, Cristóbal Pera Blanco-Morales, Cirugía: fundamentos, indicaciones y Elsevier, España, página 945.
[6] España, mayo 16/99 (Tomado del Suplemento Salud, no. 343 del periódico El Mundo.
[7] London Health Sciences Centre. Principles of continuos renal replacement therapy. http://www.lhsc.on.ca/Health_Professionals/CCTC/elearning/crrt/crrt.htm, consultado el día 25 de noviembre de 2009.
[8] Carlos G. Musso Gerardo Torres Torres, FISIOLOGÍA DEL RIÑÓN ARTIFICIAL, Electron J Biomed 2007. http://biomed.uninet.edu/2007/n3/editorial.html Consultado el día 25 de noviembre de 2009.