Sistema reproductor
-
Upload
orlangelo-valencia-zombi -
Category
Documents
-
view
1.439 -
download
8
Transcript of Sistema reproductor

República Bolivariana de Venezuela
Ministerio del Poder Popular para la Educación
Instituto de Formación Académica Comercial y Empresarial
Maracaibo- Edo Zulia
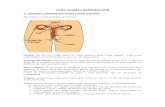
Aparato Reproductor Masculino
Integrantes:
Domínguez Belkis
C.I.-V13705263
Martínez Daniel
C.I.-V18921930
Valencia Orlangelo
C.I.-V22177832
Maracaibo, noviembre de 2012
INTRODUCCIÓN

Los órganos sexuales o reproductores son la condición orgánica que se distingue al hombre
de la mujer y a su vez son las estructuras especializadas para la formación de los gametos o
células reproductoras.
El conjunto de órganos sexuales forman el sistema reproductor. Las diferencias entre
hombres y mujeres se establecen casi exclusivamente en función de su sistema reproductor.
A continuación se desarrollara el órgano reproductor masculino mostrando su estructura y
función.
Contenido Esquemático

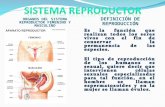
¿Qué es el Aparato Reproductor Masculino?
Partes del Aparato Reproductor Masculino
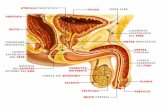
Partes Externas Escroto o bolsa escrotal Pene
Partes Internas Uretra Uretra Prostática Uretra Membranosa Uretra Peneana Cuerpo Cavernoso y Cuerpo Esponjoso Prepucio Glande Testículos Epidídimo Conducto Deferente Vesícula Seminal Conductos Eyaculadores Próstata Glándula Bulbouretral
Fisiología del Sistema Reproductor Masculino Mecanismos de la Erección Eyaculación Semen Plasma Seminal Espermatozoides
Valores fisiológicos del semen Patologías del Aparato Reproductor Masculino
Fimosis Hipospadias Enfermedad de la Peyronie Epididimitis Priapismo Torsión Testicular Hiperplasia Benigno de Próstata Hidrocele Balanitis Orquitis Eyaculación Retardada

Hernia Testicular
¿Qué es el Aparato Reproductor Masculino?

Los órganos sexuales o reproductores son la condición orgánica que distingue a la mujer
del hombre y a su vez son las estructuras especializadas para la formación de los gametos o
células reproductoras.
El conjunto de órganos sexuales forman el sistema reproductor. Las diferencias entre
hombre y mujer se establecen casi exclusivamente en función de su sistema reproductor.
Partes del Aparato Reproductor Masculino
Partes Externas:
-Escroto o bolsa escrotal: Estructura
externa del sistema reproductor
masculino con forma de bolsa que sirve
para alojar y proteger a los testículos. El
escroto tiene piel fina y rugosa. En su
interior está dividido en dos zonas para
albergar a cada testículo y a un tramo de
los cordones espermáticos.
-Pene: es el órgano encargado de
depositar los espermatozoides en el
interior del cuerpo de la mujer. En su
interior se encuentra la parte final de la
uretra y un sistema de erección formado
por tejido cavernoso. En términos generales, el pene se compone de una raíz, un cuerpo y
un extremo denominado glande.
Partes Internas:
-Uretra: Es un órgano impar que tiene una longitud de 18-20 centímetros. Se inicia en la
vejiga urinaria y cumple doble función, conducir la orina y el semen hacia el exterior
durante la eyaculación. La uretra masculina posee tres porciones llamadas prostática,
membranosa y peneana.

-Uretra Prostática: recibe el semen de los conductos prostáticos y de los conductos
deferentes. Tiene una longitud de 3 centímetros y atraviesa toda la glándula prostática.
-Uretra Membranosa: mide entre 1 y 2 centímetro de largo. Presenta un esfínter uretral
externo formado por musculatura esquelética que permite controlar el reflejo de la micción.
Está ubicado en la base del pene, inmediatamente por debajo de la próstata.
-Uretra Peneana: Tiene una longitud de 15 centímetros de largo. Se proyecta por la cara
inferior (ventral) del pene y termina en el meato urinario externo. La uretra peneana
también se denomina uretra esponjosa.
-Cuerpo cavernoso y cuerpo esponjoso: estos órganos le confieren la capacidad de
erección la cual le permite penetrar en el interior de la vagina y depositar en ella el semen.
-Prepucio: es un repliegue que recubre el glande.
-Glande: es la última porción y la parte más ancha del cuerpo esponjoso; presenta una
forma cónica. Su función es la de evitar que, durante la erección se comprima la uretra
(conducto por el cual son expulsados tanto el semen como la orina).
-Testículos: son las glándulas encargadas
de producir los gametos masculinos o
espermatozoides y las hormonas sexuales
masculinas. De color blanquecino,
superficie lisa y forma ovalada, se
encuentran suspendidos en la bolsa escrotal
por los cordones espermáticos. El testículo
izquierdo está a un nivel más bajo que el
derecho. Están formados por numerosos
lóbulos testiculares, aproximadamente 250, separados entre sí por tabiques, que confluyen
en un ovillo o reti testis, del que salen unos conductos enrollados, llamados túbulos
seminíferos, que continúan hasta el epidídimo.

-Epidídimo: Almacena provisoriamente los
espermatozoides.
-Conducto deferente: Recorre el escroto, sigue
en la pelvis, al llegar a la vejiga urinaria se curva
y termina encima de la próstata.
-Vesículas seminales: Se encuentran a
continuación del conducto deferente, su función
principal es colaborar en la formación del semen.
-Conductos eyaculadores: Estos se encargan de llevar el semen hasta la uretra para luego
ser vertido al exterior.
-Próstata: Es una glándula que rodea la vejiga. Su función principal es secretar un líquido
que se mezcla con el contenido de las vesículas seminales, en el momento de la
eyaculación.
-Glándulas bulbouretrales: Las glándulas bulbouretrales, también conocidas como
glándulas de Cowper, son dos glándulas que se encuentran debajo de la próstata. Su función
es secretar un líquido alcalino que lubrica y neutraliza la acidez de la uretra antes del paso
del semen en la eyaculación. Este líquido puede contener espermatozoides (generalmente
arrastrados), por lo cual la práctica de retirar el pene de la vagina antes de la eyaculación no
es un método anticonceptivo efectivo.
FISIOLOGÍA DEL SISTEMA REPRODUCTOR MASCULINO
MECANISMO DE LA ERECCIÓN
La erección (del latín erectio = derecho) es un fenómeno que se presenta en algunos
órganos como el pene, el clítoris y los pezones de las mamas. A partir de diversos estímulos
adquieren una consistencia dura, se agrandan y se vuelven firmes. Mientras que los pezones
se erectan por contracción del músculo liso, el pene y su homólogo femenino, el clítoris,
entran en erección por estar dotados de tejido eréctil. La erección es un proceso fisiológico
para permitir la entrada del pene en la vagina con fines reproductivos. Es un fenómeno
donde intervienen componentes nerviosos, vasculares, cavernosos, hormonales y

psicológicos. La excitación provocada por prácticas sexuales, pensamientos eróticos,
estímulos visuales, táctiles, olfatorios y hasta auditivos se transmite desde el cerebro, vía
médula espinal, a los nervios del pene, ocasionando un aumento del flujo sanguíneo en los
cuerpos cavernosos, aumento de las frecuencias cardíaca y respiratoria y ascenso de la
presión arterial. Ese mayor suministro de sangre dilata las arterias, provoca expansión del
tejido eréctil y agrandamiento progresivo del pene. La membrana que rodea a los cuerpos
cavernosos (túnica albugínea) comprime el retorno venoso, con lo cual la entrada de sangre
a los cuerpos cavernosos es mayor de la que sale. La erección máxima del pene se produce
cuando el flujo de sangre que entra por las arterias dilatadas comienza a ser más lento y se
equilibra con el flujo de sangre que sale por las venas comprimidas.
La erección puede durar desde pocos segundos hasta más de treinta minutos, de acuerdo a
la edad, al estado de salud y a la intensidad de los estímulos sexuales. Una vez que los
músculos de la base del pene comienzan a relajarse se abre el retorno venoso y la sangre
abandona los cuerpos cavernosos en forma progresiva. De esta forma, la erección empieza
a declinar hasta que el pene recobra su estado de flaccidez. En síntesis, la erección es
producto de la entrada de sangre en los cuerpos cavernosos y en el cuerpo esponjoso,
presionada por un componente venoso-muscular que impide su salida. Cuando este sistema
se relaja, la sangre a presión es desalojada y el pene se relaja, desapareciendo la erección.
EYACULACIÓN
Es la eliminación espasmódica de semen a través del pene. La expulsión del esperma está
regulada por el reflejo eyaculatorio, que comienza en la uretra con producción de
contracciones espasmódicas involuntarias. La eyaculación responde a diversos estímulos,
entre ellos la fricción del glande sobre las paredes de la vagina, que son enviados a los
centros cerebrales.
La eyaculación consta de dos fases.
Primera fase.

Tiene lugar en la uretra prostática, donde las glándulas bulbouretrales o de Cowper vierten
una pequeña secreción mucoide preeyaculatoria que se desplaza hasta el meato urinario
externo, es decir, hasta la punta del pene. Este fluido contiene algunos espermatozoides que
se han desplazado desde los conductos eyaculadores, con lo cual son capaces de fertilizar a
los óvulos a pesar de no haber eyaculación.
Los fluidos provenientes de los conductos deferentes, de las vesículas seminales y de la
próstata se mezclan entre sí, formando el semen. El esfínter uretral involuntario que
comunica con la vejiga urinaria se cierra para evitar el eyaculado retrógrado. En distal de
dicho esfínter, la altura de la base del pene, está el esfínter uretral externo, voluntario, que
también permanece cerrado. Esto provoca un aumento de presión del semen sobre las
paredes de la uretra prostática.
Segunda fase
Se relaja el esfínter uretral externo y se desencadenan sensaciones muy placenteras
denominadas orgasmo. El semen se expulsa con fuerza hacia el exterior a través de la uretra
peneana, por las contracciones rítmicas de los músculos bulbo esponjosos e
isquicarvernosos, entre otros. El aumento de la presión arterial y de las frecuencias
respiratoria y cardíaca es mayor que la observada durante la excitación sexual. Lo mismo
sucede con las contracciones musculares de la zona pélvica.
Según la capacidad de cada individuo, la segunda fase eyaculatoria puede ser regulada en
forma voluntaria, pero una vez que se ha desencadenado es imposible de controlar. En
condiciones fisiológicas, la cantidad de semen eyaculado es de 3-5 centímetros cúbicos,
aunque dicho volumen puede duplicarse o triplicarse luego de un período variable de
abstinencia a partir de la última eyaculación. La eliminación de semen está acompañada por
alrededor de seis a diez contracciones musculares en hombres jóvenes y de dos a cinco en
personas mayores. Con la primera contracción, la más extrema, se elimina un importante
volumen de semen, pudiendo el eyaculado alcanzar más de un metro de distancia. Esto
aseguraría que los espermatozoides alcancen el fondo de la vagina. Las siguientes
contracciones son de menor intensidad y con menor volumen de eyaculado.
Las eyaculaciones producidas en el mismo acto sexual son, por lo general, de menor

intensidad y volumen, salvo largos períodos de abstinencia o situaciones especiales.
Eyaculación y orgasmo no son sinónimos. El orgasmo es la liberación de tensiones
acumuladas desde el inicio de la excitación sexual, acompañada de sensaciones de sumo
placer. Si bien en la mayoría de los casos el orgasmo y la eyaculación sobrevienen en forma
simultánea, puede haber orgasmo sin eyaculación y viceversa.
SEMEN
También denominado esperma, es un líquido viscoso de color blanco grisáceo. Posee un pH
básico, ubicado entre 7,5-8. Está formado, aproximadamente, por más de un 90% de plasma
seminal y algo menos del 10% de espermatozoides que han madurado durante su trayecto
por el epidídimo. En general, cada mililitro de semen tiene entre 80 y 150 millones de
espermatozoides, dependiendo de la edad y el estado de salud. En condiciones fisiológicas
está libre de microorganismos.
PLASMA SEMINAL
Es el fluido formado por un 60-65% de las secreciones de las glándulas seminales, 30-35%
de las secreciones prostáticas y cerca de un 5% de un fluido mucoso segregado por las
glándulas bulbouretrales. El plasma seminal protege a los espermatozoides y los nutre a
partir de la fructosa segregada por las glándulas seminales. Además, favorece la movilidad
de los espermatozoides y actúa como lubricante de la uretra.
ESPERMATOZOIDES
Son las células
sexuales masculinas,
de 50 micras de
longitud, que se
forman en las
glándulas
testiculares a partir de la pubertad mediante un proceso denominado espermatogénesis. La
formación de espermatozoides se produce durante toda la vida. Tras la etapa de

reproducción y de crecimiento, alcanzan la maduración en el epidídimo luego de 60-70
días. Cuando no se eliminan por eyaculación son lisados y absorbidos por los tejidos del
testículo.
Los espermatozoides tienen tres zonas bien definidas: cabeza, cuello y cola.
-Cabeza del espermatozoide: mide cerca de 5 micras. Está formada por el acrosoma y el
núcleo, estructuras rodeadas de citoplasma. El acrosoma se ubica cubriendo dos tercios de
la parte anterior de la cabeza. Posee acrosina y hialuronidasa, enzimas que debilitan las
paredes del óvulo femenino favoreciendo la penetración del espermatozoide. El núcleo
ocupa la mayor parte de la cabeza y contiene la dotación genética distribuida, en el hombre,
en 23 cromosomas. Es la única parte del espermatozoide que ingresa al citoplasma del
óvulo cuando se produce la fecundación.
-Cuello del espermatozoide: tiene una longitud similar a la cabeza. Contiene dos
centríolos y numerosas mitocondrias, encargadas de producir energía en forma de ATP
(trifosfato de adenosina).
-Cola del espermatozoide: porción
más delgada y más larga que el
cuello. Mide unas 30-35 micras y está
recubierta solamente por membrana
celular. La cola es un flagelo que
permite la movilidad del
espermatozoide, con desplazamientos
que van de 5 a 25 micras por
segundo.
Valores fisiológicos del semen

Patologías en el Aparato Reproductor Masculino
FIMOSIS: La fimosis es una anomalía de los anexos
cutáneos del pene que altera la mecánica de este
órgano. La fimosis se debe a la estenosis del orificio
prepucial que impide la retracción completa del
prepucio para dejar el glande descubierto,
activamente durante la flacidez del pene, o
pasivamente durante la erección.
O aún más simple, la fimosis es la estrechez del
prepucio, es decir, el glande no se puede descubrir.
Lo normal es que el glande pueda descubrirse para
poder asearle en estado flácido y para tener
relaciones sexuales no dolorosas y placenteras.
HIPOSPADIAS: Las hipospadias es una anomalía
congénita por la que el pene no se desarrolla de la manera
usual. El resultado es que la abertura del pene (el agujero
de orinar o, en términos médicos, el meato urinario), se
localiza en algún lugar en la parte inferior del glande o
tronco, o más atrás, como en la unión del escroto y pene.
ENFERMEDAD DE LA PEYRONIE: La
enfermedad de La Peyronie o induración plástica
del pene es un proceso de causa desconocida
caracterizado por una banda fibrosa en la túnica
albugínea de los cuerpos cavernosos del pene.
Suele ser unilateral y tiene como consecuencia la
desviación del pene durante la erección.
Dependiendo de la extensión de la banda fibrosa,

el proceso puede imposibilitar la penetración o hace que la erección resulte dolorosa.
Su nombre se debe al médico francés FranÇois Gigot de La Peyronie, cirujano del rey Luis
XV de Francia, que en 1743 la describió como "la aparición en el pene de un lecho
arrosariado de tejido fibroso que origina una incuración apical durante la erección.
EPIDIDIMITIS: Epididimitis es un término médico
que se refiere a una inflamación del epididímo, la
estructura tubular detrás del testículo donde
maduran los espermatozoides y que conecta el
testículo con los conductos deferentes. Es un
trastorno que resulta doloroso en varios grados y se
suele acompañar con un enrojecimiento e
hinchazón del escroto. La epididimitis es una de las causas más frecuentes de escroto agudo
aunque rara vez puede ser una enfermedad crónica. Si el diagnóstico no se logra con la
historia médica del paciente y su examen físico, un ultrasonido Doppler puede confirmar el
aumento del flujo sanguíneo característico de un epididímo inflamado.
PRIAPISMO: El priapismo es una enfermedad
que causa intenso dolor, por la que el pene erecto
(sus cuerpos cavernosos) no retorna a su estado
flácido por un tiempo prolongado (esta erección
sucede en ausencia de estimulación física y
psicológica). El dios Príapo cuya figura
presentaba una permanente y desproporcionada
erección; en la civilización clásica encarnaba la
fuerza fecundadora de la naturaleza. Es una
erección sostenida y a veces dolorosa que ocurre
sin estimulación sexual. En el priapismo, el pene
está firme y el glande está blando, es decir, solo

hay erección de cuerpos cavernosos, no en el cuerpo esponjoso donde se aloja la uretra y
que incluye el glande.
Existen dos tipos de priapismo. El arterial o de alto flujo y que es debido a un exceso de
aporte de sangre arterial a los cuerpos cavernosos, generalmente de origen traumático. El
priapismo de bajo flujo o venoso, que consiste en un defecto en el drenaje de la sangre de
los cuerpos cavernosos.
TORSIÓN TESTICULAR: La torsión testicular se
refiere a la torsión del cordón espermático del que
se sostiene un testículo al resto del tracto genital.
Dicho cordón espermático usualmente contiene
los vasos sanguíneos que llevan irrigación
sanguínea al testículo de modo que una torsión
del cordón suele provocar una isquemia testicular asociada a dolor súbito que puede causar
náuseas y vómitos. La torsión testicular es una urgencia quirúrgica y en caso de retraso, la
isquemia puede conllevar a la muerte del testículo por necrosis. Si la cirugía se lleva a cabo
dentro de las 6 primeras horas, se pueden salvar la mayoría de los testículos.
HIPERPLASIA BENIGNA DE
PRÓSTATA (HBP): La
hiperplasia benigna prostática
(HBP) consiste en un
crecimiento no maligno (no
cancerígeno) en el tamaño de
la próstata (no confundir con
hipertrofia, que indica
aumento en el tamaño celular).
Este aumento del tamaño de la
glándula prostática es
producido por un aumento
relativo de los estrógenos (hormonas femeninas) sobre la testosterona (hormona

masculina), que aparece en los hombres con la edad.
La próstata al crecer, puede ir comprimiendo progresivamente la uretra provocando, por
tanto, dificultad al orinar. Esto sucede porque esta compresión impide el flujo de la cavidad
desde la vejiga hacia la uretra hasta el exterior. Las posibles consecuencias son retenciones
de orina en la vejiga o reflujo de la orina hacia los riñones y una necesidad de orinar
frecuentemente. Si la inflamación fuera muy grave, puede bloquearse por completo el
sistema urinario.
La HBP es una enfermedad muy común en los hombres, aunque generalmente a partir de
los 30 años, es muy raro que se manifieste antes de los 40. A los 60 años,
aproximadamente, más del 50% de los hombres padece HBP y entre los 70 y 80 años hasta
el 90% presenta alguno de sus síntomas.
HIDROCELE: Un hidrocele es la acumulación patológica de
líquido seroso en el interior de una cavidad en el cuerpo humano.
Popularmente se lo conoce como "quiste de agua", aunque este
término es inapropiado debido a lo que se acumula no es
precisamente agua.
El tipo de hidrocele más común es la hidrocele testis, la
acumulación excesiva de fluido en el cordón espermático, entre
las dos capas de la túnica vaginal que recubre el testículo y la cara
interna del escroto. En la hidrocele congénita el aumento de volumen puede verse
acompañado de una hernia inguinal.
BALANITIS: La balanitits es la inflamación
del glande del pene. Cuando también se
afecta al prepucio, se denomina
balanopostitis.
La inflamación se puede deber a una
infección (de tipo bacteriano, micótico o
viral), pero también podría deberse al uso

de jabones inadecuados (irritantes). Por otra parte, la balanitis puede ser un síntoma de otras
enfermedades inflamatorias o dermatológicas, como el síndrome de Reiter y el iquen
escleroatrófico. La falta de aireación e higiene pueden hacer que el esmegma produzca
inflamación y edema. La multitud de causas hace que se requiera un tratamiento específico
para cada una.
ORQUITIS: es la inflamación de uno o
ambos testículos, causada con frecuencia
por infección y una de las causas del
escroto agudo y de azoospermia.
Entre los virus que provocan la orquitis
debemos destacar el de las paperas; la
orquitis causada por paperas suele
aparecer en jóvenes mayores de 10 años y
se desarrolla unos 4 o 6 días después de
haberlas producido, en este caso los afectados pueden sufrir además atrofia testicular.
Eyaculación retardada: también denominada ausencia de eyaculación, aneyaculación o incapacidad
eyaculatoria, se trata de un excesivo control involuntario del reflejo eyaculador, y el sujeto afectado no puede
eyacular.
Las causas orgánicas son debidas al uso de drogas y fármacos, así como a enfermedades que afectan al
mecanismo de la eyaculación.
Entre las causas psicológicas destacan sentimientos de culpabilidad, temor al embarazo, problemas maritales,
etc.
Hernia testicular: se produce, por lo general, cuando los hombres al realizar una gran fuerza dañan el
testículo lesionándolo. Entonces padecen de dolor y al realizar posteriores fuerzas el testículo segrega un
líquido que va llenando el escroto, creando un gran testículo. El tratamiento por excelencia para este
padecimiento es la operación quirúrgica. Existen además otros tratamientos pero son poco efectivos. Su
prevención consiste en no realizar grandes fuerzas, o de realizarlas, utilizar una faja en la cadera, para prevenir

esta hernia y también la abdominal. Los jóvenes son propensos a padecerla pues no toman las medidas
adecuadas para prevenirla.