S.T.O.R.C.H SIFILIS TOXOPLASMA RUBEOLA CITOMEGALOVIRUS Y HERPES.
-
Upload
eugenio-muriel -
Category
Documents
-
view
33 -
download
3
Transcript of S.T.O.R.C.H SIFILIS TOXOPLASMA RUBEOLA CITOMEGALOVIRUS Y HERPES.

S.T.O.R.C.H
SIFILIS TOXOPLASMA RUBEOLA CITOMEGALOVIRUS
Y HERPES .

Consideraciones generales
Las infecciones son una causa frecuente e importante de morbilidad y mortalidad en el periodo neonatal.
Hasta un 2 % de los fetos se infectan intraútero y hasta un 10% de los neonatos se infectan durante el parto o en el primer mes de vida (leche materna).

Las infecciones congénitas pueden manifestarse la nacer o al cabo de los meses o años.
El neonato puede estar expuesto a infecciones durante su estancia en el hospital.
El neonato tiene menos capacidad de respuesta a las infecciones debido a una o varias deficencias inmunitarias.

Determinación de la infeccion neonatal:
Grado de inmunidad de la madre
Inmunosupresión del neonato
Agente infeccioso
Factores de riesgo

Formas de transmisión de la infección neonatal:
Transplacentaria in útero (congenita o intrauterina) por sangre directa a el líquido amniótico o genital vía cevrical, durante el embarazo o antes del parto.Antes del nacimiento, através de secresiones vaginales o sangre.Después del parto, de la madre via leche materna u otras fuentes.

Mecanismos primarios de afección fetal:
Muerte celularAnormalidades en las células de crecimiento (inibición mitótica) Rubeola Enterovirus CMV Toxoplasma
Efecto citotóxico directo (daño cromosomal, necrosis celular)Respuesta inflamatoria secundaria. VSH

Agentes infecciosos conocidos como causa de infección neonatal
Virus Herpes virus ( CMV., VHS, Varicela zoster virus), parvovirus, rubeola, sarampión, enterovirus, VIH, Virus hepatiis B, Adenovirus, Herpes virus tipo 6, West Nile Virus.
Bacterias Treponema pallidum, Mycobacterium tuberculosis, Listeria monocytogenes, Salmonella typhi, Borrelia burdorferi, Brucella, Coxiella
Protozoarios Toxoplasma gondii
Plasmodium spp.
Trypanosoma cruzi
Hongos Coccidiosomicosis

Casos de algunas infecciones congenitas y perinatales
Infección Casos/nacidos vivosStreptococcus Grupo B 1-5/1,000
Cytomegalovirus 2-24/1,000
(10-20% tienen la enfermedad)
VHS intrauterino 1-2/200,000
VHS perinatal 1 / 2,000-5,000 USA
Toxoplasma 0.1 – 3.5 / 1,000
Sifilis 0.05 – 6.1 / 1,000
Rubeola 0.02 / 1,000

Factores de riesgo asociados con la infección materno-fetal
Afección PatógenoEstacional Parvovirus B19 y rubeola (invierno,
verano)
Ingesta de alimentos no preparados o contaminados
Toxoplasma gongii
Exposición a viajes Toxoplasma gondii, Mycobacteria tubeculosis, Plasmodium, Brucella, WNV
Exposición a heces dentro de los 21 días de infección primaria
Toxolasma gondii
Numero de parejas sexuales Treponema palidum, VHS, VHB, VIH
Uso de drogas ilicitas CMV, VIH, VHB
No inmunización previa Rubeola, Varicela, hepatitis B, Poliomietilis

Estadío de gestación fetal
Sindrome de varicela congénita
Ocurre casi exclusivamente antes de las 20 semanas de gestación
Toxoplasmosis 15% en el primer trimestre
60% en el 3er trimestre

Hallazgos de las infecciones intrauterinas
General: Retardo en el crecimiento: todas las etiologías
Placentomegalia (CMV, Sifilis)
Hidro fetalis ( Parvovirus B19, CMV, Sifilis, Toxoplasma, VHS)
Cabeza y cuello: Hidrocefalo ( Toxoplasma, enterovirus, varicela)
Microcefalo (CMV, Rubeola, Toxoplasma, HSV)
Calcificaciones intracraneales (CMV; Toxoplasmosis, VHS, Rubeola, VIH, Parvovirus, WNV
Corazón ICC: (Parvovirus, sifils, CMV, toxoplasma)
Miocarditis: Enterovirus
Pulmones Derrame pleural: (CMV, Toxo, Sifilis, parvovirus)
Hipoplasia pulmonar: CMV
Abdomen Hepatoesplenomegalia (CMV, rubeola, toxo, VHS, Sifilis, enterovirus, parvocirus)
Intestino hipogenico: CMV, toxoplasma
Peritonitis meconial: CMV, Toxoplasma
Ascitis: Parvovirus B19, CMV, Toxoplasma, Sifils

Síntomas de los casos de infección neonatal y posnatal
Microorganismo % con manifestaciones clínicas en fetos o
neonatos
Porcentaje adicional con manifestaciones
tardías
Maniufestaciones tardías
CMV 10% 5-15% A los 2 años, perdida de la audición, microcefalia, deficit motos, retardo mental, corioretinitis, defectos dentales
Rubeola Primeras 16 semanas dsiminuye de 90 a 24%
Mas del 20% Perdida de la audición, deficit visuales, endocrinopatías múltiples, panencefalitis
Treponema paliidum 30% Desconocido Pérdida de la visión y audición, dentadura anormal, anormalidades en articulaciones y SNC
Toxoplasma gondii 20% madres no tratadas y 2% de madres tratadas
Infección subclinica en 41% de niños de madres no tratadas y 17% de madres tratadas
Más del 85% tienen corrioretinitis

STORCH Syndrome:
Las siglas TORCH hacen referencia a la Toxoplasmosis, Otros agentes infecciosos, Rubeola, Citomegalovirus y Herpes Simple.Posterior se modificó y se agreagó la Sifilis, denominandose STORCH,Estas infecciones tiene características en común, sin embargo el diagnóstico suele ser difícil.

STORCH diagnóstico:
1.- Sus características clínicas se solapan y pueden ser indiferenciables en el primer momento.
2.- La infección puede no ser evidente.3.- La infección materna a menudo asintomática.4.- Pueden necesitarse de pruebas de laboratorio
especiales.5.- El tratamiento de la toxoplasmosis, sifilis y
herpes simple se basa en un diagnóstico exacto y puede reducir notablemente la morbilidad

STORCH Características comunes:
La prematuridad
Retraso en el crecimiento
Alteraciones hematológicas
Signos oculares (cataratas, coriorretinitis,etc)
Sintomas nerviosos centrales (Microcefalia, hidrocefalia,etc)
Alteraciones en otros órganos (hepatoesplenomegalia, ictericia)

STORCH Como hacer diagnóstico:
La Historia clínica y la EF del recién nacido.Es dificil interpretar los títulos neonatales de IgG ya que atravieza la barrera placentaria y es dificil medir anticuerpos IgM contra microorganismos específicos.Emplear titulos conjuntos de IgG maternos y feto—neonatales.
Es importante solicitar a un laboratorio confiable la determinación de IgM e IgG y tener CUIDADO en
la interpretación ya que es MUY COMUN, su error, esto trae como consecuencia mal uso de medicamento y gran afección emocional a la
pareja.

Sífilis
Enfermedad sistémica causada por Treponema pallidum
Infección primaria: Úlcera o chancro
Infeccion secundaria: Rash en piel, lesiones mucocutáneas, linfadenopatía
Infección terciaria: Anormalidades cardiacas, oftlamológicas,lesiones
gomatosas.

Sífilis Historia natural

SífilisDiagnóstico microbiológico:
Microscopia campo obscuro

SífilisDiagnóstico serológico: Pruebas no treponémicas (*)
Venereal Disease Research Laboratory ( VDRL) Rapid Plasma Reagin (RPR)
Pruebas treponémicas: Fluorescent treponemal antibody absorbed (FTA-abs) T. pallidum particle agglutination (TP-PA)
(*) Un solo tipo de prueba es insuficiente para diagnóstico. (*) Generalmente relacionan con la actividad
VDRL – LCR es altamente específico.

SífilisTratamiento:
La reacción Jarisch – Herxheimer es una reacción aguda dentro de las primera 24 hrs después del tratamiento para sífilis.
Tratamiento de la sífilis primaria y secundaria:Pencilina G Benzatínica 2.4 millones de unidades IM un sola dosis
A TODOS se deberá descartar VIH Seguimiento clínico y serológica a los 6 y 12 meses

SífilisTratamiento:
Latente temprana: Penicilina G Benzatínica 2.4 millones IM DU
Latente tardía o latente (*) de duración desconocida: Pencilina G benzatínica 7.2 millones en total,
administrando 2.4 millones IM cada semana por 3 semanas
(*) Alternativa Doxiciclina o teraciclina en caso de alergia

SífilisTratamiento:
Síflis terciaria: Pencilina G benzatínica 7.2 millones en total,
administrando 2.4 millones IM cada semana por 3 semanas
Neurosífilis: Penicilina G cristalina acuosa 18-24 millones de unidades
por día, administrados 3-4 millones cada 4 horas o infusión continua por 10- 14 días.
Regimen alternativo: Penicilina procainica más probencid Alergia: Ceftriaxona 2 gr diarios de 10-14 días

Sifilis
El 50% de las neonatos de madres con enfermedad primaria o secundaria tendrán siflis congénita, se disminuye al 40% el la sifilis latente temprana y el 10% en la siifils latente.
El riesgo de de sifilis intrauterino incrementa con la gestación y es alto en el 3er trimestre del embarazo , sin embrago puede ocurrie en cuelaquier momento.

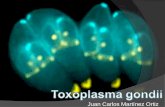
Toxoplasmosis
El 20-60% de las mujeres previas al embarazo son positivas a IgG vs Toxo.
Diagnóstico fetal:Cordocentesis, demostrando IgM Inoculacion a ratones con líquido
aminióticoSeroconversión de la madre durante
embarazo.

Rubeóla
Hasta un 85% de mujeres tienen Acs contra rubeola.
Diagnóstico fetal, neonatal:Cordocentesis a las 19-24 semanasCultivo de virusBiopsia de placenta (PCR)Contacto epidemiológicoSeroconversión de la madre

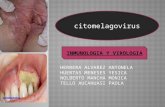
Citomegalovirus
Los títulos contra CMV no son útiles IgG ya que el 60-70% de las mujeres no embarazadas son positivas.El cultivo de la orina es diagnósticoDiagnóstico intrauterino: Cultivo del líquido amniótico IGM vs CMV en suero fetal mediante
cordocentesis Biopsia (ver inclusiones) Seroconversión documentada de la madre

Citomegalovirus
El rango de trasmisión intrauterina es del 40% después de la infección primaria CMV, de ellos aproximadamente el 15% desarrollarán enfermedad significativa durante la infancia, de los cuales el 90% sobrevivirán con secuelas neurológicas incluyendo sordera en el 30-65%

Herpes virus
La mayoría de los adultos tiene Acs positivos para VHS.
Es un diagnóstico es difícil
Realizar pruebas serológicas para VHS tipo 1 y 2
Cultivo de muestras conjuntivales, faringeas o cefalorraquiedeas

Otros
Virus Herpes virus ( CMV., VHS, Varicela zoster virus), parvovirus, rubeola, sarampión, enterovirus, VIH, Virus hepatiis B, Adenovirus, Herpes virus tipo 6, West Nile Virus.
Bacterias Treponema pallidum, Mycobacterium tuberculosis, Listeria monocytogenes, Salmonella typhi, Borrelia burdorferi, Brucella, Coxiella
Protozoarios Toxoplasma gondii
Plasmodium spp.
Trypanosoma cruzi
Hongos Coccidiosomicosis

Ejemplo de caso real:
IgG vs Toxoplasma Negativo
IGM vs Toxoplasma Negativo
IgG vs Herpes Tipo 1 Positivo
IgG vs Herpes Tipo 2 Positivo
IgM vs Herpes Tipo 1 Negativo
IgM vs Herpes tipo 2 Negativo
Acs vs Rubeola POSITIVO
IgM vs CMV Negativo
IgG vs CMV Negativo
VDRL Negativo
Madre acude al Centro de salud con las siguiente STORCH, Presentó un aborto espontaneo y la refieren con diagnóstico De rubeola.......

Cual sería tu recoemndación para la paciente:
Ponerse la vacuna lo antes posible y evitar embarazo
Acudir con un especialista
Realizar tipificación de IgM e IgG
No hacer nada dejar a la Evolución natural la enfermedad.

Cual sería tu recoemndación para la paciente:
Ponerse la vacuna lo antes posible y evitar embarazo
Acudir con un especialista
Realizar tipificación de IgM e IgG
No hacer nada dejar a la Evolución natural la enfermedad

La paciente se realiza la serología y presenta IgG positivo para rubeola e IgM NEGATIVO.
Se deberá descartar otra causa infecciosa y será referida al especialista para su valoración.

Ejemplo de caso real:
IgG vs Toxoplasma POSITIVO
IGM vs Toxoplasma Negativo
IgG vs Herpes Tipo 1 POSITIVO
IgG vs Herpes Tipo 2 POSITIVO
IgM vs Herpes Tipo 1 Negativo
IgM vs Herpes tipo 2 Negativo
Acs vs Rubeola POSITIVO
IgM vs CMV Negativo
IgG vs CMV POSITIVO
VDRL Negativo
Madre acude al Centro de salud con las siguiente STORCH, Presentó un aborto espontaneo y la refieren para estudio.......

Cual es tu recomendación:
Son estudios dentro de limites normales
Se deberá realizar estudios más sofisticados tipo PCR
Buscar otra causa no infecciosa
Dar tratamiento contra CMV, Herpes y Toxoplasma antes del siguiente embarazo.

Cual es tu recomendación:
Son estudios dentro de limites normales
Se deberá realizar estudios más sofisticados tipo PCR
Buscar otra causa no infecciosa
Dar tratamiento contra CMV, Herpes y Toxoplasma antes del siguiente embarazo.

ES IMPORTANTE RECORDAR QUE LA INTERPRETACIÓN DE ESTOS ESTUDIOS:
En ocasiones son DIFÍCILES, busca asesoría de profesionales y busca
laboratorios con la mejor tecnología, son estudios caros y una mala
interpretación puede traer consecuencias fatales.

GRACIAS POR SU ATENCIÓN........