Técnicas de tinción
-
Upload
sombras9999187 -
Category
Documents
-
view
1.334 -
download
1
Transcript of Técnicas de tinción

Técnicas de tinción. Fundamentos
El tamaño de la mayoría de las células bacterianas es tal que resultan difíciles de ver con el
microscopio óptico. La principal dificultad es la falta de contraste entre la célula y el medio
que la rodea, y el medio más simple de aumentar el contraste es la utilización de colorantes.
Estos pueden emplearse para distinguir entre tipos diferentes de células o para revelar la
presencia de determinados constituyentes celulares, tales como flagelos, esporas, cápsulas,
paredes celulares, centros de actividad respiratoria, etc.
Las células generalmente son tratadas para coagular el protoplasma antes de teñirlas,
proceso llamado fijación. Para bacterias, la fijación por el calor es lo más corriente, aunque
también puede fijarse con sustancias químicas como formaldehido, ácidos y alcoholes.
Después de la fijación, si se añade el colorante, no se producen ulteriores cambios
estruturales en el protoplasma. La fijación se realiza habitualmente en células que han sido
fijadas sobre un portaobjetos, tratando después éste con el agente fijador, y siguiendo
inmediatamente el proceso de tinción. La fijación produce habitualmente el encogimiento de
las células; la tinción, por el contrario, hace que las células aparezcan mayores que lo que
son realmente, de manera que las medidas de las células que han sido fijadas o teñidas no
pueden realizarse con mucha precisión.
La mayoría de los colorantes son compuestos orgánicos que tienen alguna afinidad específica
por los materiales celulares. Muchos colorantes utilizados con frecuencia son moléculas
cargadas positivamente (cationes) y se combinan con intensidad con los constituyentes
celulares cargados negativamente, tales como los ácidos nucleicos y los polisacáridos ácidos.
Ejemplos de colorantes catiónicos son el azul de metileno, el cristal violeta y la safranina.
Otros colorantes son moléculas cargadas negativameute (aniones) y se combinan con los
constituyentes celulares cargados positivamente, tales como muchas proteínas. Esos
colorantes incluyen la eosina, la fucsina ácida y el rojo Congo. Otro grupo de colorantes son
sustancias liposolubles; los colorantes de este grupo se combinan con los materiales lipídicos
de la célula, usándose a menudo para revelar la localización de las gotículas o depósítos de
grasa. Un ejemplo de colorante liposoluble es el negro Sudán.
Algunos colorantes teñirán mejor sólo después de que la célula haya sido tratada con otra
sustancia química, que no es un colorante por sí mismo. Esta sustancia se denomina
mordiente; un mordiente habitual es el ácido tánìco. El mordiente se combina con un
constituyente celular y lo altera de tal modo que ahora sí podrá atacar el colorante.
Si se desea simplemente incrementar el contraste de las células para la microscopía, son
suficientes los procedimientos simples de tinción. El azul de metileno es un buen colorante
simple que actúa sobre todas las células bacterianas rápidamente y que no produce un color
tan intenso que oscurezca los detalles celulares. Es especialmente útil para detectar la
presencia de bacterias en muestras naturales, puesto que la mayor parte del material no
celular no se tiñe.
La tinción negativa es el reverso del procedimiento de tinción usual: las células se dejan sin
teñir, pero se colorea en cambio el medio que las rodea. Lo que se ve, por tanto, es el perfil
de las células. La sustancia utilizada para la tinción negativa es un material opaco que no

tiene afinidad por los constituyentes celulares y que simplemente rodea las células, tal como
la tinta china (que es una suspensión de particulas de carbono coloidal) o la nigrosina (un
colorante negro insoluble en agua). La tinción negativa es un modo satisfactorio de aumentar
el contraste de las células en la microscopia óptica, pero su máxima utilidad está en revelar
la presencia de cápsulas alrededor de las células bacterianas.
Los métodos de tinción son de gran utilidad, pero deben usarse siempre con precaución, ya
que pueden conducir a errores. Las moléculas de colorante forman en ocasiones precipitados
o agregados que parecen estructuras celulares auténticas, pero que son formaciones
completamente artificiales inducidas por el mismo colorante. Tales estructuras se denominan
artefactos, y deben tomarse muchas precauciones para tener la seguridad de que no nos
estamos equivocando al creer que un artefacto es una estructura realmente existente.
Preparación de un frotis
Sobre un portaobjetos de vidrio, limpio y seco, se coloca una gota del material que se va a
teñir (si es líquido) o se hace rodar el hisopo con que se tomó la muestra. Una vez que el
hisopo ha tocado la superficie del portaobjetos, que no está estéril, ya no puede ser
empleado para inocular los medios de cultivo. Puede usarse una aguja estéril para transferir
una pequeña cantidad de un cultivo bacteriano a la superficie del portaobjetos. Este material
es suspendido en una gota de agua o solución salina previamente colocada sobre el
portaobjetos. Cuando se trata de colonias muy pequeñas que pueden perderse en una gota
de líquido se emplea una varilla delgada de madera estéril con la cual se toca la colonia
obteniéndose así una fracción apreciable del desarrollo. El material se frota directamente
sobre el portaobjetos, donde puede visualizarse con facilidad. El material colocado en el
portaobjetos se deja secar al aire o bien se pasa varias veces por la zona azul de la llama de
un mechero de Bunsen hasta que el vidrio esté tan caliente que moleste al tacto pero no
queme.
Examen de muestras al microscopio
Según la manipulación que efectuemos sobre la muestra a observar y según los colorantes
que empleemos durante el proceso, podemos hablar de diferentes modalidades de tinción.
Examen microscópico directo de las muestras clínicas Sin Tinción
No se utiliza ningún tipo de colorante.
Es el montaje directo húmedo o examen en fresco: las
muestras se extienden directamente sobre la superficie de
un portaobjetos para su observación. El material que es
demasiado espeso para permitir la diferenciación de sus
elementos puede diluirse con igual volumen de solución

salina fisiológica estéril. Se deposita suavemente un cubreobjetos sobre la superficie del
material.
Este tipo de preparación se emplea para detectar trofozoítos móviles de parásitos
intestinales como Giardia,Entamoeba, huevos y quistes de otros parásitos, larvas y
gusanos adultos, Trichomonas, hifas de hongos, etc
En la imagen: Candida sp en un examen en fresco.
Examen microscópico de las muestras clínicas levemente modificadasTinción Simple
Se utiliza un solo colorante, por lo que todas las
estructuras celulares se tiñen con la misma tonalidad
(Tinta china, Azul Metileno de Loeffler, Azul de lactofenol).
El Hidróxido de potasio al 10% (solución de KOH) permite
ver elementos de hongos ya que el KOH digiere
parcialmente los componentes proteicos, por ejemplo de
la célula huésped, pero no actúa sobre los polisacáridos de
las paredes celulares de los hongos.
La tinta china o Nigrosina permite observar células levaduriformes capsuladas
(Cryptococcus), sobre todo en LCR. Los polisacáridos capsulares rechazan la tinta china y la
cápsula aparece como un halo claro alrededor de los microorganismos. Azul de metileno de
Loeffler puede agregarse a las preparaciones en fresco de heces para observar la presencia
de leucocitos.
En la imagen: Cryptococcus neoformans en una tinción con tinta china.
Examen microscópico de las muestras clínicas muy modificadas Tinción Diferencial
Se utilizan varios colorantes combinados. Las estructuras
celulares se diferencian en función de los diferentes
colorantes que fijan de acuerdo con su propia constitución
química.
Los ejemplos clásicos sería la tinción de GRAM o la de
Ziehl-Neelsen
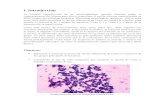
En la imagen: BGN y levaduras en una tinción GRAM
microfotografía: Daniel Val

Examen de muestras al microscopio: la tinción GRAM
La tinción de Gram es uno de los métodos de tinción más importantes en el laboratorio
bacteriológico y con el que el estudiante debe estar perfectamente familiarizado. Su utilidad
práctica es indiscutible y en el trabajo microscópico de rutina del Laboratorio de
Microbiología las referencias a la morfología celular bacteriana (cocos, bacilos, positivos,
negativos, etc) se basan justamente en la tinción de GRAM
Descripta en forma breve, la secuencia de la tinción es la
siguiente: el Frotis fijado con calor se tiñe 1 min con Violeta
Cristal, se lava con agua, se cubre con solución Yodada
durante 1 min y se lava de nuevo con agua, decolorar con
mezcla alcohol etílico/acetona. Escurrir y cubrir con
Safranina (color de contraste) durante 20 seg. Lavar y
secar.
Esta tinción se denominada así por el bacteriólogo danés Christian Gram, quien la desarrolló
en 1844. Sobre la base de su reacción a la tinción de Gram, las bacterias pueden dividirse en
dos grupos, grampositivas y gramnegativas (en este caso, los términos positivo y negativo no
tiene nada que ver con carga eléctrico, sino simplemente designan dos grupos morfologicos
distintos de bacterias).
Las bacterias gram-positivas y gram-negativas tiñen de forma distinta debido a
las diferencias constitutivas en la estructura de sus paredes celulares. La pared de la
célula bacteriana sirve para dar su tamaño y forma al organismo así como para prevenir la
lisis osmótica. El material de la pared celular bacteriana que confiere rigidez es el
peptidoglicano. La pared de la célula gram-positiva es gruesa y consiste en varias capas
interconectandas de peptidoglicano así como algo de ácido teicoico. Generalmente, 80%-
90% de la pared de la célula gram-positiva es peptidoglicano. La pared de la célula gram-
negativa, por otro lado, contiene una capa mucho más delgada, únicamente de
peptidoglicano y está rodeada por una membrana exterior compuesta de fosfolípidos,
lipopolisacáridos, y lipoproteínas. Sólo 10% - 20% de la pared de la célula gram-negativa es
peptidoglicano.
Debido a su importancia en taxonomía bacteriana y a que indica diferencias fundamentales
de la pared celular de las distintas bacterias, describiremos aquí con algún detalle la tinción
de Gram y las interpretaciones que actualmente se hacen sobre el porqué de su
funcionamiento.
Las células fijadas al calor sobre un portaobjetos se tiñen, primero con una solución de cristal
violeta (otros colorantes básicos no son tan efectivos) y son lavadas después para quitar el
exceso de colorante. En este estado, todas las células, tanto las grampositivas como las
gramnegativas, están teñidas de azul.

El portaobjetos se cubre entonces con una solución de yodo-yoduro potásico. El ingrediente
activo es aquí el I2; el KI simplemente hace soluble el I2 en agua. El I2 entra en las células y
forma un complejo insoluble en agua con el cristal violeta. De nuevo tanto las células
grampositivas como las gramnegativas se encuentran en la misma situación.
Se lleva a cabo después la decoloración, usando una
mezcla de alcohol-acetona, sustancias en las que es
soluble el complejo I2-cristal violeta. Algunos organismos
(grampositivos) no se decoloran, mientras que otros
(gramnegativos) lo hacen. La diferencia esencial entre esos
dos tipos de células está por tanto en su resistencia a la
decoloración; esta resistencia se debe probablemente al
hecho de que en el caso de bacterias gram-negativas, la
mezcla de alcohol/acetona es un solvente lipídico y disuelve la membrana exterior de la
pared de la célula (y también puede dañar la membrana citoplásmica a la que se une
peptidoglicano). La delgada capa de peptidoglicano es incapaz de retener el de complejo
cristal violeta-yodo y la célula se decolora. Las células grampositivas, a causa de sus paredes
celulares más espesas (tienen más peptidoglicano y menos lípido), no son permeables al
disolvente ya que éste deshidrata la pared celular y cierra los poros, disminuyendo así el
espacio entre las moléculas y provocando que el de complejo cristal violeta-yodo quede
atrapado dentro de la pared celular. Después de la decoloración las células grampositivas
son todavía azules, pero las gramnegativas son incoloras.
Para poner de manifiesto las células gramnegativas se utiliza una coloración de contraste.
Habitualmente es un colorante de color rojo, como la safranina o la fucsina básica. Después
de la coloración de contraste las células gramnegativas son rojas, mientras que las
grampositivas permanecen azules.
Deben destacarse algunos aspectos cruciales de la tinción de Gram:
1) El tratamiento con cristal violeta debe preceder al tratamiento con yodo. El yodo por sí
solo tiene poca afinidad con las células.
2) La decoloración debe realizarse con poca agua para evitar que pierdan la tinción las
células grampositivas. EI proceso de decoloración debe ser corto y es esencial un cálculo
preciso del tiempo para obtener resultados satisfactorios.
3) Cultivos más viejo de 24 horas pueden perder su habilidad de retener el complejo cristal
violeta - yodo.
El carácter de grampositivo no es siempre un fenómeno del todo o nada. Algunos organismos
son más grampositivos que otros y algunos son gram-variables, es decir, unas veces
grampositivos y otras gramnegativos.

Morfología ultramicroscópica de las bacterias: estructuras internas
Pared celular
Debajo de las sustancias extracelulares, como son las cápsulas y cubiertas mucilaginosas, y
en la periferia de una delicada membrana que está en inmediato contacto con el citoplasma,
se encuentra la pared celular, que es una estructura rígida que da forma a la célula. Las
paredes celulares pueden destruirse o romperse en condiciones especiales.
Constituyentes importantes de la pared celular son los aminoácidos, aminoazúcares,
azúcares y grasas. Estas sustancias (proteínas, Hidratos de carbono, grasas) están enlazadas
formando el polímero complejo que forma la pared celular.
Entre los constituyentes de la pared celular de las bacterias Gram-positivas y Gram-
negativas existen importantes diferencias. Por ejemplo, las paredes de las bacterias gram-
positivas contienen menos aminoácidos que las gram-negativas; el contenido graso es
mucho más elevado en las gram-negativas que en las gram-positivas. Este hecho se ha
propuesto como explicación del mecanismo de la reacción al gram (ver las dos imágenes
juntas).
Bacteria Gram Positiva Bacteria Gram Negativa
Tiene una capa gruesa de peptidoglicano
(mureina) y dos clases de ácidos teicoicos.
Ácido Lipoteicoico que está en la
superficie, empotrado en la capa de
peptidoglicano y unido a la membrana
citoplásmica. Y ácido teicoico de la pared
que está en la superficie y se une sólo a la
capa de peptidoglicano. El ácido Teicoico
es el responsable del determinante
antigénico del organismo.
Tiene una capa delgada de peptidoglicano
(mureina) unida a una membrana exterior
por lipoproteínas. La membrana exterior
está hecha de proteína, fosfolípido y
lipopolisacárido. En el lipopolisacárido, la
porción de lípido está embebida en el
fosfolípido y el antígeno O polisacárido
está en la superficie. El lípido se llama
Lípido A y es tóxico, pero el
lipopolisacárido entero se llama
Endotoxina. La pared de la célula tiene
poros llamado Porines para el transporte
de substancias de peso molecular bajo.
Entre la membrana citoplásmica y la

pared celular hay un espacio periplásmico
con enzimas hidrolíticas, enzimas
inactivadoras de antibióticos y proteínas
de transporte.
También existen diferencias en la composición de la pared entre las células de las diversas
especies.
Membrana Citoplásmica (citoplasmática o protoplasmática)
Inmediatamente debajo de la pared celular, existe una membrana fina, o envoltura, que se
denomina membrana citoplásmica o protoplásmica y está formada por una bicapa de
fosfolípido integral y proteínas periféricas empotradas. La membrana citoplásmica tiene una
significación funcional de suma importancia. Se trata de una membrana semipermeable,
selectiva, que controla el paso de los elementos nutritivos dentro de la célula y la salida de
los productos de desecho. Tiene enzimas respiratorias y durante la división celular el
cromosoma se une a la membrana de la célula en el sitio llamado Mesosoma.
Citoplasma
El material celular contenido dentro de la membrana citoplásmica puede dividirse en tres
partes, región citoplásmica, de apariencia granular, la cual es rica en RNA, región nuclear o
cromatínica, que es rica en DNA, y la parte líquida que mantiene disueltos los elementos
nutritivos. El RNA, combinado con proteínas, forma partículas o corpúsculos
macromoleculares, de unos 200 A de diámetro, que forman una masa densa y compacta en
todo el citoplasma. Estas partículas de RNA-proteína se denominan ribosomas, y son el
equivalente en las bacterias de los microsomas, o partículas que se encuentran en las células
animales y vegetales.
Estructuras Citoplasmáticas
Nucleoide (cuerpo cromatínico)
Las células bacterianas no contienen el núcleo característico de las células de las plantas y
animales superiores. Sin embargo, contienen en el citoplasma "cuerpos" que se consideran
como una estructura nuclear, el ADN de la célula bacteriana se encuentra confinado en este
espacio, es único y circular, doble hélice sin proteínas. Como no se trata de un núcleo
discreto, se ha sugerido que se dé a estas estructuras las denominaciones de cuerpo
cromatínico, nucleoides, equivalentes nucleares, y aun cromosomas bacterianos. Se
demuestra con el método de tinción de Feulgen, específico para el DNA, y por microscopia
electrónica, porque la sustancia nuclear es menos densa que el citoplasma cincundante.
Ribosomas
Tienen estrecha relación con la síntesis de proteínas (30S y 50S para formar un complejo
70S).

Plásmidos
Lazos extracromosómicos de ADN, algún código para la resistencia a drogas, toxinas y otros
factores.
Endosporas
Algunas bacterias pueden transformarse en pequeños ovoides o esferas, que son formas
celulares muy resistentes, denominadas esporas, o endosporas, porque se producen
intracelularmente. Todos los organismos de los géneros Bacillus y Clostridium se
caracterizan, en parte, por su propiedad de producir esporas. También tienen esta propiedad
otros géneros de bacterias verdaderas, pero sólo en casos aislados. Las bacterias capaces de
esporular pueden crecer y reproducirse en forma de células vegetativas durante muchas
generaciones. Sin embargo, en cierto período del desarrollo del cultivo en medio nutritivo
apropiado, se produce, dentro del citoplasma, la síntesis de nuevo protoplasma destinado a
transformarse en espora.
Tinción GRAM: Morfología Bacteriana
Ya hemos visto que la tinción de GRAM aporta dos ideas básicas para la deficinión
"taxonómica" de las bacterias: el color que adquieren tras la tinción y la forma que presentan
las células bacterianas.
En lo relativo a la coloración, ya hemos explicado anteriormente que hablamos de
microorganismos Gram-positivos cuando aparecen teñidos de color azul-violeta y de Gram
negativos cuando se visualizan de color rojo-rosado.
Formas básicas en que se puede visualizar la morfología bacteriana en una tinción GRAM:
Cocos
Micrococos, aparecen aislados y dispersos tras la división celular. Diplococos, aparecen por
pares. Estreptococoss, tienden a unirse formando cadenas. Estafilococos, aparecen en
grupos irregulares, a veces de gran tamaño
form
a
esfér
ica:
se
llam
División a lo largo del
mismo plano, formando
cadenas cortas
División a lo
largo de 2
planos
diferentes:
Tétradas
División a lo largo de 3
planos
2 cocos
juntos:
4 - 20 en
cadenas:
regularmente
: Sarcinas
irregularmen
te:

a Coco
Diplococo
sEstreptococos Estafilococos
Bacilos
grandes variaciones morfológicas: fusiformes, estreptobacilos, cocobacilos
Forma de
vara: se
llaman Bacilos
Dos bacilos
juntos:
Diplobacilos
Cadenas de
bacilos:
Estreptobacilos
Empalizadas,
Bacilos lado con
lado o en figuras
en X, V o Y
Espirales (Treponemas, Borrelias ...)
Forma espiral rígida se
llama: Espirilo
Si la espiral es flexible y ondulada
se llama: Espiroqueta
Utilizamos el término Pleomorfismo para referirnos a la adopción de diferentes formas en una
misma especie.
Tinción GRAM: Bacterias Gram-Positivas
Cocos Gram-positivos
Racimos: forma típica
de Staphylococcus sp, como S. aureus

Cadenas: forma típica de Streptococcus
sp, como S.
pneumoniae,Streptococcus grupo B
Tetradas: forma típica de Micrococcus
sp
Bacilos Gram-positivos
Gruesos: forma típica de Clostridium sp,
como C. perfringens, C. septicum
Finos: forma típica de Listeria sp
Ramificados: forma típica
de Actinomycetes y Nocardia, como A.
israelii
gráficos obtenidos de: http://www.uphs.upenn.edu/bugdrug/antibiotic_manual/gram.htm

Tinción GRAM: Bacterias Gram-Negativas
Cocos Gram-negativos
Diplococos: forma usual de Neiseria sp, como N.
meningitidis
También Moraxella sp y Acinetobacter
sp aparecen con morfología de diplococos.
Acinetobacter puede ser pleomórfico, y a veces
aparece como coco Gram-positivo.
Cocobacilos: forma usual de Acinetobacter sp,
que puede ser Gram-positivo o Gram-negativo,
y, a menudo, Gram-variable.
Bacilos Gram-negativos
Bacilos finos: forma usual de
enterobacteriaceae, como E. Coli
Cocobacilos: forma usual
de Haemophilus sp, como H.

influenzae
Curvados: forma usual de Vibrio sp, como V. cholerae, yCampylobacter sp, como C. jejuni
Forma de aguja fina: forma usual
de Fusobacterium sp
gráficos obytenidos de: http://www.uphs.upenn.edu/bugdrug/antibiotic_manual/gram.htm
Otras tinciones de uso habitual
RODAMINA-AURAMINA
Los ácidos micólicos de las paredes celulares de las micobacterias poseen afinidad para los
fluorocromos auramina y rodamina. Estos colorantes se fijan a las bacterias, que aparecen de
color amarillo o naranja brillante contra un fondo verdoso. El permanganato de potasio,
empleado como contraste, evita la fluorescencia inespecífica. Todos los microorganismos
ácido-alcohol resistentes, incluyendo los esporozoarios parásitos, se tiñen con estos
colorantes.
Un aspecto importante de la coloración rodamina-auramiria es que luego los frotis pueden
ser reteñidos con la coloración de Ziehl-Neelsen o Kinyoun directamente sobre la tinción con
el fluorocromo, si se elimina antes el aceite de inmersión. De esta forma, los resultados

positivos pueden ser confirmados con las coloraciones tradicionales, que además permiten la
diferenciación morfológica.
NARANJA DE ACRIDINA
El fluorocromo naranja de acridina se une al ácido nucleico ya sea en su forma nativa o
desnaturalizada. En algunas preparaciones de naranja de acridina, el color de la
fluorescencia puede variar, dependiendo del pH y de la concentración. El naranja de acridina
ha sido empleado como colorante vital, que da una fluorescencia verde si el microorganismo
está vivo y roja si está muerto. De todos modos, como el colorante se intercala en el ácido
nucleico, el germen viable se inactivará poco tiempo después de la tinción.
El uso de naranja de acridina para detectar la presencia de bacterias en los hemocultivos ha
sido ampliamente aceptado. De hecho, una gran cantidad de estudios han demostrado que la
tinción de hemocultivos con naranja de acridina es tan sensible como el subcultivo ciego para
la detección inicial de hemocultivos positivos.
ZIEHL-NEELSEN (BAAR)
Las paredes celulares de ciertos parásitos y bacterias contienen ácidos grasos (ácidos
micólicos) de cadena larga (50 a 90 átomos de carbono) que les confieren la propiedad de
resistir la decoloracíón con alcohol-ácido, después de la tinción con colorantes básicos. Por
esto se denominan ácido-alcohol resistentes. Las micobacterias como M. tuberculosis y M.
marinum y los parásitos coccídeos como Cryptosporidium se caracterizan por sus
propiedades de ácido-alcohol resistencia. La coloración clásica de Ziehl-Neelsen requiere
calentamiento para que el colorante atraviese la pared bacteriana que contiene ceras.
Se ha desarrollado una coloración de ácido-alcohol resistencia modificada que diferencia las
especies de Nocardia (bacterias ramificadas filamentosas cuyas paredes celulares contienen
ácidos-grasos de unos 50 átomos de carbono), de los actinomiceos (muy semejantes pero no
ácido-alcohol resistentes).Nocardia spp son decoloradas por la mezcla ácido-alcohol
estándar pero no por un tratamiento más suave con ácido sulfúrico 0,5 a 1%. Estos
microorganismos se denominan ácido-alcohol resistentes parciales o débiles.
El frotis se tiñe durante unos 5 min con Carbolfucsina aplicando calor suave. Lavar con agua.
Decolorar con alcohol etílico 95% con un 3% de ClH concentrado. Lavar y teñir durante 30-60
seg con Azul de Metileno (color de contraste). Lavar y secar
BLANCO DE CALCOFLÚOR
Las paredes celulares de los hongos fijan el colorante blanco de calcoflúor aumentando
considerablemente su visibilidad en los tejidos y otras muestras. Según fue descrito por
Hageage y Harrington, este colorante se emplea en lugar de KOH al 10% para el examen
inicial de los materiales clínicos. También se emplea para aumentar la visualización de los
elementos morfológicos de los cultivos puros de los hongos. En algunos laboratoríos ha
suplantado al azul de lactofenol en muchas aplicaciones. Los organismos fluorescen con luz
blanco-azulada o verde manzana, según la fuente luminosa que se utilice.

TINCIÓN DE ESPORAS (WIRTZ-CONKLIN)
Algunos géneros bacterianos, entre los que destacan Clostridium y Bacillus,
producen en su interior formas de resistencia denominadas endosporas. Se producen cuando las
condiciones ambientales son desfavorables (agotamiento de los nutrientes, temperaturas
extremas, radiaciones, compuestos tóxicos, etc.) formándose una espora por cada forma
vegetativa. Al finalizar el proceso de esporogénesis, la célula vegetativa se lisa y libera la espora
al exterior. Cuando el ambiente es favorable, la espora germina generando una nueva forma
vegetativa. La capacidad de germinar perdura durante años. Algunas de las bacterias
productoras de endosporas son patógenas para el hombre, por lo que su estudio y observación
son de enorme interés.
FUNDAMENTO
Las endosporas poseen unas cubiertas exclusivas que las hacen resistentes a los
factores ambientales adversos. Además, estas cubiertas hacen que las esporas aparezcan en el
microscopio óptico como estructuras refringentes y de difícil tinción.
La tinción específica de esporas requiere dos colorantes:
1.- Verde malaquita: capaz de teñir las esporas en caliente.
2.- Safranina: colorante de contraste que tiñe las formas vegetativas.
Las endosporas, tras la primera tinción, no perderán el colorante en el lavado con
agua, y sí lo harán las formas vegetativas, que quedarán teñidas con el segundo colorante.

REALIZACIÓN
Se emplearán cultivos en fase estacionaria para dar lugar a que las bacterias
produzcan las esporas. Esta tinción es delicada en su realización y para poder obtener unos
resultados satisfactorios hay que seguir cuidadosamente las instrucciones.
1. Preparar los frotis
bacterianos indicados.
2. Teñir con verde
malaquita. Con unas pinzas de
madera colocar la muestra encima
de la llama del mechero de forma
que el colorante humee durante 5
min.
Nota: evitar que la
muestra hierva. Añadir más
colorante si éste se evapora; es
importante que la muestra no se
seque.
3. Lavar con
abundante agua el exceso de
colorante.
4. Teñir con
safranina 1 min.
5. Lavar con
abundante agua el exceso de
colorante.
6. Secar la preparación.
7. Observar la preparación al microscopio. Anotar la disposición y la morfología
de las tres especies del género Bacillus.
INTERPRETACIÓN DE LOS RESULTADOS
La posición y la morfología de la endospora en el interior de la bacteria constituyen
un carácter taxonómico útil para diferenciar especies dentro de un mismo género.

Las tres bacterias empleadas en esta práctica difieren en la
disposición y morfología de las endosporas. B. sphaericusposee una
endospora esférica con localización terminal y deformante de la célula
vegetativa, por lo que suele ser denominada "en palillo de tambor". B.
thuringiensis tiene localizada la endospora elipsoidal en el centro de
la célula vegetativa, lo que provoca un abombamiento característico
denominado "en huso". B. subtilis forma una espora cilíndrica
subterminal no deformante.
Bibliografía: http://www.danival.org/notasmicro/tincion/_madre_tincion.html
Métodos de esterilización en el laboratorio químico
Enviado por ricardobotta
Anuncios Google:
Terruzzi Fercalx SpAwww.terruzzi.fercalx.com | The steam & vacuum technology Autoclaves and freeze driers
Used Glass Mfg MachineryStoneandGlass.Exfactory.com | Wide selection of value-oriented to premier equipment. Expert help.
De Lama Sterilizerwww.delama.it/en/home.asp | More than 50 years of experience in sterilization. Pharma&Hospital use.
1. Objetivos

2. La Esterilización 3. Métodos físicos 4. Calor húmedo – Autoclave Chamberland 5. Tyndalización 6. Métodos químicos 7. Radiación 8. Bibliografía
OBJETIVOS DE LA ESTERILIZACIÓN:
No se puede hablar de esterilización sin considerar el concepto de microorganismo. Un microorganismo es un agente microscópico vivo e imperceptible a los sentidos que generalmente está agrupado en colonias, aunque bien puede estar como una unidad formadora de colonias (U.F.C.), la que se desarrolla en un medio apropiado para formar colonias perceptibles. Los microorganismos pueden ser patógenos (productores de ciertasenfermedades) o banales (los habitualmente hallados en los alimentos, el aire, el polvillo ambiental, que no perjudican al hombre.
El hecho de que existan distintos tipos de gérmenes en el medio ambiente, crea grandes dificultades en los estudios bacteriológicos, cuando es necesarioobtener las especies microbianas en estado de pureza, ya que tanto el instrumental como los medios de cultivo son invadidos con suma facilidad por los microbios del medio ambiente.
Con el fin de subsanar éstos inconvenientes se practica la esterilización, procedimiento que consiste en destruir todos los gérmenes vivos que existan sobre los objetos o sustancias que se desean libre de ellos (asépticos).
Los Microorganismos pueden clasificarse en criorresistentes, que son los resistentes al frío y termorresistentes o resistentes a las altas temperaturas, aunque la clasificación más común es por la temperatura a la que se reproducen. Así se los puede clasificar en Criófilos (-5 a 14 °C); Mesófilos (25 a 47 °C) y Termófilos (50 hasta 113 °C). Por ejemplo, muchos hongos se destruyen con la temperatura, pero sus esporas aún son viables y cuando encuentran un medio apropiado, rico en nutrientes y humedad, se reproducen. Por tal motivo la tecnología para su destrucción debe considerar éstasvariables.
LA ESTERILIZACIÓN

Esta operación comprende todos los procedimientos físicos, mecánicos y químicos, que se emplean para destruir, inactivar o retener gérmenes engeneral y patógenos en particular. A través de esta, los materiales de laboratorio para determinados diagnósticos y los elementos quirúrgicos y la pieldel enfermo alcanzan un estado de desinfección que evita la contaminación operatoria.
CAPÍTULO 2
2. MÉTODOS FÍSICOS:
CalorLa utilización de este método y su eficacia depende de dos factores: el tiempo de exposición y la temperatura.Todos los microorganismos son susceptibles, en distinto grado, a la acción del calor. El calor provoca desnaturalización de proteínas, fusión y desorganización de las membranas y/o procesos oxidantes irreversibles en los microorganismos.
2.1 Fuego Directo: Este procedimiento consiste en exponer a la llama de un mechero de Bunsen el objeto que se desea esterilizar. Cuando éste es de metal se deja permanecer en el área de reducción de la llama hasta que se ponga al rojo (asas de cultivo; algunas agujas, etc) . Si es de vidrio se deja untiempo prudencial, procurando que la llama llegue a todos lados. Antes de utilizar el objeto esterilizado es necesario dejarlo enfriar en un sitio aséptico. Este procedimiento tiene limitaciones debido a que deteriora los objetos y si son de gran volumen, la esterilización nunca es perfecta.
2.2 Calor Seco: El calor seco produce desecación de la célula, esto es tóxico por niveles elevados de electrolitos y fusión de membranas, residuos que quedan adheridos al objeto estéril. Estos efectos se deben a la transferencia de calor desde los materiales a los microorganismos que están en contacto con éstos.
Aún así se sigue utilizando el calor seco en todos los laboratorios para la esterilización de placas de petri y pipeteros (recipientes metálicos para alojarpipetas para la siembra de sustancias líquidas).
La acción destructiva del calor sobre proteínas y lípidos componentes o nutrientes de los microorganismos, requiere mayor temperatura cuando el material está seco o la actividad de agua del medio es baja.
2.3 Estufas: Para esterilizar por intermedio del aire caliente es necesario colocar los objetos
en aparatos especiales llamados ESTUFAS. Y llevar el aire interior a una temperatura entre 150 y 190 °C. Uno de los primeros aparatos

utilizados para este fin fué el horno de Pasteur, que luego se sustituyó por estufas de aire caliente. Estas constan de una doble cámara, el aire caliente generado por unaresistencia eléctrica circula por la cavidad principal y por el espacio entre ambas cámaras, a temperaturas vatriables, siendo la más aconsejadas 170º C para el instrumental metálico y a 140º C para el contenido de los tambores. Se mantiene una temperatura estable mediante termostatos de metal denominados de par bimetálico, consistente en dos metales de distinto coeficiente de dilatación. Cuando uno se dilata, el otro no lo hace y se arquea. Uno de los extremos de éste dispositivo se halla en contacto con un interruptor que corta la alimentación de la resistencia calefactora.
UN AVANCE EN EL CONTROL DE TEMPERATURA: En la actualidad la mayoría de las estufas de esterilización o de cultivo se termorregulan por medio de un termostato hidráulico que consiste en una ampolla metálica con gas en su interior, hermética, unida por medio de un capilar de metal a un tambor que varía su volumen cuando aumenta la temperatura. Este tambor está en contacto con una llave interruptora, de manera que si el gasinterior del tambor se dilata por el calor, la llave a la que está unido interrumpe el fluido eléctrico a la resistencia, manteniendo así la temperatura de la cámara.
MODERNIZACIÓN EN EL DISPOSITIVO DE CONTROL DE TEMPERATURA: Se ha logrado controlar la temperatura mediante un circuito electrónico que utiliza el microprocesador 555, utilizando como sensor una termorresistencia. Esta baja la resistencia a la corriente al aumentar la temperatura y la señal es enviada al procesador, el que corta un relé que alimenta la corriente de la resistencia de calefacción. Tanto éste como otros dispositivos electrónicos ofrecen extrema sensibilidad de control, ya apto mas para estufas de cultivo que para esterilización.
Ventajas del calor seco:
No es corrosivo para metales e instrumentos. Permite la esterilización de sustancias en polvo y no acuosas, y de
sustancias viscosas no volátiles.
Desventajas:
*Requiere mayor tiempo de esterilización, respecto al calor húmedo, debido a la baja penetración del calor.

CAPÍTULO 3
Calor Húmedo:El calor húmedo produce desnaturalización y coagulación de proteínas. Estos efectos se deben principalmente a dos razones:*El agua es una especie química muy reactiva y muchas estructuras biológicas son producidas por reacciones que eliminan agua. *El vapor de agua posee un coeficiente de transferencia de calor mucho más elevado que el aire.
Antecedentes: El primer antecedente fue la marmita de Papin en 1681, semejante a una olla a presión que permitía mantener el agua por encima de los 100° C.
En 1830 William Henry, médico de Manchester; trataba ropa y otros utensilios provenientes de personas infectadas exponiéndolos en una vasija a vapor recalentado y aire caliente obteniendo el material libre de infección.
Pasteur en 1876, Koch y Wolffhugel en 1881 dan los fundamentos de la esterilización por calor seco y calor húmedo: 30 minutos a 110° - 120° C deexposición al vapor eran equivalentes a una hora de calor seco a 130° - 150° C.
En 1884 aparece en París con el nombre de Chamberland un equipo para usar en laboratorio, el que luego se masificaría en todos los laboratorios biológicos.
AUTOCLAVESe realiza la esterilización por el vapor de agua a presión. El modelo más usado es el de Chamberland.
Esteriliza a 120º a una atmósfera de presión (estas condiciones pueden variar) y se deja el material durante 20 a 30 minutos.Equipo:Consta de una caldera de cobre, sostenida por una camisa externa metálica, que en la parte inferior recibe calor por combustión de gas o por una resistencia eléctrica.
La caldera se cierra en la parte superior por una tapa de bronce sujetada por bulones, mariposas o charnelas. Esta tapa posee tres orificios, uno para el manómetro, otro para el escape de vapor en forma de robinete (también llamado espita) y el tercero, para una válvula de seguridad que funciona por contrapeso o a resorte.
Funcionamiento y método para esterilizar adecuadamente en Autoclave:Se coloca agua en la caldera, procurando que su nivel no alcance a

los objetos que se disponen sobre una rejilla o canasta de metal. Se cierra asegurando la tapa, ajustando los bulones y se da calor, dejando abierta la válvula de escape hasta que todo el aire se desaloje y comience la salida de vapor en forma de chorro continuo y abundante.
Se cierra la espita de vapor y se espera hasta que llegue a la temperatura adecuada. A partir de allí se cuenta el tiempo de esterilización, luego del cual se debe esperar al descenso de la temperatura para abrir la espita de purga y la tapa del autoclave nuevamente.
Atmósferas Grados Centígrados
0 100
1/2 112
1 120
1 1/2 128
2 135
Este proceso de esterilización es el que mejor resultados dá en microbiología. El vapor de agua a fuerte presión actúa a mayores temperaturas:
Tiempos de esterilización en autoclave:
Del tiempo, temperatura y presión usados en la esterilización depende el éxito alcanzado. Generalmente los datos presión y temperatura son fijados, y el único factor que se varía es el tiempo. Los materiales necesitan diferentes tiempos de esterilización dependiendo de su textura, porosidad, y otras características propias de cada material. Algunos materiales como el hule, necesitan poco tiempo, mientras otros como el metal quirúrgico necesitan más. Los siguientes datos han sido tomados para una temperatura de esterilización de 250ºF (121ºC) a 15-20 PSI.
• Guantes de Caucho (Hule) 15 minutos
• Sondas (base tejida) 15 minutos
• Sondas (látex) 15 minutos

• Frascos de Vidrio, Cristalería en General 20 minutos
• Agua en frascos 20 minutos
• Jeringas de Vidrio 20 minutos
• Bandeja 30 minutos
• Equipo de transfusión 30 minutos
• Paquetes de maternidad 30 minutos
• Ropa 30 minutos
• Torundas 30 minutos
• Paquete quirúrgico 45 minutos
• Instrumental de acero inoxidable 45 minutos
*Cuando se esteriliza se deben hacer paquetes bien cerrados y bien ordenados, para que haya
buena penetración de vapor en el material.
No incluir dentro del mismo paquete material con diferentes tiempos de esterilización. Ej. : Lencería y Vidrio.
El método utilizado para envolver los paquetes deberá garantizar el mantenimiento de las condiciones de esterilidad de los materiales durante sualmacenamiento.
Como Cargar el Autoclave
a) Se deben acomodar los bultos o paquetes de tal forma que haya una libre circulación de vapor entre ellos (no tratar de llenar el autoclave hasta sobrecargarlo).
b) Colocar de lado las botellas, frascos y cualquier clase de recipiente no poroso de material seco. Esto permite un pronto desplazamiento del aire y un rápido contacto del vapor con las superficies de las vasijas y su contenido. También facilita el secado.
c) Esterilizar los líquidos separándolos de otros materiales.
d) Cuando se esterilizan líquidos, debe hacerse con los recipientes destapados.
e) La cristalería deberá esterilizarse colocando los recipientes boca abajo u horizontales (nunca con la boca hacia arriba).
CAPÍTULO 4

Tyndalización:Esterilización por acción discontinua del vapor de agua, se basa en el principio de Tyndall Las bacterias que resisten una sesión de calefacción, hecha en determinadas condiciones, pueden ser destruidas cuando la misma operación se repite con intervalos separados y en varias sesiones.Se efectúa por medio del autoclave de Chamberland, dejando abierta la válvula de escape, o sea funcionando a la presión normal. Puede también realizarse a temperaturas más bajas, 56º u 80º para evitar la descomposición de las sustancias a esterilizar, por las temperaturas elevadas.
Ventajas del calor húmedo:
Rápido calentamiento y penetración Destrucción de bacterias y esporas en corto tiempo No deja residuos tóxicos Hay un bajo deterioro del material expuesto Económico
Desventajas:
No permite esterilizar soluciones que formen emulsiones con el agua
Es corrosivo sobre ciertos instrumentos metálicos.
Ebullición: Durante mucho tiempo se "hirvieron" los utensilios y materiales quirúrgicos o jeringas hipodérmicas para esterilizarlas. El agua a 100 °C no garantiza una adecuada esterilización, no obstante posee la propiedad de desprender las colonias o los microorganismos y destruir aquellos que son susceptibles a ésta temperatura.
Un claro ejemplo de ello fue el sistema utilizado hasta hace pocos años para esterilizar jeringas de vidrio y agujas hipodérmicas de níquel con embocadura de bronce ó en el mejor de los casos, platino, hirviéndolos en agua.
FILTRACIÓN: Este procedimiento es aplicable a la esterilización de líquidos y gases, especialmente los primeros. Cuando el líquido a filtrar no puede resistir, sin descomponerse , la acción del calor, se aplica la técnica de filtración, la que puede efectuarse mediante presión o aspiración.
Se basa en el pasaje de líquidos a través de sustancias porosas que detienen a los microbios. Los antiguos filtros se fabricaban en forma de bujías que son cilindros huecos abiertos por una extremidad y cerrados por otra, de paredes de espesor variable.

La filtración se reconoció como técnica de esterilización a partir de las observaciones de Koch en 1893, con la epidemia de cólera y la presencia del vibrión en el agua. Esta observación fue ilustrada en la epidemia Hamburgo-Altona en 1892. El agua del río Elba, que contenía Vibrio comma pasaba a las cañerías de agua de Hamburgo. Solo aparecieron unos pocos casos de cólera en el suburbio de Altona, donde el agua del Elba era filtrada por arenas (nótese el plural, refiriéndose tal vez a varios grados de arena), antes de su distribución.
Los filtros de porcelana se llaman "de Chamberland" y los de tierras infusorias calcinadas se denominan "Berkefield"
En la actualidad se usan membranas filtrantes con poros de un tamaño determinado. El tamaño del poro dependerá del uso al que se va a someter lamuestra. Los filtros que se utilizan no retienen virus ni micoplasmas, estos últimos están en el límite de separación según el diámetro de poro que se utilice. La filtración se utiliza para emulsiones oleosas o soluciones termolábiles. Su usa para esterilizar aceites, algunos tipos de pomadas, soluciones oftálmicas, soluciones intravenosas, drogas diagnósticas, radiofármacos, medios para cultivos celulares, y soluciones de antibióticos y vitaminas.
Existen tres tipos básicos de filtros:a- Filtros profundos o Filtros de profundidad:Consisten de un material fibroso o granular prensado, plegado, activado, o pegado dentro de los canales de flujo. En este tipo de filtros la retención de las partículas se produce por una combinación de absorción y de retención mecánica en la matriz.
b- Membranas filtrantes:Tienen una estructura continua, y la retención se debe principalmente al tamaño de la partícula. Partículas más pequeñas al tamaño del poro quedan retenidas en la matriza del filtro debido a efectos electrostáticos.
La firma y 14 cm de diámetro, con un soporte de papel siliconado para suMillipore ha desarrollado membranas de 0,45 protección debido a la fragilidad de la misma, la ue debe ser monada en un soporte estéril y que permita el ingreso del líquido a esterilizar a presión.
c- Filtros de huella de nucleación (Nucleoporo):Son películas muy delgadas de policarbonato que son perforadas por un tratamiento conjunto con radiación y sustancias químicas. Son filtros con orificios muy regulares que atraviesan

la membrana verticalmente. Funcionan como tamices, evitando el paso de toda partícula con un tamaño mayor al del poro.
CAPÍTULO 5
MÉTODOS QUÍMICOS:
Estos métodos provocan la perdida de viabilidad de los microorganismos.
En comparación con los procedimientos físicos, éstos métodos tienen una importancia secundaria. Los antisépticos son considerados venenos protoplasmáticos que, al actuar sobre los gérmenes, los destruyen. Algunos de ellos ejercen su acción nociva sobre todas las células, por lo cual se les considera venenos generales, por el contrario otros actúan sobre algunas especies bacterianas, mostrándose como venenos específicos. Este método es óptimo para la antisepsia de las manos del operador, de locales, de mesas de trabajo, de jaulas de animales, y para destruir gérmenes que puedan caer enlugares de trabajo.
AGENTES QUÍMICOS
La Iodopovidona (pervinox), el Cloruro de Benzalconio (sal de amonio cuaternario o Cloruro de Zefirano) son ejemplos de antisépticos útiles para desinfectar manos y superficies. Cuando la superficie es resistente, el mejor agente biocida es el Hipoclorito de Sodio (agua lavandina).
ESTUFAS DE ESTERILIZACION POR OXIDO DE ETILENODestruye todos los organismos y microorganismos conocidos, incluso esporas y virus. Esteriliza sin deterioro artículos de goma, plástico, metal,madera, lana, piel, papel, productos farmacéuticos.Esterilización con embalajes: a este gas son permeables sustancias como polietileno, nylon, celofán, etc.En 1928, autores americanos: Bac, Cotton y Ellington; Schrader y Bossert y Autores alemanes: Gassner y Hase, descubrieron las propiedades del óxido de etileno. En 1933 fueron certificadas las propiedades del óxido de etileno en un laboratorio de La Sorbona y en 1939 se estudió en un laboratorio deinvestigación del Ejercito de U.S.A.El óxido de etileno era bactericida, esporicida, con gran poder de penetración, efectivo a bajas temperaturas y penetra sustancias porosas; para evitar su poder explosivo y su alto potencial inflamable se mezcló con CO2 en una proporción de 7,15 veces el volumen de óxido de etileno. Trabajo de Phillips y Kaye.El tiempo de esterilización que requiere el material depende de

múltiples variables, el vacío que se produce, la humedad, la concentración del gas expresado en gs./l y la temperatura, es decir que reduciendo la temperatura aumenta el tiempo de exposición requerido. El gas se adquiere en botellas metálicas o cartuchos que se vaporizan, cambian de líquido a gas a 10º C. Todos los artículos deberán airearse por 6 hs. después de una esterilización.El Oxido de etileno es un agente alquilante que se une a compuestos con hidrógenos lábiles como los que tienen grupos carboxilos, amino, sulfhidrilos, hidroxilos, etc.Es utilizado en la esterilización gaseosa, generalmente en la industria farmacéutica. Destruye todos los microorganismos incluso virus. Sirve para esterilizar material termosensibles como el descartable (goma, plastico, papel, etc.), equipos electrónicos, bombas cardiorrespiratorias, metal, etc. Es muy peligroso por ser altamente inflamable y explosivo, y además cancerigeno.
Con aldehídosSon agentes alquilantes que actúan sobre las proteínas, provocando una modificación irreversible en enzimas e inhiben la actividad enzimática. Estos compuestos destruyen las esporas.
Glutaraldehído:Consiste en preparar una solución alcalina al 2% y sumergir el material a esterilizar de 20 a 30 minutos, y luego un enjuague de 10 minutos.Este método tiene la ventaja de ser rápido y ser el único esterilizante efectivo frío. Puede esterilizar plástico, goma, vidrio, metal, etc.
Antisépticos
Alcoholes
Iodo
Agentes catiónicos, aniónicos y anfóteros
Organo Mercuriales
Colorantes
Desinfectantes y/o Esterilizantes Cloro y Compuestos clorados
Aldehídos

Oxido de Etileno
Compuestos Fenólicos
Acidos y Alcalis
Formaldehído:Se utilizan las pastillas de paraformaldehido, las cuales pueden disponerse en el fondo de una caja envueltas en gasa o algodón, que después pueden ser expuesta al calor para un rápida esterilización (acción del gas formaldehído). También pueden ser usadas en Estufas de Formol, llamadas también de formalina, que son cajas de doble fondo, en cuya base se colocan las pastillas y se calienta hasta los 60° C y pueden esterilizar materiales de látex, goma,plásticos, etc.Las pastillas de formalina a temperatura ambiente esterilizan en 36 hs.
CAPÍTULO 6
RADIACIÓN:Su acción depende de:
El tipo de radiación El tiempo de exposición La dosis
Radiaciones Ionizantes:Producen iones y radicales libres que alteran las bases de los ácidos nucleicos, estructuras proteicas y lipídicas, y componentes esenciales para la viabilidad de los microorganismos.Tienen gran penetrabilidad y se las utiliza para esterilizar materiales termolábiles (termosensibles) como jeringas
descartables, sondas, etc. Se utilizan a escala industrial por sus costos.
Rayos Ultravioleta:Afectan a las moléculas de DNA de los microorganismos. Son escasamente penetrantes y se utilizan para superficies, se utilizan para la esterilización en quirófanos.
Rayos Gamma:Su empleo esta basado en los conocimientos sobre la energia atomica. Este tipo de esterilización se aplica a productos o materiales termolábiles y de gran importancia en

el campo industrial. Puede esterilizar antibióticos, vacunas, alimentos, etc.
Control de calidad: La correcta esterilización se puede controlar mediante dos métodos, siendo el segundo el más seguro.Indicadores: Cintas comerciales que se colocan en el paquete o caja a esterilizar, que viran de color, cuando se alcanzan las temperaturas adecuadas para la esterilización.
Se describe la composición de los llamados "testigos de esterilización" preparadas por sustancias químicas.
1- Mezcla de Demande:
Safranina............... 0,01 g.
Benzonaftol........... 100,00 g.
Ésta mezcla se colorea de rojo cuando sufre una temperatura de 110 °C.
2- Mezcla de Gérard:
Fucsina................ 1 g.
Benzonaftol...........250 g.
Esta mezcla toma un color rojo rubí a 110 °C.
3. Mezcla de Gérard
4. Verde Brillante......... 1 g.
Acetanilida............100 g.
Esta mezcla es azul a la temperatura ordinaria, a 115 °C toma un color verde oscuro)
5. Mezcla de Gérard
Metil Violeta...........1 g.
Hidrato de Terpina....100 g.
Mezcla violeta pálido que a 117 °C se vuelve violeta oscuro.
Las mezclas se colocan en ampollas y se cierran a la lámpara, colocándose junto con el material a esterilizar.
Pruebas de cultivo:
También pueden colocarse gérmenes vivos, especialmente esporulados y los que presentan mayor resistencia como el bacilus subtilis o el b. Mesentericus de la papa (también responsable de la filamentación en el pan), esterilizándose conjuntamente con el

material para luego sembrar una suspensión de los gérmenes para observarse en agar nutritivo a las 24 Hs. Si existe o nó desarrollo de colonias.
Bibliografía:
1-Carlos M. Barzizza – Microbiología – Tomo 1 y 2– Librería Hachette, Bs. As, 1960.
2-Microbiología de ZINSSER. Revisada por Smith y Martín. UTHEA, 1970.
3-Catálogo Cole – Parmer 2002.
4-Catálogo Sigma, 2002.
5-Téchnique de Sterilisation. (texto en Francés) Ern. Gérard, Paris, Vigot fréres, 1950.
6- A manual of Bacteriology – H. Williams- Blakiston’s son & Co, 1919.-
7- Catálogo Cat-Lab. Editorial Elefantre, 2003-2005.
8- Deutsche Gesellchaft fur thechnische. Proyecto de mantenimiento hospitalario. S. Salvador, Marzo de 1997.-
9- Material publicado en internet.
9-Notas, experiencias y material personales.
Ricardo Botta
Técnico en Electromedicina – Químico.
2004.
ricardobotta[arroba]uolsinectis.com.ar
ricardobotta[arroba]hotmail.com