TRASLADO ASISTENCIAL · de la luz de los bronquiolos y la espiración es prolongada como en los...
Transcript of TRASLADO ASISTENCIAL · de la luz de los bronquiolos y la espiración es prolongada como en los...

CONTROL DE SIGNOS VITALES
OBJETIVO
CONTROL DE SIGNOS VITALES
TRASLADO ASISTENCIAL

CONTROL DE SIGNOS VITALES
Revisar los conceptos, las indicaciones y las técnicas utilizadas para el control y seguimiento de las constantes vitales del paciente durante el traslado asistencial. INTRODUCCIÓN El control y seguimiento de las constantes vitales es parte fundamental en la valoración y recolección de los datos clínicos del paciente en la primera fase del proceso de Enfermería. La interpretación adecuada y oportuna ayuda al personal de enfermería a definir el diagnóstico de enfermería y a planear las actividades orientadas a recuperar y mejorar el estado de salud del paciente. En esta guía se estandariza el monitoreo no invasor, dando especial importancia a las técnicas de medición mediante el examen físico y el uso de equipos básicos; aunque existen diferentes tipos de monitores que muestran el valor digital y la representación gráfica de las ondas. Los principales parámetros vitales el pulso arterial, la respiración, la presión arterial y la temperatura corporal periférica. INDICACIONES 1. El examen físico comienza con la exploración de los signos vitales. 2. La toma se realiza al hacer contacto con el paciente, durante el traslado y al finalizar el servicio con el fin de registrar datos basales de su estado de salud. 3. Cuando el paciente presenta cambios en su condición funcional. 5. Antes y después de un procedimiento diagnóstico o tratamiento. 6. Antes y después de la administración de medicamentos que puedan afectar el sistema
respiratorio o cardiovascular.

CONTROL DE SIGNOS VITALES
FRECUENCIA CARDIACA
Definición
Es la onda pulsátil de la sangre, originada en la contracción del ventrículo izquierdo del
corazón y que resulta en la expansión y contracción regular del calibre de las arterias.
La onda pulsátil representa el rendimiento del latido cardiaco, que es la cantidad de
sangre que entra en las arterias con cada contracción ventricular y la adaptación de las
arterias, o sea, su capacidad de contraerse y dilatarse. Proporciona información sobre el
funcionamiento de la válvula aórtica.
El pulso periférico se palpa fácilmente en pies, manos, cara y cuello. Así mismo se puede
palpar en cualquier zona donde una arteria superficial se comprima contra una superficie
ósea.
Procedimiento
El pulso se valora mediante la palpación utilizando la porción distal de los dedos índice y
corazón.
En el caso de los pulsos pedio y tibial posterior, se utiliza la mano derecha para palpar los
pulsos en el pie izquierdo y viceversa. El pulso cardiaco apical y los tonos cardiacos se
valoran mediante la auscultación con fonendoscopio.
Se recomienda palpar cada pulso en forma individual y evaluar la frecuencia, el ritmo, la
amplitud y el contorno, y en forma simultánea para detectar cambios en la sincronización
y la amplitud. Comparar los pulsos de las extremidades del mismo lado y del contralateral
con el fin de detectar variaciones.
Los pulsos asimétricos sugieren oclusión arterial. El paciente debe adoptar una postura
cómoda y relajada.
El personal de enfermería debe verificar si el paciente ha recibido medicamentos que
afectan la frecuencia cardiaca. Si ha realizado alguna actividad física es importante
esperar entre 10 y 15 minutos antes de controlar el pulso.
Existen nueve puntos anatómicos para la palpación del pulso.
Pulso temporal: la arteria temporal se palpa sobre el hueso temporal en la región externa
de la frente, en el trayecto que va desde la ceja hasta el cuero cabelludo.

CONTROL DE SIGNOS VITALES
Pulso carotídeo: se encuentra en la parte lateral del cuello entre la tráquea y el músculo
esternocleidomastoideo. La presión excesiva produce disminución de la frecuencia
cardiaca e hipotensión. La palpación simultánea en ambos lados disminuye el flujo
sanguíneo cerebral o, aun, puede inducir paro cardiaco.
Pulso braquial: se palpa en la cara interna del músculo bíceps o en la zona media del
espacio ante cubital.
Pulso radial: se palpa realizando presión suave sobre la arteria radial en la zona media
de la cara interna de la muñeca. Es el sitio más usado.
Pulso femoral: se palpa la arteria femoral localizada debajo del ligamento inguinal.
Pulso poplíteo: se palpa realizando presión fuerte sobre la arteria poplítea, por detrás de
la rodilla, en la fosa poplítea.
Pulso tibial posterior: se palpa la arteria tibial localizada por detrás del maléolo interno.
Pulso pedio: se palpa la arteria dorsal del pie sobre los huesos de la parte alta del dorso
del pie.
Las características del pulso son:
Frecuencia: Es el número de pulsaciones en un minuto. Cuente el número de pulsaciones
en un minuto; este es el tiempo mínimo necesario para evaluar las demás características.
Los siguientes factores inciden en las variaciones de la frecuencia cardiaca:

CONTROL DE SIGNOS VITALES
Edad: el pulso sufre variaciones desde el momento del nacimiento hasta la madurez y la
senectud.
Sexo: después de la pubertad el pulso es más lento en el hombre que en la mujer. Ejercicio físico: la velocidad del pulso aumenta con la actividad física. En los atletas en reposo la frecuencia aparece disminuida (bradicardia) debido al gran tamaño y fuerza del corazón. Los atletas mantienen normalmente un estado de bradicardia. Fiebre: aumenta el pulso por la vasodilatación periférica secundaria al ascenso de la temperatura. Medicamentos: los medicamentos pueden afectar el pulso, algunos lo aumentan y otros lo disminuyen. Hemorragias: la pérdida de sangre mayor de 500 mL aumenta el pulso. La taquicardia es signo de anemia aguda. Estado emocional: las emociones como el miedo, la ansiedad y el dolor pueden estimular el sistema simpático aumentando la actividad cardiaca. 2. Ritmo: son pulsaciones que suceden rítmicamente. Se hallan separadas por intervalos de tiempo idénticos. Cuando el pulso pierde su ritmo se dice que es irregular o arrítmico y se asocia con fibrilación auricular. El pulso regular con pausa o latidos adicionales reflejan contracciones ventriculares o auriculares prematuras. 3. Volumen o amplitud: es la calidad o fuerza en cada latido. La amplitud normal ocurre cuando el pulso es fácilmente palpable, no desaparece de manera intermitente y todos los pulsos son simétricos, con elevaciones plenas, fuertes y rápidas. El pulso disminuido, débil, filiforme o hipoquinésico se asocia con disfunción ventricular izquierda, hipovolemia o estenosis aórtica. Por el contrario, el pulso fuerte, rápido o hiperquinésico (pulso saltón) refleja la eyección rápida del ventrículo izquierdo, como en el caso de la regurgitación aórtica crónica. La disminución de la amplitud del pulso, a veces tan marcada que el pulso desaparece, se denomina pulso paradójico (derrame pericárdico). Un pulso irregular, en el que a cada pulsación fuerte le sigue una débil se conoce como pulso alternante. Este tipo de pulso se encuentra en casos de degeneración acentuada de la fibra miocárdica. 4. Elasticidad: es la capacidad de expansión o de deformación de la pared arterial bajo la onda pulsátil. Una arteria normal, por lo general, es lisa, suave y recta. La elasticidad refleja el estado de los vasos sanguíneos.

CONTROL DE SIGNOS VITALES
5. Llenado capilar: nos permite apreciar el estado de la microcirculación distal y de allí inferir el de otras regiones no accesibles del organismo. Para tal efecto se utiliza el lecho ungueal en el cual se aprecia el color rosado normal que se trasluce a través de las uñas de manos y pies. Presione el borde distal de la uña y observe la palidez que se produce al impedir la microcirculación. Retire la presión y note el llenado capilar inmediato. Alteraciones del pulso Taquicardia sinusal: frecuencia cardiaca que no sobrepasa los 160 latidos por minuto. Se debe al estímulo del automatismo sinusal por la excitación del simpático; se observa en estados febriles, hipertiroidismo, falla cardiaca y shock. Taquicardia paroxística: se inicia en forma súbita y la frecuencia está por encima de 160 latidos/min. Se manifiesta con dolor precordial, angustia y palpitaciones. Bradicardia sinusal: las pulsaciones oscilan entre 40 y 60 latidos/minuto. Se observa en pacientes con hipertensión endocraneana, impregnación digitálica e ictericia obstructiva. Se presenta frecuentemente en atletas. Bradicardia por bloqueo aurículoventricular completo: se presenta con pulsaciones entre 30 y 35 latidos/minuto. Es producida por fenómenos asociados con la contracción de las aurículas y ventrículos y se manifiesta por estado sincopal, acompañado a veces de convulsiones.
FRECUENCIA RESPIRATORIA
Definición
La respiración o ventilación es el proceso mecánico de la movilización de aire entre el
interior y el exterior de los pulmones para introducir oxígeno al alvéolo y expeler anhídrido
carbónico. Se afecta por las propiedades anatómicas de la pared torácica, la cavidad
torácica, las vías aéreas superiores e inferiores.
El ciclo respiratorio comprende una fase de inspiración y otra de espiración.
La inspiración es la fase activa. Se inicia con la contracción del diafragma y los músculos
intercostales.
La espiración es la fase pasiva y depende de la elasticidad pulmonar.
En condiciones patológicas intervienen los músculos escalenos y esternocleidomastoideo,
accesorios de la inspiración, y los abdominales, accesorios de la espiración.
Factores como el ejercicio, por aumento del metabolismo, el estrés, la temperatura
ambiente elevada, el ascenso a grandes alturas debido a la disminución de la presión
parcial (tensión) de oxígeno en el aire ambiente; así como los medicamentos que
producen depresión respiratoria (narcóticos, anestesia), los procedimientos quirúrgicos, la
edad, ansiedad, los accesos de tos, la risa y la ira, influyen en la respiración.

CONTROL DE SIGNOS VITALES
Procedimiento
1. Siente al paciente y observe la simetría del hemitórax derecho e izquierdo y el uso de
los músculos accesorios en situaciones patológicas.
2. Observe la respiración del paciente en reposo sin decirle que ‘’respire tranquilamente”.
3. Cuente el número de respiraciones en un minuto y verifique que la frecuencia
respiratoria en reposo varía entre 12 a 20 respiraciones por minuto en el adulto.
4. Ponga las palmas de sus manos en ambos hemitórax del paciente, examine la
expansión torácica inspiratoria y aprecie la sensación de vibración.
Alteraciones de la respiración
Bradipnea: es la lentitud en el ritmo respiratorio con una frecuencia menor de 12
respiraciones por minuto. Se encuentra en pacientes con alteración neurológica o
electrolítica, infección respiratoria o pleuritis.
Taquipnea: respiración superficial y rápida, se observa en pacientes con frecuencia
respiratoria persistente mayor a 20 respiraciones por minuto. Generalmente, acompaña el
dolor por fractura costal o pleuritis.
Hiperpnea o hiperventilación: respiración profunda y rápida, mayor de 20
respiraciones/minuto.

CONTROL DE SIGNOS VITALES
Es producida por ansiedad, ejercicio, alteraciones metabólicas o del sistema nervioso
central.
Apnea: es la ausencia de movimientos respiratorios.
Disnea: sensación subjetiva del paciente de dificultad o esfuerzo para respirar. Puede ser
inspiratoria o espiratoria. La disnea inspiratoria se presenta por obstrucción parcial de la
vía aérea superior y se acompaña de tiraje. La disnea espiratoria se asocia con estrechez
de la luz de los bronquiolos y la espiración es prolongada como en los pacientes con
asma bronquial y enfisema pulmonar.
Tirajes: indican obstrucción en la inspiración; los músculos accesorios de la inspiración
traccionan hacia arriba y atrás, aumentando el diámetro de la cavidad torácica.
Ortopnea: es la incapacidad de respirar cómodamente en posición de decúbito.
Respiración de Kussmaul: respiración rápida (frecuencia mayor de 20 por minuto),
profunda, suspirante y sin pausas. Se presenta en pacientes con insuficiencia renal y
acidosis metabólica.
Respiración de Cheyne-Stokes: es el aumento de la respiración que se combina con
intervalos de apnea. En niños este patrón es normal. En adultos, se presenta en lesión
bilateral de los hemisferios cerebrales, ganglios basales, bulbo, protuberancias y cerebelo.
Respiración de Biot: se caracteriza por extremada irregularidad en la frecuencia, el ritmo y la profundidad de las respiraciones, se presentan periodos de apnea. Se observa en meningitis y lesiones de la protuberancia y el bulbo. PRESIÓN ARTERIAL (PA) Definición Es la fuerza ejercida por la sangre sobre las paredes arteriales la cual cambia durante el ciclo cardiaco. La PA está determinada por el gasto cardiaco y la resistencia vascular periférica; por ello la presión arterial refleja tanto el volumen de eyección de la sangre como la elasticidad de las paredes arteriales. Debido a que la sangre se mueve en forma de ondas, existen dos tipos de medidas de presión: La presión sistólica o máxima: se presenta en el momento de la sístole o sea cuando el ventrículo izquierdo eyecta la sangre hacia la aorta.

CONTROL DE SIGNOS VITALES
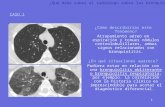
La presión diastólica o mínima: representa la presión que genera la sangre en el árbol arterial después de que este ha vaciado su contenido en los pequeños vasos en la diástole. En la actualidad la medición de la presión arterial (PA) es probablemente el procedimiento más común en toda práctica clínica, por ende la veracidad de sus valores es indispensable para la toma de decisiones. La más usada es la medición indirecta y la importancia de señalar posibles diferencias entre las mediciones estandarizadas y no estandarizadas es que el control diario de la presión arterial de los pacientes hospitalizados consigue disminuir los errores en diagnósticos, tratamientos y en riesgo cardiovascular. Los valores de la presión arterial en el adulto se resumen en la tabla. Clasificación De La Presión Arterial En Adultos
La presión arterial media (PAM): se expresa como la presión promedio soportada en todo
momento por la pared arterial, como si no vaciara y se calcula con la siguiente fórmula:
PAM: Presión Diastólica – Presión Sistólica + Presión Diastólica
3
El valor normal de la PAM es: 70 a 105 mm Hg. La edad, la raza, el ejercicio y el estrés
son factores que influyen en la presión arterial.
Técnicas de medición de la presión arterial
Existen dos métodos para la medición de la presión arterial:

CONTROL DE SIGNOS VITALES
1. Método palpatorio: consiste en insuflar el manguito aumentando su presión un
poco por encima de las cifras que coinciden con la desaparición del pulso radial. Se procede a desinflarlo lentamente y el examinador utiliza el instante en que percibe el pulso como señal de lectura de la presión sistólica; una desventaja del método palpatorio es que no permite apreciar el momento de la presión diastólica.
2. Método auscultatorio: se basa en el hecho de que al auscultar la arteria humeral más allá del borde inferior del manguito, se oyen ciertos
3. sonidos a medida que este se desinfla. Estos sonidos se utilizan como indicadores de la tensión sistólica y diastólica. El primero corresponde a la presión arterial sistólica y el último a la presión arterial diastólica.
Recomendaciones para la medición de la Presión Arterial
1. Paciente sentado o en decúbito dorsal, con el brazo ligeramente flexionado a la altura del corazón y firmemente apoyado sobre una superficie plana.
2. Brazo y el antebrazo descubierto o que las prendas de vestir no ejerzan compresión.
3. El manguito o brazalete debe estar desinflado y cubrir aproximadamente 2/3 partes de la longitud del brazo, quedando bien ajustado y el borde inferior por lo menos 2 cm por encima del pliegue del codo.
4. Deje al paciente en reposo entre 10 a 15 minutos antes de la toma de la presión arterial con el fin de eliminar la influencia del ejercicio previo o cualquier estado de ansiedad o estrés.
5. Tome la presión arterial en ambos brazos. Diferencia marcada en la presión puede indicar aneurisma aórtico.
6. La presión arterial en miembros inferiores normalmente es más alta que en los superiores.
7. El tamaño del manguito debe escogerse de acuerdo con el diámetro del brazo, la desigualdad relativa entre el tamaño del brazo y el manguito causa error. En brazos obesos generalmente se obtienen valores elevados falsos y en brazos delgados se obtiene valores por debajo de lo normal.
8. El fonendoscopio se coloca sin hacer demasiada presión sobre el sitio donde se palpa la arteria humeral y evitando que quede por debajo del manguito para suprimir ruidos adventicios.

CONTROL DE SIGNOS VITALES
Alteraciones de la presión arterial Hipertensión arterial: es la elevación de la presión arterial capaz de producir alteraciones estructurales o funcionales en diferentes órganos. Se Clasifica en: Emergencia hipertensiva: es la elevación severa de la presión arterial > 180/120 mm Hg con evidencia de compromiso de órgano blanco (cerebro, corazón y riñón), falla cardiaca, falla renal, encefalopatía y papiledema. Urgencia hipertensiva: es la elevación severa de la presión arterial que puede estar acompañada o no de cefalea intensa, ansiedad y dificultad respiratoria. Permite una corrección gradual en un periodo de 24 a 48 horas. Hipotensión arterial: es la disminución del gasto cardiaco y se presenta en pacientes con hipovolemia, estado nutricional deficiente y algunas enfermedades neurológicas. Se manifiesta con signos y síntomas como la astenia, somnolencia, mareos y lipotimias. Hipotensión postural (ortostatismo): es la disminución de la presión sistólica menor de 15 mm Hg y caída de la presión diastólica con el cambio de posición. Se caracteriza por mareo y síncope.

CONTROL DE SIGNOS VITALES
TEMPERATURA Definición Es el equilibrio entre la producción y la pérdida de calor corporal. El centro termorregulador está situado en el hipotálamo y funciona como termostato ajustado a 37 °C. Cuando la temperatura sobrepasa el nivel normal se activan mecanismos como la vasodilatación, la hiperventilación y la sudoración que promueven la pérdida de calor. Si por el contrario, la temperatura cae por debajo del nivel normal se activan mecanismos como aumento del metabolismo y contracciones espasmódicas que producen los escalofríos.
Factores que intervienen en la regulación de la temperatura corporal
El aumento de la temperatura corporal puede deberse a elevación del punto de regulación
del termostato hipotalámico en este caso se habla de fiebre, que es la respuesta
fisiológica a diversos estímulos que incluye bacterias, virus, hongos, progesterona,
reacciones inmunitarias, drogas y procesos que suponen la destrucción de tejidos.
También a excesiva producción de calor o reducción de la pérdida de calor, ello produce
alzas térmicas que sobrepasan la capacidad del control hipotalámico y se da el nombre de
hipertermia.
Otros factores como la contracción muscular (ejercicio físico, escalofríos), las reacciones
metabólicas, la ingesta de alimentos, la acción de hormonas (tiroxinas, adrenalina,
cortisol), el ciclo menstrual y la lipólisis de grasa parda, intervienen en la regulación de la
temperatura corporal.
Edad: los niños son más susceptibles a las variaciones climáticas; en el adulto mayor la
hipotermia se da por pérdida de grasa subcutánea, una dieta inadecuada, falta de
ejercicio y disminución de los controles termorreguladores.
Estrés: la estimulación del sistema nervioso simpático aumenta el metabolismo y la
producción de calor.
El medio ambiente: las variaciones extremas de temperatura ambiental alteran los
sistemas termorreguladores de las personas.
Procedimiento
Es importante usar un instrumento adecuado, para nuestro caso utilizaremos termómetro
digital.

CONTROL DE SIGNOS VITALES
Los errores en la medición ocurren por ingesta previa de alimentos fríos o calientes,
respirar por la boca mientras se toma la temperatura, no bajar el nivel de mercurio del
termómetro previo a la colocación del termómetro y no dejar el termómetro el tiempo
suficiente (3 a 5 minutos).
Axilar: es recomendable en adultos y niños; se deja el termómetro durante cinco minutos.
El resultado es 0,5 grados centígrados menor que la temperatura oral.
Alteraciones de la temperatura
Fiebre: es la temperatura por encima del límite superior normal, se presenta con aumento
de la frecuencia cardiaca a razón de 15 pulsaciones por cada grado centígrado (aunque
en algunos casos, o se presenta bradicardia o no hay aumento consecuente lo cual se
conoce como “disociación esfigmotérmica”); escalofríos, piel pálida y fría y lechos
ungueales cianóticos, por vasoconstricción.
El aumento descontrolado de la temperatura origina lesiones orgánicas que representan
un riesgo para la salud, de ahí la importancia de un diagnóstico y tratamiento temprano.
La fiebre en el adulto mayor y en quienes sufren enfermedades cerebrales produce
desorientación y confusión, en los niños ocasiona convulsiones.
La fiebre se clasifica según: • La intensidad: Febrícula: temperatura entre 37,5°C y 38°C. Fiebre moderada: temperatura que oscila entre 38°C y 39°C. Fiebre alta: temperatura mayor de 39°C. • Según la forma de la curva térmica: Fiebre continua: la oscilación diaria inferior a un grado, sin que llegue a un nivel normal. Fiebre remitente: son las oscilaciones diarias mayores de un grado centígrado. Fiebre intermitente: temperatura que desciende hasta lo normal, para luego ascender nuevamente. Fiebre recurrente: episodios de fiebre por encima de 38,3 °C alternados con periodos de temperatura normal por días o semanas. Fiebre ondulante: es una curva integrada por periodos de fiebre continua que va descendiendo paulatinamente.

CONTROL DE SIGNOS VITALES
Hipertermia: comúnmente, la temperatura corporal no supera los 40 – 41°C, excepto cuando hay lesión del sistema nervioso central (tumores, hemorragias) y rara vez en la insolación o shock por exposición solar; este caso no se habla de fiebre sino de hipertermia. Esta condición puede ser soportada por el ser humano por máximo 4 horas. Hipotermia: es la temperatura corporal por debajo del límite inferior de lo normal, se puede presentar somnolencia e incluso estado de coma, lo cual favorece la inadecuada producción de calor y la aparición de hipotensión, disminución de la diuresis, desorientación, sensación de frío, piel pálida y fría. Valores Normales de la Temperatura

CONTROL DE SIGNOS VITALES
LECTURAS RECOMENDADAS 1. Autoevaluación. Preguntas y respuestas sobre la valoración en enfermería. Nursing. 2004; 22: 43-4. 2. Coca A, Aranda P, Bertomeu V, et al. Estrategias para un control eficaz de la hipertensión arterial en España. Documento de Consenso. Revista Clínica Española. 2006; 206: 510-514. 3. Gómez A. Trastornos de la temperatura corporal. Ámbito Farmacéutico. 2007; 26(7): 48- 52. 4. Lubillo S, Montenegro J, Miranda M, et al. Crisis hipertensiva. Actualización de Medicina. 2005; 2961-2971. 5. Lifshitz A. Fiebre y otras formas de elevación térmica. Revista de investigaciones clínicas. 2007; 59(2): 130-138. 6. Proehl JA. Examen primario y secundario. En: JA Proehl. Enfermería de urgencias, técnicas y procedimientos. Editorial Elsevier Saunders. Madrid, 2005. 7. Sediel H, Ball J, Dains J. Examen físico. Editorial Médica Celsus. Buenos Aires, 2002. 8. Stewart D, Feinstein S, Colgan R. Hypertensive urgencies and emergencies. Prim Care Clin Office Pract. 2006; 33: 613-623.