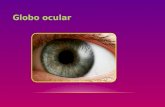
Enfermedades que afectan al globo ocular y tienen que ver con la baja vision
-
Upload
gustavo-carreno -
Category
Documents
-
view
18 -
download
2
description
Transcript of Enfermedades que afectan al globo ocular y tienen que ver con la baja vision

BAJA VISION
Es la dificultad para realizar ciertas actividades debido a la perdida de gran parte de la visión, esta no se puede corregir pero si se puede aprender a usar lo mejor de lo que queda.
Baja visión no se define como una enfermedad, sino como una limitación para realizar actividades en las que se incluye el sentido de la visión. Se puede determinar baja visión cuando una persona es incapaz o se le dificulta mucho realizar actividades a pesar de usar anteojos, lentes de contacto, estar usando medicamentos o haberse operado.
Existen varios tipos de baja visión como:
Perdida de la visión central, que es la que usamos cuando miramos algo directamente o de manera fija.
Perdida de la visión periférica, que es la visión menos detallada y es la que usamos para mirar objetos que no están dentro de la visión central.

Ceguera nocturna, que es la incapacidad para ver con poca luz, al atardecer o en la noche.NOTA: En la izquierda se puede apreciar una visión normal y en la derecha una persona con ceguera nocturna.
Visión borrosa o nublada, es la incapacidad para visualizar pequeños detalles o la incapacidad para enfocar correctamente las imágenes.
Extrema sensibilidad a la luz, también conocido como fotofobia y es la sensibilidad a exposición extrema a la luz, lo que puede causar mucho dolor y molestia.

La baja visión puede ser causada por enfermedades oculares como:
Degeneración macular relacionada con la edad (DMRE): Es una enfermedad causada por daños o deterioro de la macula que es una mancha amarilla que se encuentra en la parte posterior de la retina, es sensible a la luz, es la responsable de la visión central y es la que nos permite ver con claridad los detalles finos.
Glaucoma: Es una enfermedad que daña el nervio óptico que es el encargado de enviar señales al cerebro y estas señales son interpretadas como las imágenes que vemos. Esta enfermedad se da por la alta presión que contenida en el ojo debido a que el humor acuoso no fluye hacia afuera correctamente, quedando este líquido dentro del ojo produciendo así mas acumulación y por tanto más presión que con el tiempo daña el nervio óptico.

Retinopatía diabética: Es una enfermedad que se produce por el cambio en los vasos sanguíneos de la retina, haciendo que estos se hinchen y dejen escapar fluidos o se tapen completamente. Es la enfermedad ocular más común que afecta a los diabéticos y generalmente afecta ambos ojos. Cuando la sangre o líquido que sale de los vasos lesiona o forma tejidos fibrosos en la retina, la imagen enviada al cerebro se hace borrosa.
Retinitis pigmentaria: Es una enfermedad hereditaria que daña a la retina y su capacidad para responder a la luz. Esta enfermedad causa una perdida lenta de la visión, comenzando por los bastones, después se puede perder la visión periférica y finalmente puede producir una ceguera completa.
Para diagnosticar baja visión se debe comenzar por un examen ocular completo, además de tener clara la información del historial clínico de la persona y problemas de visión que presente o haya presentado.

La baja visión no significa que la persona no vera más, significa que debe aprovechar lo que le queda y buscar la manera de sacarle el mejor provecho posible y utilizar diferentes herramientas y técnicas.
Las ayudas visuales pueden ser de dos tipos:
Ópticas: Son ayudas técnicas, dispositivos o instrumentos que ayudan a mejorar el rendimiento visual de las personas con baja visión. Estas son:
Telescopios: Son los únicos instrumentos que ayudan a la persona a realizar tareas de lejos al agrandar la imagen de los objetos observados. Estos se deben graduar según el paciente, pero se debe tener en cuenta que al usarlos se debe tener una buena iluminación porque al usarlos se pierde un poco la luminosidad. Los telescopios mas básicos son el de Galileo y el de Kepler. Los telescopios tienen un campo visual limitado, producen un movimiento exagerado al mirar por estos, producen la sensación de tener los objetos mas cerca cuando en realidad no es así. Los telescopios se clasifican en:
Para adaptar en gafas según su posición en:A. Posición central: Este solo se utiliza para actividades estáticas y están
adaptados en las gafas de forma permanente cubriendo todo el lente, para que la persona no tenga posibilidad de mirar por fuera del telescopio.
B. Posición superior: Son pequeños telescopios colocados en la parte superior de las gafas, de modo que la persona para observar un objeto a distancia debe bajar la cabeza y subir los ojos.
Manuales:

A. Monoculares: Suelen ser utilizados por los niños, ya que son los que se adaptan a estos con mucha facilidad. Aumentan la posibilidad de hacer cosas de manera autónoma como caminar solos, ver semáforos, letreros, y pueden enfocar a distancia de 40-60 cm.
B. Binoculares: Son mas incomodos de usar y mas grandes, pero tienen la ventaja de que pueden adaptarse de manera que una parte del telescopio se utilice para ver de lejos y otro para ver de cerca con un lente de aproximación; esto se hace en muchos de los casos ya que el paciente solo presentan visión monocular.
C. De visión nocturna: Se usan en pacientes con escasa visión nocturna (hemeralopía), muchas veces con pacientes que tienen retinosis pigmentaria y para que tenga mucho éxito se debe usar con pacientes con mas de 10° de campo visual.

Microscopios: Es un lente o varios lentes convergentes (esféricos positivos altos) que permiten ver objetos a una distancia menor de 25 cm, lo que produce una imagen aumentada. Entre mayor sea el aumento menor será el campo que se ve y la distancia requerida para esto. Los microscopios tienen un campo mas amplio que el de un telescopio con el mismo aumento o del mismo poder dióptrico. Este tipo de ayuda permite a la persona tener las manos libres, haciendo que la persona se sienta mas cómoda al leer, escribir etc.Los microscopios se pueden clasificar según:
A. Su uso: Monofocales o bifocales.B. El material: Minerales u orgánicos.C. Su geometría: Esféricos o asféricos. D. Su construcción: Una lente o varias lentes.
Telemicroscopios: Permite observar objetos a distancia intermedia, este se encentra
constituido por un acoplamiento entre un anteojo que puede ser de Galileo o de Kepler de pocos aumentos y una lente convergente de potencia media a la que se le llama lente de aproximación.

Lupas: Lentes o grupo de lentes que se sujeta de la mano o por medio de un soporte y permite aumentar el tamaño de los objetos al mirar por ella. Pueden ser:
A. Lupas de mano.
B. Lupas con soporte.I. De foco fijo , con un soporte ajustado, que solo puede enfocar a la
distancia correcta. Necesita una buena acomodación para ver la imagen nítida.
II. Enfocables , Puede acercarse o alejarse del lugar que observa sin necesidad de acomodación.

No ópticas: Son comodidades que les permiten a la persona realizar las tareas de una mejor manera. Estas pueden ser:
Mejorar la posición y postura corporal. Controlar la iluminación. Mejorar el contraste. Ampliar el texto.
COLOBOMA DE IRIS
Es un orificio, fisura o hendidura presente en el iris que puede parecer como una segunda pupila, este puede aparecer en ambos ojos de igual o diferente forma. El coloboma de iris está presente desde el nacimiento y se produce porque al formase los ojos durante los 3 primeros meses de embarazo, la “fisura coroidea” que es un espacio que se forma en la parte inferior de los tallos que luego forman el ojo, cuando esta fisura no se forma durante la 7 semana de gestación aparece el coloboma.
Existen varios tipos de coloboma diferentes al de iris como:
Coloboma de parpado: Una parte del parpado inferior o superior no se desarrolla, mayormente se da en el parpado superior. Este tipo de coloboma deja la córnea destapada haciendo que se produzca resequedad excesiva por rápida evaporación de la lágrima. Con una cirugía se puede tratar de corregir para cerrar este defecto, pero si no se puede, es necesario el uso de gotas lubricantes para la resequedad.

Coloboma de lente: Una parte del lente (cristalino) no se desarrolla. Este puede afectar al proceso de acomodación, produciendo asi una mala visión por parte de la persona.
Coloboma macular: Cuando la macula no se desarrolla normalmente. Este puede causar retinitis pigmentaria, diastrofia retinal entre otras.
Coloboma del nervio optico: Cuando el nervio optico se le forma un hueco, que causa una reducción de la visión.

Coloboma corio-retinario: Una parte de la retina y la coroides no se desarrolla y son las más afectadas. Este ocasiona un defecto en el campo visual y produce perdida del campo visual superior (este defecto es siempre en la zona inferior y la visión es cruzada). Cuando la agudeza visual es mala sobre todo en los casos en que es en un solo ojo, la persona puede desarrollar estrabismo a causa de la mala visión y esta puede ser la señal para que el oftalmólogo revise y descubra este coloboma. Este tipo de coloboma no tiene cura, pero su descubrimiento obliga a realizar controles periódicamente para diagnosticar y poder tratar complicaciones que puedan llevar a estrabismo y a desprendimiento de la retina.
El coloboma es hereditario y cuando es coloboma interno se puede determinar mediante un examen completo de la visión realizado por un oftalmólogo. Pruebas como agudeza visual y otras, son útiles para evaluar el grado de visión del bebe, pero el oftalmoscopio es el utilizado por el oftalmólogo para examinar el interior del ojo del bebe.
El coloboma puede causar:
Visión borrosa. Disminución de la agudeza visual. Visión doble. Imagen fantasma.

No existe cura para el coloboma, pero algunos tienen tratamiento para ayudar a que no empeore la visión, con ayudas y equipos de baja visión.
ENFERMEDAD DE STARGARDT
Es una enfermedad genética que se desarrolla cuando ambos progenitores son portadores del gen afectado.
La enfermedad de Stargardt también conocida como distrofia macular juvenil, es una enfermedad ocular hereditaria que se caracteriza por una degeneración macular, la macula es la zona central de la retina dotada de la máxima sensibilidad que permite la visión fina de los detalles.
Su diagnóstico se lleva a cabo un examen de dilatación ocular para observar la retina. Los pacientes con la enfermedad de stargardt pueden tener pequeñas manchas amarillentas en la macula y debajo de ella, que ocasionalmente se extienden hacia afuera en forma de anillo. Estas manchas pequeñas son depósito de lipofuscina, un subproducto graso de la actividad normal de las células. La lipofuscina se acumula de manera normal en paciente con enfermedad de stargardt.
Los síntomas más comunes al comienzo de esta enfermedad, suele referirse el paciente a que las cosas desaparecen y vuelven a aparecer, que se ven puntos negros que están y no están. Esto sucede en los primeros estadios y suele ser aproximadamente cinco años antes de que exista algún dato que verifique esta enfermedad. La retinografía está limpia y el paciente refiere que no ve ni con la mayor corrección posible. Cursa en ocasiones visión borrosa, zonas ciegas en el campo visual que se llaman escotomas y dificultad para adaptarse a las penumbras (lugares con poca luz). Aquellas personas que padecen la distrofia macular de Stargardt son muy sensibles a la luz y se ven obligados a usar gafas oscuras (filtros naranjas) así como visera o gorra. Deben evitar la ingesta de vitamina A y tomar el sol durante todo el año; para ello se pondrán crema solar y evitarán estar expuestos innecesariamente al sol.
En las primeras fases la disminución de la agudeza visual es clara pero no se observa grandes alteraciones en el fondo de ojo. A medida que progresa la enfermedad, fragmentos ricos en lípidos se acumulan en la capa del epitelio pigmentario de la retina por debajo de la mácula, los cuales aparecen como manchas amarillentas. El epitelio pigmentario de la retina es una capa que se encuentra entre la retina y la coroides, que es la responsable de irrigar y nutrir a las células fotoreceptoras de la retina que son los conos y bastones. Estos fragmentos de lípidos se llaman lipofuscina. En los casos avanzado de la enfermedad, esta acumulación progresiva de lipofuscina provoca la atrofia de la mácula y del epitelio pigmentario de la retina.
También se hace una prueba llamada angiografía con fluoresceína puede ser realizada para confirmar el diagnóstico. Durante esta prueba, un tinte es inyectado en el brazo y

foto grafiado posteriormente a medida que circula atreves de los vasos sanguíneos de la retina.
En pacientes con enfermedad de stargardt, una zona oscura característica aparece en la coroides, la capa de vasos sanguíneos y tejido conectivo entre la esclerótica (la parte blanca del ojo) y la retina.
Campimetria que muestra la existencia de escotomas.
Estudios eléctricos de retina: electrorretinografía y electrooculograma, pueden dar patrones variables incluso normales.
Angiografía con fluoresceina: muestra una coroides oscura debido a depósitos de lipofuscina dentro del epitelio pigmentario de la retina e hiperfluorescencia macular debido al efecto ventana.
Secuenciación genética para determinar la mutación de la que es portador el paciente. Es muy importante y es la prueba definitiva para poder saber cuál ha sido la mutación y en qué secuencia se ha producido. Ahora no es importante pero lo será una vez que se desarrollen más ensayos clínicos con éxito. Es recomendable que todos los pacientes que tengan dudas o que su oftalmólogo les diga que esperen, que soliciten esta prueba ya que con un análisis de sangre se puede determinar en aproximadamente seis meses.
Existen una amplia variedad de hallazgos clínicos:
*Macula bermellón por el epitelio pigmentario retiniano muy pigmentado
*Lo más característico son manchas rojo-amarillentas (flecks) por acumulación de lipofucsina a nivel del epitelio pigmentario retinal (EPR) que varían en forma, tamaño y distribución.
*Signos: la fóvea puede ser normal o tener un moteado inespecífico; la atrofia geográfica puede tener una configuración en ojo de buey, la lesión fóveal avalada tiene un aspecto de “baba de caracol” o “bronce golpeado” en algunos casos rodeada de puntos blancos, amarillo.
Esta se considera una enfermedad rara, se presenta un caso por cada 10.0000 personas aproximadamente.
Es una enfermedad de transmisión hereditaria según el patrón autosómico recesivo.
Esta provocada por una mutación en el gen ABCA4, que codifica una proteína que solo se manifiesta en la retina y tiene una función transportadora a través de la membrana de las células foto receptora. Se conocen más de 558 mutaciones diferentes que pueden originar el mal.
La síntomas más comunes al comienzo de esta enfermedad, suele referirse el paciente a que las cosas desaparecen y vuelven aparecer, que se ven puntos negros que están y que no están. Esto sucede en los primeros estadios y suele ser aproximadamente cinco años antes de que exista algún dato que verifique esta enfermedad.

Los pacientes tienen baja visión y no se corrige con ningún tipo de anteojo, por lo que se debe utilizar ayudas ópticas que les permiten realizar actividades diarias.
Estado inicial 1

Estado inicial 2
Estado avanzado

Fluoresceinografía digital
Microscopía electrónica de barrido

Bibliografía: dresner K. retina and vitreus. Macular distrophies, en yanoff M. duker Js (ed). Ophthalmology 2ª ed. Mosby.
ATROFIA OPTICA
La atrofia óptica o atrofia del nervio óptico (ONA) es un impedimento visual permanente causado por daño al nervio óptico. Las funciones del nervio óptico son como las de un cable que lleva información del ojo para ser procesada por el cerebro. El nervio óptico está compuesto de más de un millón de pequeñas fibras nerviosas (axones). Cuando alguna de esas fibras nerviosas son dañadas por alguna enfermedad, el cerebro no recibe la información visual completa y la visión puede llegar a ser borrosa. Atrofia (lesión progresiva) puede ser parcial cuando solamente alguno de los axones son dañados o profunda cuando la mayoría son dañados. La habilidad del niño para ver claramente (agudeza visual) está afectada debido al daño en el nervio en la parte central de la retina, la parte que es responsable de la visión de detalles y color (macula). Estas áreas del ojo son más vulnerables a los efectos de la atrofia. La ONA es el resultado final del daño al nervio óptico y puede afectar a uno o a ambos ojos, también puede ser progresiva dependiente de la causa.
El nervio óptico o segundo par craneal es el encargado de la transmisión del estímulo visual, que, generado en la retina, ha de llegar a la corteza cerebral occipital para su procesamiento sensorial. Este nervio puede verse afectado por diferentes procesos patológicos. El más frecuente de ellos es el glaucoma, enfermedad relacionada con la presión intraocular. El resto de las patologías, que podríamos denominarnos -glaucomatosas del nervio óptico, pueden clasificarse en: vasculares, inflamatorias, tóxico nutricionales, compresivas, infiltrativas, hereditarias y traumáticas. La alteración funcional del nervio óptico se caracteriza por un déficit en la visión (pérdida de agudeza visual,alteración en la visión cromática y defectos campimétricos),un defecto pupilar aferente y, aunque en algunoscasos el aspecto oftalmoscópico del nervio óptico es normal, en otros se puede presentar un edema del nervio o una atrofia y palidez del mismo. La historia clínica es fundamental para orientarnos en esta patología, por lo que

se ha de insistir en aquellos aspectos que más nos facilitan el diagnóstico diferencial, como el patrón de la pérdida visual (aguda, subaguda, crónica o progresiva). También deberemos indagar sobre la presencia o ausencia de otros hallazgos neurológicos como dolor, proptosis o alteraciones de la motilidad ocular. En cuanto a las pruebas complementarias que valorarán la funcionalidad y el estado anatómico del nervio, se encuentran la campimetría, las pruebas que evalúan la visión cromática, las de neuroimagen, las pruebas electrofisiológicas y aquellas otras que valoran el espesor de la capa de fibras nerviosas retinianas y la papila. Realizando una correcta integración de los hallazgos de la exploración física con los datos de la historia clínica y las pruebas complementarios tendremos, en la mayoría de las ocasiones, una orientación muy aproximada sobre la entidad clínica a la que nos enfrentamos. A continuación describiremos brevemente las principales entidades clínicas que pueden afectar al nervio óptico.
El diagnóstico clínico se basa en dos pilares fundamentales. Por una parte existe una anomalía oftalmoscópica del disco óptico, caracterizada por palidez y cambios en su estructura asociados a la alteración de los vasos retinales y a la capa de fibras nerviosas, y, en segundo lugar, hay una alteración visual funcional localizada en el nervio óptico. Por lo tanto:
Frente al diagnóstico clínico sindromático se plantea el concepto de diagnóstico etiológico, que orienta sobre el pronóstico y las posibilidades terapéuticas. La apariencia oftalmoscópica del disco atrófico, por sí sola, difícilmente indicará la etiología o el mecanismo específico de lesión, aunque en algunos casos puede hacerlo cuando se encuentra una localización específica de la palidez, algún detalle sutil del borde o un aumento de la excavación. Pero, en la mayoría de los casos, exige una cuidadosa historia clínica y algunos exámenes coadyuvantes para demostrar la etiología exacta.
El nervio óptico está compuesto de fibras nerviosas que transmiten impulsos al cerebro. En el caso de la atrofia óptica, algo está interfiriendo con la capacidad del nervio óptico de transmitir estos impulsos. La interferencia puede ser causada por números factores incluyendo:
*Glaucoma
*Infarto del nervio óptico, conocido como neuropatía isquémica anterior
*Un tumor que presiona al nervio óptico
*neuritis óptica, una inflamación (tumefacción) del nervio óptico secundario a esclerosis múltiple
*Una condición hereditaria en la cual la persona experimenta perdida de la visión primero en un ojo y luego en el otro (conocida como neuropatía óptica hereditaria de leber)

Es importante acudir al oftalmólogo si experimenta algún problema en su visión, especialmente los listados de arriba.
Muchas enfermedades y condiciones pueden llevar a una atrofia óptica. Se han identificado como causas de ONA los tumores de las vías visuales, una irrigación sanguínea inadecuada o insuficiente oxigeno (hipoxia isquemia) antes o inmediatamente después del nacimiento, trauma, hidrocefalia, herencia y enfermedades degenerativas raras. Cuando es hereditaria, el patrón es dominante lo que significa que uno de los padres con la condición pasara el gene a un 50% de sus hijos. Si la causa es por tumor, el proceso de ONA puede ser detenido extirpado el tumor.
En los niños es diagnosticado por un pediatra oftalmológico en diferentes formas tales como:
*la agudeza visual y la visión de color pueden ser anormales ( si se pueden examinar).
*las reacciones de la pupila a la luz están disminuidas
*Cuando se examina el nervio óptico con un oftalmoscopio, tiene una apariencia entre gris y blanco, la cual puede presentarse o no en las primeras 4 a 6 semanas después del daño al nervio óptico.
*La atrofia óptica (bilateral y congénita) que ocurre en ambos ojos en el momento del nacimiento puede causar movimientos, involuntarios y rítmicos del ojo ( nistagmo).
Es un caso de fácil diagnóstico, correspondiente a una paciente de 48 años derivada por un oftalmólogo con el diagnóstico de hemianopsia unilateral. Ella refería una disminución progresiva de la visión en el ojo izquierdo, de aproximadamente un mes, indolora. Además relataba una cefalea bifrontal inespecífica. En el examen oftalmológico, llamaba la atención una menor visión en el ojo izquierdo y una discreta alteración en la visión de colores en el mismo ojo; en el test de Ishihara era capaz de distinguir 12 de 14 láminas, y presentaba un defecto pupilar aferente en el ojo izquierdo.
En el fondo de ojo se observó que en el ojo con peor visión había una zona de palidez en el sector temporal, un poco más acentuada si se comparaba con el ojo con mejor visión. Los bordes eran netos y no existían otras alteraciones. El campo visual mostraba una alteración temporal superior bastante intensa, en el mismo ojo, pero en el derecho, que no presentaba sintomatología, también existía un defecto temporal superior, aunque mucho más leve. Es decir, se trataba de un defecto bitemporal asimétrico, pero que respetaba perfectamente la línea media.

Con estos hallazgos se planteó el diagnóstico de un síndrome de compresión quiasmática; la TAC demostró un adenoma hipofisiario grande con compromiso de la cisterna supraselar, que estaba comprimiendo el quiasma. El estudio hormonal reveló niveles elevados de prolactina. La paciente se trató con bromocriptina, y en los campos más recientes se observa una mejoría evidente de su alteración.
Aquí el diagnóstico de atrofia óptica clínica fue fácil, porque había palidez y alteración funcional, de reflejos y visión, y el diagnóstico etiológico se orientó rápidamente por la clínica. Sin embargo no siempre resulta tan sencillo.
Otra paciente consultó por una disminución progresiva de la visión, de años de evolución, con pérdida completa de la visión del ojo derecho unos meses antes de la consulta. Además, algunos años antes había tenido una uveítis hipertensiva bilateral, aunque lo de hipertensiva quedó en interrogativo porque no se pudo objetivar una presión alta ni con los datos obtenidos de la paciente ni con los informes solicitados a los médicos tratantes previos. No había otros antecedentes mórbidos conocidos.
La visión en su ojo único era normal, presentaba sinequias posteriores bilaterales, pero no había un cuadro inflamatorio actual y su curva de tensión era bastante baja. En el fondo de ojo se observó una papila con excavaciones prácticamente totales en ambos ojos, papilas planas de bordes netos y llamaba la atención una vasoconstricción arteriolar marcada. El campo visual en su ojo único mostraba un campo terminal con una visión dentro de los diez grados.
Aquí el diagnóstico clínico de atrofia óptica también fue fácil y para muchos debe ser categórico el diagnóstico de atrofia óptica glaucomatosa, ya que el aspecto papilar concuerda y existe el antecedente de uveítis hipertensiva. Sin embargo, en una paciente de 48 años en que no se puede objetivar una presión elevada y, más que nada, por el hecho de que no hay mucho que ofrecer desde el punto de vista terapéutico, ¿se puede dudar del diagnóstico?
Revisando someramente el estudio de Golnik y Stroman, en series no muy grandes encontraron que hasta 20% de los pacientes con glaucomas normotensivos, atrofias ópticas y excavación amplia tenían una alteración de la arteria carótida interna. Asimismo, hay datos que indican que neuropatías ópticas compresivas podrían manifestarse con aumento de la excavación. Otro autor demostró que la vasoconstricción arteriolar puede ser igualmente frecuente en pacientes que presentan atrofias ópticas no glaucomatosas. Es cierto que hay pocas publicaciones, pero aun así sugieren que esta paciente debería someterse a un estudio imagenológico. Una vez efectuado éste, resultó negativo.

El diagnóstico clínico de atrofia óptica no siempre es tan fácil, como en el caso de una paciente de 52 años que fue derivada desde una consulta neurológica para un fondo de ojo, con el antecedente de una epilepsia en tratamiento diagnosticada en el año 1993 y de una disminución de la visión del ojo izquierdo desde pequeña. En el ojo derecho, que tenía visión normal, había una discreta alteración en la visión de colores y también discreta alteración en la sensibilidad de contraste. El fondo de ojo de la paciente mostró papilas planas, con bordes netos, absolutamente blancas, y el ojo derecho presentaba una atrofia peripapilar con cambios pigmentarios, sin otras alteraciones retinales. El campo visual era prácticamente normal, con una mínima alteración.
A esta paciente se le solicitó una resonancia nuclear magnética pensando en un posible fenómeno infiltrativo por el color de la papila, y se encontró una lesión tumoral en la zona del hipocampo, aunque bastante lejos para comprimir la vía geniculada, y una hipoplasia de la vía óptica anterior. En los cortes coronales se ve que la vía óptica aparece puntiforme y el quiasma aparece como una verdadera lámina, mucho más pequeño de lo que se observa habitualmente. En los cortes de tipo axial, el tamaño es relativamente normal, pero son bastante aplanados. Por lo tanto, hay una hipoplasia y un tumor límbico, por lo que esta paciente fue acuciosamente investigada desde el punto de vista neurológico y se le realizó una biopsia estereotáxica de la lesión tumoral. Con todo esto se concluyó que la paciente presentaba un trastorno de la migración neuronal tardía.
En el examen neurológico, lo único positivo era la epilepsia y, para explicar este color de la papila con tan poca alteración funcional, se puede revisar un esquema aún vigente que detalla cómo se producen los colores de la papila. Cuando la papila se ve rosada, es porque la luz del oftalmoscopio se refleja en los capilares, pero, cuando existe una atrofia óptica, hay una disminución de los axones, no existe proliferación astrocítica y no existe disminución de capilares, al menos en la atrofia óptica no glaucomatosa. Lo que sucede es que los astrocitos se reordenan dentro de estos espacios libres y son incapaces de transmitir la luz como lo hacen los axones, y esa sería la causa de por qué se ve la papila blanca.
Entonces, esta paciente tiene una papila de tamaño normal, pero con una hipoplasia de la vía óptica, una discreta alteración funcional en una papila absolutamente blanca y un trastorno de la migración neuronal. Si la alteración funcional es mínima, se puede pensar que la disminución de axones no es tan grande y, por la palidez papilar marcada, se puede plantear que existe una alteración de la glia, probablemente un aumento de ésta, que sería fácil de entender en un paciente que presenta un trastorno de la migración neuronal. Pero son sólo teorías, y no siempre el diagnóstico clínico y etiológico resulta tan fácil.
Caso clínico: Neurolues

La forma de evaluar la función del nervio óptico es bien conocida, y hay un listado clásico de cómo se debe proceder a su estudio. No vamos a analizar que la sensibilidad de contraste es el método de mayor sensibilidad y menor especificidad, por ejemplo; quiero referirme al examen clínico de las pupilas. El defecto pupilar aferente relativo es un signo objetivo y clásico de daño asimétrico del nervio óptico, pero al hablar de las pupilas no sólo se debe ver el reflejo fotomotor o efectuar la búsqueda de defecto pupilar aferente La Dra. Lechuga tuvo la gentileza de aportar para esta presentación el caso de una paciente que consultó por una disminución progresiva de la visión, de al menos dos años de evolución, sin tener antecedentes mórbidos conocidos. En el primer examen se encontró una disminución muy importante de la visión, con reflejos fotomotores lentos bilaterales, sin discoria ni miosis, aunque sí con una disociación luz-cerca muy marcada. En el fondo de ojo había papilas blancas, de bordes netos, simétricas, con vasos que mostraban discreta constricción. En el campo visual, bastante simétricos también, aparecían escotomas centrales y una alteración periférica importante. La resonancia magnética fue normal. A esta paciente también se le solicitó un VDRL, que resultó positivo en sangre y líquido cefalorraquídeo, y se concluyó que la paciente presentaba una neuropatía óptica luética. Después de tres meses de tratamiento para la neurolúes, la paciente no presentaba progresión de su alteración, pero tampoco mejoría.
La disociación luz-cerca es un signo que siempre se debe buscar cuando el reflejo fotomotor es lento. Existen muchas causas para este fenómeno, pero al menos se debe solicitar un VDRL y no pensar que se debe, por ejemplo, a la muy mala visión del paciente.
Con respecto a las causas clásicas de atrofia óptica, la división en uni o bilateral es una buena orientación y la división etaria, la historia clínica y el examen oftalmológico, permitirán llegar al posible diagnóstico. Es importante no olvidar los antecedentes traumáticos en niños y los antecedentes familiares.
Caso clínico de difícil diagnóstico: atrofia óptica idiopática
Una paciente de 41 años, sin antecedentes mórbidos conocidos, trabajadora de una fábrica textil, presentó una rápida disminución de la visión en el ojo derecho, de dos o tres días de evolución, y lo mismo sucedió, dos semanas después, en el otro ojo. Al examen se encontró una visión simétricamente disminuida y reflejos pupilares muy lentos, pero sin disociación luz-cerca. Además, la paciente notaba cierta fluctuación dentro de su mala visión. En los controles posteriores alcanzó visiones máximas de 5/100 y los campos visuales también fueron fluctuantes. En el fondo de ojo se observaron papilas con una zona de palidez simétrica en el sector temporal bastante importante, con el resto normal.

En el campo visual, realizado en la primera consulta, había escotomas centrales en ambos ojos, más o menos simétricos, pero con cierta fluctuación. Después, el escotoma del ojo derecho mejoró y el izquierdo empeoró.
Con estos hallazgos clínicos se plantearon tres posibles causas. A favor de la inflamación estaba la forma de instalación de la alteración visual, pero la pésima recuperación estaba en contra. Por otro lado estaba la bilateralidad de la isquemia, pero no había pérdida brusca ictal ni defecto altitudinal, que puede o no estar presente. La edad tampoco cuadraba y, por último, la lesión presentaba una fluctuación que no es propia de la neuropatía óptica isquémica.
Con estos elementos se pensó que el diagnóstico más probable era la compresión, por lo cual se solicitó un estudio neuroftalmológico centrado en la vía óptica, el que demostró que los nervios eran normales y que no había fenómenos compresivos ni alteración en el área quiasmática. O sea, el estudio imagenológico fue normal, con lo que se empezó a complicación panorama, porque aparecía una causa de atrofia óptica que no es tan frecuente.
En esta paciente se realizó un estudio básico con hemograma, VHS y orina completa, ya que algunas alteraciones inmunológicas sólo se presentan con microhematuria. Además se realizó VDRL, VIH y perfil bioquímico, que fueron negativos. Lo siguiente que se realizó fue una punción lumbar y examen neurológico para descartar una causa inflamatoria del proceso, que también fueron negativos. En la evaluación inmunológica destacó exclusivamente la presencia de anticuerpos antinucelares positivos en una dilución 1:40 con patrón moteado, es decir, una dilución mínima y con un patrón bastante inespecífico.
Es difícil decir si se puede hablar de atrofia óptica inespecífica, en un caso en que no hay una clave para orientar el diagnóstico, y es más difícil aún decidir cómo seguir el estudio si son tantas las causas “raras” de atrofia que se han descrito, y cómo poder sistematizar cuando se habla de “idiopático”.
En todo caso, más que dejar la impresión de dificultad diagnóstica de la atrofia óptica, la idea de esta presentación es recordar que se debe pensar en otros diagnósticos además de los clásicos y que, en el estudio de la atrofia óptica, una detallada anamnesis es de gran importancia, especialmente en lo que se refiere a los antecedentes mórbidos y familiares, la exposición a tóxicos o a medicamentos, sin olvidar un examen oftalmológico con la atención dirigida a detalles sutiles de la papila, los reflejos y el campo visual. La mayoría de las veces la clínica y las neuroimágenes orientarán el diagnóstico, pero en una pequeña cantidad de pacientes se requerirán exámenes más complejos.
Es necesario realizar al menos un estudio sistémico básico, para luego probablemente continuar con un estudio neurológico y una punción lumbar para estudiar causas más raras. En la última paciente presentada, probablemente habrá que estudiar deficiencias vitamínicas, tóxicos o algún síndrome paraneoplásico.


CIBERGRAFIA Y BIBLIOGRAFIA
http://www.bajavisionperu.com/home/24-lupa-40x-mobilux-led-eschenbach.html
http://www.institutobajavision.es/ibajavision/Baja%20Visi%F3n/Ayudas%20de%20baja%20visi%F3n
http://botiquindesalud.com/2014/04/05/il-18-podria-ser-efectiva-en-el-tratamiento-de-la-degeneracion-macular-asociada-a-la-edad-dmae-que-es-la-dmae/
http://www.geteyesmart.org/eyesmart/espanol/
http://www.fudem.org/fudem-problemas-visuales-retinopatia-diabetica
http://www.bajavision.es/ayudas_introduccion.html
https://www.google.com.co/imghp?hl=es-419&tab=wi&ei=8y1RVafiHMSrggStrYGICw&ved=0CA8Qqi4oAg
http://www.atlasophthalmology.com/atlas/photo.jsf?node=4820&locale=es
http://www.admiravision.es/es/articulos/divulgacion/articulo/baja-vision-y-ayudas-vis-1#.VVEwg_l_NHw
http://www.aapos.org/es/terms/conditions/35
http://www.clinicadyto.com/2012/preguntasrespuestas-coloboma/
(1986).Eye Facts About Optical Atrophy (Información Sobre los Ojos Relacionada con la Atrofia
Óptica) American Academy of Ophthalmology.
Hoyt, C., Good, W. (1992). Do We Really Understand the Difference Between Optic Nerve
Hypoplasia and Atrophy? (¿Realmente Entendemos la Diferencia Entre Atrofia e Hipoplasia del
Nervio Óptico?), Eye, 6, 201-2 04
Kjer, P. (1959). Infantile Optic Atrophy With Dominant Mode of Inheritance, (Atrofia Óptica Infantil
con Factor Dominante de Herencia), ACTA OPHTHALMOLOGICA, 23 de septiembre