ESPINOZA FLORES ERANDY LORENA. Producida por Entamoeba hystolitica. Se presenta en la naturaleza en...
-
Upload
graciano-limon -
Category
Documents
-
view
15 -
download
0
Transcript of ESPINOZA FLORES ERANDY LORENA. Producida por Entamoeba hystolitica. Se presenta en la naturaleza en...

ESPINOZA FLORES ERANDY LORENA

Producida por Entamoeba hystolitica.
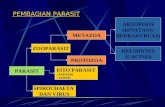
Se presenta en la naturaleza en tres estadios morfológicos: Trofozoito
Prequiste
Quiste

Trofozoito
Forma patógena para el hombre.
Tiene un solo núcleo. Logran su movimiento
mediante la emisión de seudópodos.
Preferentemente habita en el colon humano.
Al exponerse lentamente al enfriamiento forman quistes.
Mueren rápidamente fuera del cuerpo.

Prequiste
Cuando las condiciones del medio ambiente en que se mueve el trofozoito son poco favorables para su vida, éste empieza a inmovilizarse, se redondea, se reviste de una doble membrana gruesa y refringente, la cual le confiere resistencia al parásito cuando se expone a las condiciones del medio externo al ser expulsado con la materia fecal.

Quiste
Forma infectante. De 1 a 4 núcleos. Puede sobrevivir por varios días de desecación a
30º C o varios meses entre 0-4º C. No sobreviven a temperaturas mayores de 50º C
por 5 min. Son resistentes a la concentración de cloro
utilizada para potabilización del agua, pero no resisten la hipercloración o soluciones con yodo.

Enfermedad de distribución mundial.
La transmisión es fecal-oral.
La mayor incidencia se encontrará en los países con clima cálido o templado y húmedo, así como en condiciones socioeconómicas deficientes, en donde la sanidad ambiental y alimentación son inadecuadas.
El período de incubación es de 2 a 4 semanas.

Aproximadamente existen 500 millones de personas infectadas a nivel mundial y 30 000 a 10 000 mueren cada año a causa de la enfermedad.
Mayor incidencia en niños menores de 3 años y en mayores de 40 años.
Tasa de mortalidad por amibiasis intestinal ha disminuido de 1979 a 1991 en México, de 2.5 a 1 por 100 000 habitantes.

Infección amibiana: Persona que tiene el parásito sin presentar síntomas.
Enfermedad amibiana: Con sintomatología.

La transmisión puede realizarse por:
a) Contacto directob) Fómitesc) Participación de transmisores biológicos en el
arrastre mecánico.

Una vez ingerido los quistes de E. histolytica.
Pasan al estómago los cuales resisten la acidez gástrica.
Luego pasan al intestino delgado en donde se abren para dejar salir 8 trofozoitos por quiste, los cuales son llevados con el contenido intestinal al ciego donde pueden seguir dos caminos: Establecerse Ser arrastrados al exterior junto con la materia
fecal


Factores que influyen en establecimiento de los trofozoitos en el intestino grueso:
a) Número de trofozoitosb) Tránsito intestinal lentoc) Bacterias entéricas apropiadasd) Dieta rica en azúcares

Esta infección colónica es asintomática y no produce respuesta inmune.
Después de un periodo de pocos días hasta 30 años, aparecen trofozoitos de mayor tamaño, aparentemente en relación con factores ambientales y/o del hospedero que permiten el desarrollo de cepas virulentas.

Factores que intervienen en la patogénesis del parásito
Del parásito Tipo de cepa: patógena o no patógena. Virulencia de la cepa. Tamaño del inoculo.
Del huésped Edad. Sexo. Estado de nutrición. Inmunodeficiencias: congénitas o adquiridas. Medicamentos: bloqueadores H2, esteroides,
quimioterapia.

Del micro y macro ambiente: Malos hábitos higiénicos. Malas condiciones sanitarias. Flora bacteriana intraintestinal. pH del colon.

Las primeras lesiones que aparecen son úlceras pequeñas que se extienden hasta la muscularis mucosae. Tiene bordes eritematosos y con edema leve.
Posteriormente aparecen úlceras más profundas, en forma de “botón de camisa”.
A partir de estos sitios las lesiones pueden avanzar, atravesar la muscularis mucosae, llegar a la serosa, perforarla y producir cuadros de peritonitis al ser invadido el peritoneo por los trofozoitos y bacterias.

A través de vasos sanguíneos en la muscularis mucosae y linfáticos, los trofozoitos pueden diseminarse hacia otros sitios produciendo amibiasis extraintestinal.
El segundo sitio de preferencia de las amibiasis es el hígado y en particular el lóbulo derecho.
La ruptura de los abscesos hará que se propaguen las amibas a distintos sitios dependiendo de la localización y hacia donde se abra.

Desde el punto de vista clínico, la amibiasis se clasifica de la siguiente manera: Amibiasis intestinal
Aguda Crónica
Amibiasis extraintestinal (según localización) Hepática Pulmonar Cerebral Mucocutánea Otras

AMIBIASIS INTESTINAL
Síndrome disenteriforme o disentería. 70% de los pacientes tienen un inicio gradual de
los síntomas a lo largo de 3 a 4 semanas. El cuadro más frecuente en niños es diarrea aguda
con moco y sangre. En algunos casos se asocia con dolor abdominal,
pujo y tenesmo.

L a mitad de los pacientes tienen fiebre y sólo 10% presentan distención abdominal y deshidratación.
Los pacientes con factores de riesgo como desnutrición grave pueden presentar complicaciones como neumonía, sepsis, perforación o estenosis colónicas.

La colitis amibiana fulminante o colon tóxico es una forma rara de la enfermedad y afecta a niños menores de 2 años con desnutrición.
Las complicaciones más frecuentes son: perforación intestinal, peritonitis y deshidratación (mortalidad de 80%).

ENFERMEDAD EXTRAINTESTINAL
La amibiasis hepática ocurre del 1 al 7% de los casos pediátricos con amibiasis invasiva.
La triada característica: Fiebre Hepatomegalia Dolor en hipocondrio derecho
Otros signos y síntomas frecuentes en niños son: disminución del ruido respiratorio derecho, ictericia, distención abdominal, irritabilidad y polipnea.

Hasta en 20% de los casos puede ocurrir una ruptura del absceso a cavidades vecinas y ocasionar pleuritis con derrame, neumonitis, pericarditis o peritonitis.
Estas complicaciones son más frecuentes en menores de 2 años.
La amibiasis mucocutánea presenta lesiones ulceradas, muy dolorosas, con bordes bien delimitados, tienen crecimiento rápido y sangran fácilmente.

Amibiasis intestinal Buscar trofozoitos de E. histolytica en al menos
tres muestras sucesivas de materia fecal, las muestras serán obtenidas de evacuaciones recientemente emitidas.
Lactantes: se recomienda el uso de cucharilla rectal.
En la amibiasis cuando hay eliminación de quistes
se emplea el parasitoscópico (CPS). Deberá ser seriado (3 al menos)

Los estudios serológicos mediante difusión en gel, contrainmunoelectroforesis, hemaglutinación indirecta, inmunofluorescencia indirecta o ELISA son los más comúnmente utilizados.
El examen endoscópico muestra la ulceraciones de la mucosa. Debe tomarse biopsia y muestra del moco colónico.

Estudios radiológicos como el ultrasonido, tomografía y resonancia magnética son útiles en el diagnostico de amibiasis extraintestinal.
La radiografía de tórax muestra elevación del diafragma derecho en 56% de los pacientes con absceso hepático.

Medidas generales: Hidratación oral Alimentación normal
Tratamiento específico: Metronidazol VO, 30 a 50 mg/kg/día dividido en 3
dosis al día por 7 a 10 días (dosis máxima 2g/día). VI 20 a 30 mg/kg/día. Útil para casos extraintestinales.

Otros medicamento útiles para casos extraintestinales: Dehidroemetina (1mg/kg/día intramuscular cada
24 hrs por 7 a 10 días con dosis total máxima de 300g).En caso de amibiasis graves o abscesos
hepático debe utilizarse en forma conjunta con metronidazol.

Furamida: se utiliza para amibiasis intestinal. La tasa de curación es de 90% a dosis de 20mg/kg/día en 3 dosis por 10 días.
Otros agentes amebicidas son la doyodohidroxiquina, sólo se recomienda para amibiasis intestinal. Se utiliza a dosis de 40 mg/kg/día en 3 dosis por 20 días.

Cloroquina: útil para amibiasis extraintestinal. Dosis recomendada es de 10mg/kg/día en 2 a 4 dosis por 21 días.
El tratamiento quirúrgico debe realizarse en pacientes con colitis tóxica, apendicitis o en casos de complicaciones con perforación. Debe darse además tratamiento amebicida.

Mejora del saneamiento ambiental y educación para la salud.

Dr. Juan D. Games Eternod, Dr. Germán Troconis Trens. Introducción a la pediatría. Méndez Editores. Séptima edición. México, D.F. Pág. 329-34.
Tay Lara. Parasitología médica. Méndez Editores. Séptima edición 2002.