Patología benigna de útero · 2020. 5. 11. · Patología benigna de útero República...
Transcript of Patología benigna de útero · 2020. 5. 11. · Patología benigna de útero República...

Patología benigna de útero
República Bolivariana de Venezuela Universidad Central de Venezuela Hospital Universitario de Caracas
Cátedra de Ginecología
Ponente:Dr. Leonardo José Sosa
Tutor: Dra. María Alejandra Brito
Caracas, Ciudad Universitaria Mayo 2020

Objetivos• Enumerar las patologías benignas del cuerpo uterino más
frecuentes y su relación con la clasificación SUA-FIGO
• Identificar etiopatogenia y factores de riesgo de cada patología
• Conocer las manifestaciones clínicas
• Identificar los estudios diagnósticos actuales
• Describir las conductas terapéuticas a cada patología

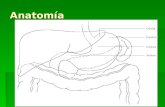
UTERO

Útero
Segmentos Cervix, Istmo, Cuerpo, Fundus
Capas Serosa o perimetrio Membrana que cubre el útero
Miometrio formada por músculo liso
Endometrio Epitelio simple columnar,glándulas, estroma
Irrigación Arteria uterina rama de la hipogástrica y una rama de la ovárica, Arterias arcuatas, Arterias radiales, Arterias helicoidales
Inervación parasimpática
Nervios sacros S2 S3 y S4
Inervación simpática
Proveniente del sistema cerebroespinalentra en la pelvis a través del plexo hipogástrico
Drenaje linfático
Los vasos procedentes del útero drenan a los ganglios a lo largo de las arterias iliacas internas y externas con sus ramas relacionadas
Anatomía uterina, Pontificia universidad Javeriana Cali

Endometrio
Perimetrio Miometrio
Endometrio


Útero

Palpación uterina


FIGO SUA Sistema 1Nomenclatura y Definiciones Ciclo MenstrualNormal y SUA
FIGO SUA Sistema 2Causas de SUA en mujeres en edad reproductiva
2011/2018

Sistema 1. Clasificación FIGO para SUA

Sistema 2. Clasificación FIGO para SUA

Otras patologías uterinas No tratadas en este seminario: Malformaciones Müllerianas,Sinequias endometriales e Itsmocele
(Congénitas, Iatrogénicas y N (No clasificadas aún)

Miomas Fibroma=Mioma=Leiomioma=Leiofibromioma.
Los miomas son tumores mesenquimales benignos, de origen monoclonal, formados por fibra muscular lisa y matriz extracelular. Su crecimiento es lento y de forma concéntrica, no invaden al tejido adyacente, si no que
generan un desplazamiento “empuje” del tejido vecino.
Los miomas está rodeados por una pseudocápsula(fibroneurovascular).
Carvajal, J. & Ralph, C. Manual de obstetricia y ginecología octava edición 2017 pag 388Tinelli, A. et al. Gynecological Endocrinology, October 2009; 25(10): 661–667
Incidencia es cerca del 30% en mujeres mayores a 30 años y alcanza hasta 40% en mujeres mayores de 40.
Sintomáticas en un 50%

Factores de riesgo asociados al desarrollo de miomas
Factor protector Factor de riesgo
• Multiparidad • Raza(afroamericana)
• Mayor edad en el último embarazo
• Edad 35-54 años
• Menopausia • Obesidad
• Tabaquismo (actual o pasado) • Antecedente familiar
• Menarquia temprana
• SOP
Carvajal, J. & Ralph, C. Manual de obstetricia y ginecología octava edición 2017

Clasificación FIGO de los miomas
Submucoso Tipo 0 Completamente en la cavidad endometrial.
Tipo 1 Tiene menos del 50% de su volumen en la pared uterina.
Tipo 2 Tiene mas del 50% de su volumen en la pared uterina
Intramurales
Tipo 3 * Contacta con el endometrio pero esta 100% intramural
Tipo 4 No contacta con la cavidad endometrial. Es puramente intramural
Subserosos Tipo 5 Subseroso con mas de 50% intramural
Tipo 6 Subseroso con menos del 50% intramural
Tipo 7 Subseroso pedunculado
otros Tipo 8 Cervical, parasitario
FIGO classification of uterine fibroids according to Munro et al. (2011)
*Modificación Clasificación FIGO 2018

Miocito mutadoLa translocación t (12; 14)
La deleción de 7qDesregulación de la HMGA2
Factores iniciadores
Factores promotores
Receptores nucleares estrogénicos y Progesterona
Sobre- expresados.
Tejido miomatoso hiperestrogénico e hipersensible a los
estrógenos.
Aumento síntesis de factores de crecimiento :• Factor transformador ß3 (TGF-ß3)
• Factores de crecimiento similares a la insulina (IGF) tipo I y tipo II,
• Factor de crecimiento epidérmico (EGF)• Componentes de matriz extracelular
• Mitosis y angiogénesis
• Expresión de receptores para las hormonas esteroides
• Sobreexpresión de receptor de progesterona
Inducción de mitosis e inhibición de la
apoptosis en miocitos de mioma
Etiopatogenia de miomas
DONNEZ,J et al. Uterine fibroid management: from the present to the future.

FISIOPATOLOGÍA: Por qué sangran los miomas?
“Comprimen” al miometrio sano, interrumpen la vascularización
normal
Alteran la contractilidad del miometrio sobre todo los miomas
adyacentes al endometrio
Neovascularización periférica
Miomas submucosos aumentan la superficie expuesta endometrial
disponible para sangrar

Manifestaciones Clínicas60 a 70% Asintomáticos
Sintomatología más frecuente: Sangrado Uterino Anormal Cíclico, aumentado en volumen y prolongado(asociado a anemia).
Aumento de volumen abdominal
Sensación de peso o dolor en hipogastrio, dolor lumbosacro, dismenorrea
Según tamaño y ubicación: síntomas urinarios o intestinales
Dolor agudo por torsión mioma pedunculado o degeneración
Miomas submucosos (Tipo o) : expulsión a través del cérvix (abortivo) descarga vaginal anormal.
Pérdida recurrente de embarazo o infertilidad
Human Reproduction Update, Vol.22, No.6 pp. 665–686, 2016

Diagnóstico
Interrogatorio patrón de sangrado
(Sistema 1 SUA FIGO)
Examen físico Ultrasonido

DiagnósticoECOSONOGRAFIA 2D/3D SONOHISTEROGRAFÍA HISTEROSALPINGOGRAFIA
HISTEROSCOPIA RMN

OPCIONES DE TRATAMIENTO DE MIOMAS
• Lo primero es identificar la manifestación clínica de la patología: si es por sangrado uterino anormal: Agudo o Crónico, si es por dolor, infertilidad u otro.
• Considerar siempre la expectativa de la paciente: su deseo de embarazo futuro o deseo de conservar el útero.
• El enfoque actual del tratamiento es más conservador
• En la actualidad los tratamientos médicos de los miomas se fundamenta en aquéllos dirigidos a los receptores E y P
• Se plantea tratamiento quirúrgico usualmente a pacientes con miomas submucosos sintomáticos o relacionados a infertilidad

OPCIONES DE TRATAMIENTO DE MIOMAS
Opciones Tratamiento Médico
1. La paciente acude SUA agudo asociado a Miomatosis?Si? No?
2. Paciente SUA crónico con dx Miomatosis:
• Anticonceptivos Orales• Progestágenos: oral• SIU LNG• Acido Tranexámico• AINESTratamientos por etiología:• Análogos de la GnRH• Moduladores selectivosreceptores de ProgesteronasPRMs (Acetato Ulipristal)
OpcionesQuirúrgicas
Dependerá de la ubicación, tamaño, número de miomas
y deseos de embarazo
• Miomectomiaintracapsular laparoscópica
• Miomectomía intracapsularhisteroscópica
• Miomectomia vaginal
• Histerectomía Vaginal
Alternativas NoQuirúrgicas:
• Embolización de la arteria uterina
• Ablación fibroma (Radiofrecuencia, LASER,
Ultrasonido (HIFU)
Opciones de tto.

Criterios para decidir tratamiento Médico
de los Miomas: Sintomático
Reducir el tamaño del mioma, reducir el sangrado
Mujeres que desean preservar su fertilidad
Mujeres que NO aceptan tratamiento Qx
Anticonceptivos Hormonales:
-Orales combinados-Solo progestágenos-SIU liberador LNG
Acido Tranexámico
AINES
Agonistas GnRh(Gosereline, Leuprolide)
Moduladores SelectivosSERM (receptores E)RALOXIFENOTamoxifeno
Modulador Selectivo SPRM (receptor de P):Acetato de Ulipristal(Esmya)
Inhibidores de la Aromatasa (Letrozole)
PRO: Disminuyen tamaño 30% a 40%,PRO: Disminuyen sangrado 70%CONTRA: Aumentan la dificultad técnica para miomectomia
CONTRA: Efectos secundarios en la mujer impiden tratamiento mayor a 6 meses
Lo nuevo futuro:-Terapia herbal(epigalocatequina)
-Inhibidores fibroblastos
-Antagonistas de receptores de factores de crecimiento.
MANEJO MEDICO DE MIOMATOSIS UTERINA 2015 COMITE DE MEDICINA REPRODUCTIVA. FLASOG

Conclusión: la literatura muestra que hay evidencia de que el acetato de ulipristal 5 mg puede ser usado para el manejo exclusivamente médico de pacientes con
miomatosis, especialmente para tratar los síntomas asociados y mejorar su calidad de vida.
La importancia para el ginecólogo radica, principalmente, en el hecho de que cualquier tratamiento quirúrgico sobre el útero puede tener un impacto negativo directo sobre el pronóstico reproductivo de la paciente, además de no estar exento de posibles complicaciones.



Mujer joven en edad reproductiva (menor 40 años) con deseo de embarazo
Mioma tipo 0 Mioma Tipo 1Mioma tipo 2
(distorsión de la cavidad uterina o sin son múltiples(n mayor 2) o son grandes (clase 2-5)
Miomectomía por
histeroscopia
Acetato de Ulipristal
(1 o 2 cursos de 3 meses)
Si la respuesta es insuficiente…
Miomectomía por
histeroscopia
Acetato de Ulipristal a largo plazo de forma intermitente
Reducción insuficiente del volumen del
mioma
Buena respuesta(25 a 50% reducción )
Muy buena respuesta con restauración de la cavidad uterina
Intentar concepción natural
Intentar concepción natural si la cavidad está restaurada
MIO
MEC
TO
MÍA
Otros 6 meses de terapia
Miomectomía si útero es grande
y/o cavidad uterina
distorsionadaTomado Donnez J et al. FertilSteril 2014, Aug 5.

Entre las mujeres sometidas a histerectomía por enfermedad benigna, La Histerectomía Vaginal (HV) parece ser superior a Laparoscópica (HL) y Laparotómica (HA), ya que se asocia con un retorno más rápido a las actividades normales. Cuando es técnicamente factible, la HV debe realizarse con preferencia a la HA debido a una recuperación más rápida y a menos episodios febriles después de la operación.
Cuando la HV no es posible, la HL tiene algunas ventajas sobre la HA (incluida una recuperación más rápida y menos episodios febriles e infecciones de la herida o la pared abdominal), pero estos se compensan con un mayor tiempo de operación.
Si la paciente tiene indicación de Histerectomía

Human Reproduction Update, Vol.22, No.6 pp. 665–686, 2016
Ha dado resultados positivos porque provoca una necrosis del mioma, disminuye tamaño y el sangrado…Es un procedimiento que realizan radiólogos intervencionistas. Efectos colaterales: dolor, Infección por necrosis, fiebre.
No elimina completamente los miomas.

Ablación por energía de Ultrasonido enfocadoHIFU

Pólipos
Es una proliferación del endometrio focalizada que incluye epitelio glandular y estroma, que generalmente protruye hacia la cavidad endometrial.
Pueden presentar cambios hiperplásicos endometriales en su superficie, no es frecuente.
Posibilidad de malignización: BAJA 1,2 a 3%
Consenso SOGIBA 2017

Pólipos factores de riesgo
Edad Mayor prevalencia entre los 45 a 50 años
Obesidad Hiperestrogenismo , que estimula receptores endometriales y favorece crecimiento celular
Diabetes mellitus Tipo 2 favorece el crecimiento y alteraciones celulares, mediados por aumento de IGF-1 en estados de hiperinsulinemia
Hipertensión arterial Alteraría mecanismos apoptóticos celulares, favoreciendo el crecimiento celular
Uso de tamoxifeno 30 a 60% de prevalencia
Rev. chil. obstet. ginecol. vol.81 no.2 Santiago abr. 2016

CLASIFICACION
Según su número:
Únicos o múltiples
Según su forma:
sésiles o pediculados
Según histología:
Fibroglandularesfibrosos
Según su ubicación:
Endocervicales o endometriales
Consenso SOGIBA 2017

ETIOPATOGENIA
Teorías: Ambiente hiperestrogénicoAumento local aromatasa p450
Aumento de los receptores estrógenoER Alpha Epitelio (Pólipos glandulares)
Disminución de los Receptoresde Progesterona tipo AyB
Disminución de ER y PR en célulasdel Estroma
En los pólipos se encuentran aumentadoslos Marcadores:Bcl 2 (celula B lymphoma 2) Inhibidor apoptosis
Ki67 marcador de Proliferación y Actividad mitótica
+
+
Teorías: Proceso InflamatorioMediado por Mastocitos y prolif. vascular
En presencia de Pólipos endometriales: Existe aumento de la Glicodelina Aromatasas Marcadores inflamatorios Disminucion de HOXA-10 y 11 RNA m que
son marcadores de receptividad endometrial
Munro, M. G. (2019). Uterine polyps, adenomyosis, leiomyomas, and endometrial receptivity. Fertility and Sterility, 111(4), 629–640

Factores de riesgo
Mujeres con ambientes con efecto sostenido estrogénico
Obesidad
SOP
Uso de terapia estrogénica sin oposición
Quistes Ovario Productores de estrógenos
Anovulación
Asociado a uso de Tamoxifeno
Rev. chil. obstet. ginecol. vol.81 no.2 Santiago abr. 2016

Clínica
Los pólipos endometriales se asocian a SUA hasta 68%.
Tipo de SUA Cíclico, de cantidad moderada a abundante yProlongado.
Relacionan con sangrado intermenstrual (Spotting)
Sinusorragia
Infertilidad (Efecto mecánico)
Por qué sangran los Pólipos?
Congestión del estroma +
Estasis venosa+
Necrosis apical
Consenso SOGIBA 2017

Diagnostico imagenológicoULTRASONIDO
HISTEROSCOPIA
HISTEROSALPINGOGRAFIA
SONOHISTEROGRAFIA
ECO DOPPLER

Tratamiento
-Resección histeroscópica
-Dilatación / Curetaje
-SIU-LNG


Adenomiosis Se caracteriza por hipertrofia uterina por la presencia de restos ectópicos de endometrio en la parte profunda del miometrio la cual puede ser focal o difusa.
J.L. Gallo, I. Pérez-Herrezuelo, M.A. Díaz, P. Tirado y F. Montoya Adenomiosis: una afección uterina frecuente
Servicio de Obstetricia y Ginecología. Hospital Universitario Virgen de las Nieves. Granada. España.

Adenomiosis
Focal(adenomiosis de Cullen) Difusa
Pequeños focos, nódulos endometriales en el espesor del miometrio. Algunos pueden ser de mayor tamaño, mal delimitado y sin cápsula
Se encuentra dispersa en el espesor del miometrio
J.L. Gallo, I. Pérez-Herrezuelo, M.A. Díaz, P. Tirado y F. Montoya Adenomiosis: una afección uterina frecuente
Servicio de Obstetricia y Ginecología. Hospital Universitario Virgen de las Nieves. Granada. España.

FACTORES PREDISPONENTES
Multiparidad
Edad → 40-50 años
Influencia de Aromatasa : aumentada estrógenos en tejidos
Antecedente de Qx previas uterinas
Uso de Tamoxifeno
J.L. Gallo, I. Pérez-Herrezuelo, M.A. Díaz, P. Tirado y F. Montoya Adenomiosis: una afección uterina frecuente
Servicio de Obstetricia y Ginecología. Hospital Universitario Virgen de las Nieves. Granada. España.

Etiopatogenia
¿Incierta?
Invaginación endometrial
Diseminación vascular y linfática debido a concentraciones altas de estrógeno
Deterioro de la capacidad inmunológica


TIAR (tissue injury and repair)
La activación inducida por interleucina-1 (IL-1)
La enzima ciclooxigenasa-2 (COX-2)
activa la producción de prostaglandina E2 (PGE2), que a su vez
activa STAR (proteína reguladora aguda esteroidogénica) y aromatasa P450.
un mayor transporte de colesterol a la membrana mitocondrial interna, se puede formar testosterona
aromatizado en estradiol. Microambiente estrogénico local, regulación positiva
A new concept of endometriosis and adenomyosis: tissue injury and repair (TIAR)

MANIFESTACIONES CLINICAS:
Sangrado uterino aumentado en días y duración. Cíclico 50%
Dismenorrea secundaria 30%Dolor Pélvico Crónico 80%
Útero aumentado de tamaño Globoso regular, blando y doloroso

Diagnóstico Sospecha Clínica (Presuntivo)SANGRADO AUMENTADO EN DURACIÓN Y CANTIDAD + DISMENORREA
Gold Standard: Histológico. Sólo se logra en un 20-60% post histerectomía
UTERO AUMENTADO DE TAMAÑO CONTORNO UNIFORME Y REGULARCONSISTENCIA BLANDACOLORACION MIOMETRIAL ROJIZA

Estudios imagenologicosEcografía S y E 80% RMN
7 IMÁGENES ULTRASONIDO PARA DX (Deben observar 2 o más):1. Útero Globoso2. Unión Endometrio-Miometrio mal definida3. Estrías lineales ecogénicas miometriales4. Miometrio engrosado5. Asimetría miometrial6. Espacios quísticos miometriales irregulares7. Ecotextura miometrial heterogénea
MUSA Group in Munro MG, et al. The FIGO classification of causes of abnormal uterine bleedingIn the reproductive years. Fertil Steril. 2011;95:2204–2208, 8.e1-3

TratamientoMEDICO QUIRÚRGICO
AINES: Inhiben la COX y la producción de PGs. Antifibrinolitico: bloqueoreversible del plasminógeno
RESECCION DE LESIONES FOCALES (Eficacia 50%)
Anticonceptivos Orales.Provocan amenorrea y decidualizacionendometrial
Otras variantes conservadoras:Ablación y Resección Endometrial/miometrial, Electrocoagulación miometrial, embolización de Art. Uterina
Análogos de GnRHLeuprolide, GoserelinaResultado final: estado hipogonadalhipogonadotrofico: “pseudomenopausia”
HISTERECTOMÍA
ProgestágenosInhiben crecimiento de tejido endometriósico yProducen una decidualizacion inicial yfinalmente una necrosis
Gestrinonainduce una reducción de receptores deestrógenos y progesterona en el endometrio
DIU con Levonorgestrel FINCO, A. Et al. Surgical management of abnormal uterine bleeding in fertile age womenWomens Health (2015) 11(4), 513–525

Conclusiones1. Las patologías benignas del cuerpo uterino están asociadas
frecuentemente a SUA y por lo tanto impactan en la calidad de vida de la mujer en edad reproductiva.
2. Los factores de riesgo y los factores epigeneticos son similares en las tres patologías, predominando un ambiente hiperestrogenico sin oposición de la progesterona
3.Identificar adecuadamente las alteraciones del ciclo menstrual (sistema 1 FIGO) y la clínica de cada una de ellas, nos acercará al diagnóstico preciso y nos permitirá establecer el tratamiento ideal.
4.El abordaje actual es preferentemente conservadora y espeta el deseo de fertilidad de las pacientes. El buen uso de los métodos diagnósticos, permitirá un abordaje adecuado.
5.Conductas terapéuticas en cada patología van dirigidas actualmente a ser mas conservadores en comparación con las conductas radicales del pasado.