Trabajo Fin de Grado ACCESOS VASCULARES Y CALIDAD DE...
Transcript of Trabajo Fin de Grado ACCESOS VASCULARES Y CALIDAD DE...

1
fg
Facultad d
e C
iencia
s d
e la S
alu
d
UNIVERSIDAD DE JAÉN
Facultad de Ciencias de la Salud
GRADO DE ENFERMERÍA
Trabajo Fin de Grado
Trabajo Fin de Grado
CUIDADOS DE ENFERMERÍA EN
HEMODIÁLISIS, TIPOS DE
ACCESOS VASCULARES Y
CALIDAD DE VIDA
Alumno/a: Fuentes González, Laura.
Tutor/a: Prof. D. Pedro L. Pancorbo Hidalgo.
Dpto: Enfermería.
Junio, 2017

2
Facultad d
e C
iencia
s d
e la S
alu
d
UNIVERSIDAD DE JAÉN Facultad de Ciencias de la Salud
Trabajo Fin de Grado CUIDADOS DE ENFERMERÍA EN
HEMODIÁLISIS, TIPOS DE
ACCESOS VASCULARES Y
CALIDAD DE VIDA
Alumno/a: Fuentes González, Laura.
Tutor/a: Prof. D. Pedro L. Pancorbo Hidalgo.
Dpto: Enfermería.
Junio, 2017

3
ÍNDICE:
1. Resumen y palabras clave.
2. Abstract and keywords.
3. Introducción.
3.1 Marco teórico.
3.1.1 Recuerdo anatomofisiológico del riñón.
3.1.2 Insuficiencia renal: definición y clasificación.
3.1.3 Epidemiología.
3.1.4 Factores de riesgo en IRC.
3.1.5 Prevención en IRC.
3.1.6 Terapia sustitutiva en IRC: diálisis y tipos.
3.1.7 Complicaciones agudas en hemodiálisis.
3.1.8 Farmacología en IRC.
3.1.9 Recomendaciones nutricionales en hemodiálisis.
3.2 Justificación
4. Objetivos.
5. Metodología.
5.1 Diseño.
5.2 Estrategia de búsqueda.
5.3 Criterios de selección.
5.4 Descripción general de los resultados de búsqueda.
6. Resultados.
6.1 Calidad de vida relacionada con la salud (CVRS) en pacientes
sometidos a hemodiálisis (HD)
6.2 Tipos de Accesos Vasculares en pacientes sometidos a hemodiálisis;
ventajas e inconvenientes.
6.3 Cuidados a los pacientes sometidos a hemodiálisis.
7. Conclusiones.
8. Referencias bibliográficas.

4
1. RESUMEN Y PALABRAS CLAVE
La Enfermedad Renal Crónica (ERC) ha pasado de ser una enfermedad grave que afectaba a
unos pocos individuos a ser una patología común de gravedad variable que precisa
conocimiento por todas las especialidades sanitarias, siendo un problema de Salud Pública.
Aproximadamente 4 millones de personas padecen Enfermedad Renal Crónica en España, de
todas ellas 50.909 se encuentran en tratamiento renal sustitutivo, la mitad en diálisis y el resto
con trasplante renal funcionante. Debido a estos datos es labor fundamental de enfermería
conocer a fondo todo lo relacionado con la ERC y su tratamiento. Hemos realizado la presente
revisión con los objetivos de conocer los tipos de accesos vasculares (AV), sus ventajas e
inconvenientes, los cuidados de enfermería que se aplican a éstos y la calidad de vida de los
pacientes sometidos a hemodiálisis. Como resultados encontramos que existe un deterioro en
la Calidad de Vida de los pacientes siendo el dominio físico el más perjudicado, que el AV de
elección es la Fístula Arteriovenosa Nativa (FAVIn) seguida de la Fístula Arteriovenosa
Protésica (FAVIp) y del Catéter Venoso Central (CVC) y por último que los Cuidados de
Enfermería aplicados a los AV son de vital importancia para el desarrollo, maduración y
supervivencia del mismo. En conclusión, los Cuidados de Enfermería juegan un papel
fundamental y primordial en este tipo de patología y tratamiento tan especializado.
Palabras clave: IRC, hemodiálisis, accesos vasculares, calidad de vida.
2. ABSTRACT AND KEYWORDS
Chronic Kidney Disease (CKD) has gone from being a serious disease that affected a few
individuals to being a common pathology of varying severity that requires knowledge for all
health specialties, becoming a Public Health problem. Approximately 4 million people suffer
from Chronic Renal Disease in Spain, of which 50,909 are in renal replacement therapy, half
on dialysis and the rest with functioning renal transplantation. Due to these data it is
fundamental nursing work to know in depth everything related to CKD and its treatment. We
have performed the present review with the aim of knowing the types of vascular accesses
(VA), their advantages and disadvantages, the nursing care applied to them and the quality of
life of patients undergoing hemodialysis. A result, we find that there is a deterioration in the
Quality of Life of the patients being the physical domain the most harmed, that the AV of
choice is the Native Arteriovenous Fistula (FAVIn) followed by the Arteriovenous Protésica

5
Fistula (FAVIp) and the Central Venous Catheter (CVC), and finally that Nursing Care
applied to VAs is of vital importance for the development, maturation and survival of the
same. In conclusion, nursing care plays a fundamental and primordial role in this type of
pathology and specialized treatment.
Key words: IRC, hemodialysis, vascular Access, quality of life.
3. INTRODUCCIÓN
3.1 Marco teórico
3.1.1 Recuerdo anatomofisiológico del riñón
- Riñón, estructura y vascularización.
El riñón es un órgano con una longitud aproximada de 12 - 13 cm y con una anchura de 6 cm
aproximadamente. Presenta dos áreas:
Área Cortical o externa.
Área Medular o interna.
El riñón izquierdo se encuentra en una posición más alta que el riñón derecho. La región
superior está en contacto con el diafragma, la inferior está en contacto con el musculo
iliopsoas y la región posterior, protegida en su región superior en contacto y protegida por las
últimas costillas.
A través de su zona media denominada hilio penetran los vasos sanguíneos, los vasos
linfáticos y nervios. La pelvis renal, (que se encuentra detrás de los vasos sanguíneos) con
el uréter abandona el riñón.
La unidad anatómica y funcional del riñón es la nefrona, esta estructura microscópica está
formada por el glomérulo, cápsula de Bowman y por el túbulo. Podemos distinguir dos tipos
de nefronas, las superficiales, que se encuentran en la parte externa de la cortical (85%), y las
yuxtamedulares, que son más profundas y se encuentran cerca de la unión cortico-medular.
Glomérulo: es una estructura que está compuesta por un conjunto (ovillo) de
capilares, que tienen origen en la arteriola aferente, y que, tras formar varios

6
lobulillos se reúnen para formar la arteriola eferente. Ambas entran y salen,
respectivamente, por el polo vascular del glomérulo. La célula endotelial, la
membrana basal y la célula epitelial forman la pared de estos capilares, de dentro
afuera de la luz. A través de esta pared se filtra la sangre que pasa por el interior de
los capilares formando la orina primitiva.
Existe una estructura llamada mesangio donde se encuentran sujetos entre sí los capilares
glomerulares, el conjunto que forma está cubierto por una estructura de forma esférica, la
“cápsula de Bowman”, cuya función es actuar como “recipiente” del filtrado del plasma y por
el cual se origina el túbulo renal.
Túbulo renal: formado por el túbulo contorneado proximal, asa de Henle, túbulo
contorneado distal, túbulo colector que recoge la orina formada por otras nefronas y
que finaliza en el cáliz de la papila. (Tapia, 2011)
Imagen 1. Nefrona Renal.
Fuente: (Tapia, 2011)

7
Cada uno de los túbulos cumple una función específica:
- Túbulo contorneado proximal: produce orina isotónica reabsorbiendo el 88% del
filtrado, 70-80% K y bicarbonato, 40% de urea y 100% de Ca. Por pinocitosis
reabsorbe el 100 % de la albúmina que se escapa del filtrado del glomérulo.
- Asa de Henle: el cloro (Cl) y el sodio (Na) pasan al asa descendente sin acompañarse
de agua ya que su porción ascendente es impermeable al agua, conocido como
“mecanismo de contracorriente”. El magnesio (Mg) y el yodo (I) se reabsorben casi en
su totalidad al asa de Henle.
- Túbulo contorneado distal: presenta menos microvellosidades y mitocondrias que el
túbulo proximal, formado por:
a. Segmento dilutor del túbulo distal (continuación del asa de Henle):
impermeable al agua, sigue reabsorbiendo Na y Cl y diluye orina.
b. Mácula densa.
c. Túbulo distal (propiamente dicho): reabsorbe Cl y Na.
d. Túbulo colector cortical: se lleva a cabo la absorción de Na por
intercambio con potasio (K) e iones de hidrógeno (H).
- La reabsorción de Na y la secreción de K e hidrógeno es estimulado por la
aldosterona, mientras que la reabsorción de agua depende de la hormona antidiurética
(ADH). (Osuna 2016)
Según Peña, Gómez, Barranco y García (2008) la unidad funcional del riñón, la nefrona, hace
posible que se lleven a cabo las principales funciones renales:
a. Función reguladora: equilibrio ácido base e hidroeléctrico.
b. Función excretora: productos finales del metabolismo proteico, toxinas,
medicamentos.
c. Función endocrina: a través de la cual se sintetiza eritropoyetina, y por lo que
se lleva a cabo el sistema renina-angiotensina.

8
Estas funciones se llevan a cabo en diferentes zonas del riñón. La función excretora y la
reguladora se consiguen con la formación y la eliminación de orina con la composición
adecuada a la situación del plasma del glomérulo, éste circulará por las diferentes porciones
del túbulo donde se va modificando su composición hasta formar una orina de composición
definitiva, que se elimina a través de la vía excretora al exterior. (Tapia, 2011)
- Filtración glomerular.
La filtración glomerular se define como “la formación de un ultrafiltrado a partir de plasma
que pasa por los capilares glomerulares.” Este ultrafiltrado presenta pequeños solutos que son
capaces de atravesar la membrana semipermeable que forma las paredes de los capilares. La
orina primitiva está constituida por agua y solutos muy pequeños con una concentración igual
a la del plasma, no presentan células u otras sustancias de elevado peso molecular.
Únicamente las fuerzas físicas son las responsables del filtrado. Existen tres presiones, la
sanguínea en el interior del capilar que facilita la filtración, la presión oncótica que es
provocada por proteínas del plasma y por último la presión hidrostática del espacio urinario,
estas dos últimas actúan en contra de la filtración. El conjunto de estas fuerzas condicionan la
cantidad de filtrado que el glomérulo produce. (Tapia, 2011)
Podemos definir el Índice de Filtración Glomerular (GFR) como el parámetro que indica la
capacidad de eliminación del riñón:
- GFR adultos/ niños: 100-120 ml/m
- GFR lactantes menores de 6 meses: 50 ml/m
De forma general, la disminución del GFR cursa de forma asintomática hasta los 30 ml/m. A
partir de ese momento, la composición anormal del plasma provoca la aparición de síntomas.
(Peña et al 2008)
Para la medición del filtrado glomerular existen diferentes métodos:
Aclaramiento de inulina: es el procedimiento más exacto, pero presente un gran
inconveniente, al tratarse de una sustancia no endógena debe infundirse durante la
realización de la prueba.

9
Concentración de urea plasmática: prueba poco fiable, ya que la urea se filtra a través
del glomérulo, se reabsorbe y también se secreta por el túbulo renal.
Concentración de creatinina plasmática: es el método más utilizado, ya que la
creatinina se produce en el organismo, es filtrada en el glomérulo y no sufre grandes
modificaciones en el túbulo renal. (Tapia, 2011)
3.1.2 Insuficiencia renal: definición y clasificación
Según las guías KDIGO 2012 (Kidney Disease Improving Global Outcomes) que fueron
publicadas en 2013 la IRC puede definirse (con independencia del diagnóstico clínico que
presente) como: “la presencia durante al menos tres meses de al menos una de las siguientes
situaciones: Filtrado Glomerular (FG) inferior a 60 ml/min/1,73 m2 y/o Lesión renal,
definida por la presencia de anormalidades estructurales o funcionales del riñón, que puedan
provocar potencialmente un descenso del FG.” Las guías explicitan “con implicaciones para
la salud”. (Vargas, F. 2015)
La insuficiencia renal (IR) se define como “un síndrome caracterizado por la disminución de
forma lenta, progresiva e irreversible del número de nefronas con la consiguiente pérdida de
funcionamiento de los riñones. Dicha pérdida da lugar a una disminución lenta y progresiva
del filtrado glomerular.” (Peña et al 2008)
La insuficiencia renal se clasifica en:
- IR Aguda: reversible en la mayoría de los casos, que se clasifica en:
o IRA Leve.
o IRA Moderada.
o IRA con fallo multiorgánico.
- IR Crónica: irreversible, a su vez se clasifica en función del índice de filtrado
glomerular (GFR):

10
Tabla 1. Clasificación de la IRC en función del índice de filtración glomerular.
FASE DE IRC GFR DESCRIPCIÓN
1 90 ml/m Función renal normal aunque
con hallazgos anormales en orina
o con alteraciones genéticas que
apuntan a una enfermedad renal
2 60-89 ml/min Ligera disminución de la función
renal. Aparición de otros
hallazgos que apuntan a la
insuficiencia renal
3 30-59 ml/m Función renal moderadamente
disminuida.
4 15-29 ml/m Función renal severamente
disminuida
5 <15 ml/m Insuficiencia muy severa o
Insuficiencia renal crónica
Terminal (denominada en
ocasiones Insuficiencia Renal
Establecida)
Fuente: (Peña et al 2008)
Cada tipo y clase de enfermedad precisa unos cuidados específicos. (Peña et al 2008)
3.1.3 Epidemiología
Alrededor de 4 millones de personas presentan ERC en el territorio español, 50.909 se
encuentran en tratamiento renal sustitutivo (TRS), la mitad de ellas en diálisis y el resto
presentan un trasplante renal funcionante.
6000 personas con insuficiencia renal van progresando, cada año, hasta la necesidad de
seguir una de las tres opciones de TRS: hemodiálisis (HD), diálisis peritoneal (DP) y
trasplante renal (Tx).
El envejecimiento es un factor que hace que la prevalencia de ERC vaya aumentando de
forma progresiva (22% son mayores de 64, y 40% son mayores de 80 años). Algunos
registros evidencian que en los últimos años existe una tendencia creciente.

11
Según el Registro Español de Enfermos Renales en el año 2012, “el 80% de los pacientes
incidentes en TSR lo hicieron mediante HD, un 16.4% empezaron DP y el resto, 3.5%
iniciaron TSR directamente con un Tx renal.” (Vargas, 2015)
La ERC es un problema emergente en todo el mundo. En España, según los resultados del
estudio EPIRCE (Epidemiología de la Insuficiencia Renal Crónica en España), diseñado para
conocer la prevalencia de la ERC en nuestro país y promovido por la Sociedad Española de
Nefrología (SEN) con el apoyo del Ministerio de Sanidad y Consumo, se estimó que
“aproximadamente el 10% de la población adulta sufría de algún grado de ERC, siendo del
6,8% para los estadios 3-5 aunque existían diferencias importantes con la edad (3,3% entre
40-64 años y 21,4% para mayores de 64 años).”
3.1.4 Factores de riesgo en IRC
Según evidencia el registro oficial de Diálisis y Trasplantes de la Sociedad Española de
Nefrología la ERC está asociada a ciertas patologías crónicas con alta prevalencia como son
diabetes, hipertensión arterial, insuficiencia cardiaca y cardiopatía isquémica.
Aproximadamente el 40 % de la población española con enfermedad renal no diagnosticada
tienen más probabilidades de fallecer por problemas cardiovasculares incluso antes de
acceder al programa de diálisis. (Vargas, 2015)
Imagen 2. Factores de riesgo de la enfermedad renal crónica

12
Fuente: (Vargas, 2015)
3.1.5 Prevención en IRC
En los primeros estadios de la enfermedad, los pacientes suelen estar sin diagnosticar (ERC
oculta), ya que suele ser asintomática y en la mayoría de las ocasiones se detecta valorando
otra condición comórbida.

13
La detección precoz de este tipo de pacientes mejoraría las posibilidades de tratamiento,
permitiría el retraso en la progresión de la enfermedad y por último, disminuiría los costes
sanitarios, la morbimortalidad y la iatrogenia.
Para detectar de forma precoz la enfermedad se recomienda la evaluación del FG y
albuminuria una vez al año como mínimo, en pacientes con factores de riesgo tales como:
- Personas mayores de 60 años
- Historia familiar de ERC
- Masa renal disminuida
- Bajo peso al nacer
- Antecedentes de enfermedad cardiovascular (ECV) ( hiperlipidemia, obesidad,
fumadores)
- HTA
- Diabetes tipo 2 o tipo 1 evolucionada
- Sujetos con otros factores de riesgo de ECV
- Enfermedades obstructivas del tracto urinario
- Pacientes en tratamiento prolongado con fármacos nefrotóxicos
- Antecedentes de IRA
- Pacientes con infecciones crónicas, enfermedades autoinmunes y neoplasias
El diagnóstico tiene que persistir durante más de tres meses y no solo basarse en la
determinación del FG y albuminuria. (Vargas, 2015)
3.1.6 Terapia sustitutiva en IRC: diálisis y tipos
Con la evolución de la insuficiencia renal crónica (IRC) se va perdiendo la capacidad de
funcionamiento de los riñones que hace que disminuya la capacidad de eliminación de
creatinina y urea, por lo que el paciente entra en situación de “Prediálisis”, donde se
intensifican los controles médicos.

14
Al final aparecerá la insuficiencia renal terminal (IRT) porque los riñones serán casi incapaces
de realizar ninguna de sus funciones (depuradora, reguladora y endocrino-metabólica).
Se origina una retención de productos metabólicos tóxicos y una alteración del volumen, de la
concentración de solutos y del equilibrio ácido-base del organismo debido a la pérdida de la
función reguladora y depuradora.
La pérdida de la función endocrino-metabólica (producción de calcitriol y eritropoyetina)
supondrá una disminución en la calidad de vida del paciente, aunque no supondrá un peligro
para la vida del paciente. (Tapia, 2011)
o Diálisis
Para Tapia (2011), la diálisis se puede definir como “el proceso artificial de filtración de los
productos de desecho y la eliminación del exceso de líquidos del organismo, en el momento
en que los riñones no pueden efectuarlo normalmente.” Es una técnica basada en un principio
físico-químico denominado osmosis en el que se produce un intercambio de sustancias, a
través de una membrana. Dicho trasvase dependerá del grado de concentración de las
sustancias y de las características de la membrana (superficie y permeabilidad). Mediante la
diálisis se pretende lograr que a través de una membrana semipermeable, el exceso de líquido
y las toxinas de la sangre que no se puede desechar por la orina, se transfieran a un “líquido
de diálisis” para eliminarlos. Por tanto el objetivo de la diálisis es mejorar la capacidad de
realizar las actividades diarias del paciente, mejorando la comodidad, permitiéndole ingerir
una dieta razonable, ayudando a mantener una tensión arterial normal y evitar la progresión de
la neuropatía urémica y el resto de las complicaciones secundarias de la insuficiencia renal. Se
pretende disminuir los valores sanguíneos de un número limitado de partículas solubles,
corregir los trastornos de iones y controlar el equilibrio ácido-base
Existen varios procedimientos de depuración extrarrenal para realizar la sustitución de las
funciones renales. Según el tipo de membrana semipermeable utilizada, se pueden distinguir
dos tipos: (Tapia, 2011)
Hemodiálisis: procedimiento a través del cual se produce la extracción de sangre
mediante un acceso vascular adecuado y su bombeo hacia el riñón artificial. Allí la
sangre pasa a través del dializador, que es un filtro donde es depurada y pasa a la
sangre de nuevo. La membrana semipermeable mantiene separados la sangre y el
líquido de diálisis, el agua y los solutos de bajo peso molecular pueden pasar al líquido

15
de diálisis a través de los poros de la membrana, pero los grandes solutos (proteínas)
permanecen en el plasma.
Diálisis peritoneal: procedimiento no extracorpóreo donde se eliminan toxinas de
forma indirecta a través del líquido peritoneal del paciente. Se utiliza el peritoneo
como membrana semipermeable, aprovechando su extensa superficie y rica
vascularización. Se coloca un catéter peritoneal en el fondo de saco de Douglas, donde
se introduce una solución dializante y tras un periodo de equilibrio de solutos se
elimina mediante difusión hacia el líquido de diálisis y éste se drena al exterior por
gravedad.
Aunque en los últimos tiempos han irrumpido otros procedimientos: (Tapia, 2011)
Hemofiltración: procedimiento similar a hemodiálisis, utilizado para sustituir
temporalmente la función renal. Se utiliza un hemofiltro que presenta una membrana
de alta permeabilidad, en la que se lleva a cabo una ultrafiltración eliminando líquidos
y sustancias con bajo peso molecular, por medio del transporte convectivo.
Hemodialfiltración: procedimiento en el que se combinan la difusión y el transporte
convectivo, es un tratamiento especial para la IRCT que utiliza las ventajas de la HD y
la hemofiltración para eliminar tanto sustancias de alto como de bajo peso molecular.
Hemoperfusión: elimina toxinas mediante la perfusión de sangre sobre una superficie
de material absorbente (resina/carbón).
En respuesta a la pregunta de cuál sistema de diálisis es mejor, la respuesta es que no hay uno
mejor que otro, cada una tienes sus ventajas e inconvenientes, dependiendo de las
características del paciente, tales como, circunstancias personales, laborales o características
de su organismo se utilizará un tipo determinado de tratamiento. (Tapia, 2011)
3.1.7 Complicaciones agudas en hemodiálisis
Para Valderrábano Quintana F. dentro de las complicaciones en hemodiálisis podemos
englobar “aquellas enfermedades que aparecen asociadas a la técnica dialítica.” Por
complicaciones agudas entendemos que son “aquellas que aparecen durante la sesión o en las
horas posteriores a la sesión de diálisis.” Es primordial tanto prevenir como tratar las
complicaciones que puedan aparecer por la sesión de hemodiálisis.

16
Las principales complicaciones que pueden aparecer durante o en las horas posteriores a la
sesión de hemodiálisis son: (Valderrábano Quintana F)
- Hipotensión: causada de forma frecuente cuando disminuye de forma excesiva el
volumen plasmático, cuando las resistencias vasculares se ajustan de forma
inadecuada y por un insuficiente gasto cardiaco.
- Náuseas y vómitos: asociadas con las hipotensiones o relacionadas, en ocasiones, con
la toma de comidas (en predialisis o durante la sesión) que pueden ser indigestas.
- Calambres: suelen aparecer al final de la sesión y desaparecen cuando la sangre es
retornada al paciente. Puede aparecer por causas que dependen de la propia técnica
(hipotensión, líquido de diálisis con concentración baja de Na o ultrafiltración de
forma excesiva), o por causas que dependen del paciente (hipocalcemia,
hipomagnesemia, isquemia muscular…)
- Cefalea: complicación muy frecuente que suele aparecer al final de la sesión y persiste
después de la misma.
- Hipersensibilidad o reacciones alérgicas: sus causas son múltiples, se valorará su
gravedad, momento de aparición, evolución y factores que lo desencadenan.
- Fiebre: cuando la temperatura corporal aumenta por encima de los 37ºC en pacientes
urémicos suele tener un significado clínico, ya que este tipo de pacientes suelen tener
su temperatura corporal disminuida de forma habitual. La aparición repentina de fiebre
acompaña de escalofríos hace sospechar la presencia de un proceso infeccioso causado
frecuentemente por la infección del acceso vascular (FAVI o catéter).
- Arritmias: la aparición repentina durante la sesión nos obliga a sospechar la presencia
de alguna enfermedad subyacente.
- Hipoxemia: suele aparecer al principio de la sesión de diálisis, es muy importante su
prevención ya que pone de manifiesto que la hemodiálisis no se tolera.
- Hemólisis: complicación muy grave que aparece durante la sesión, que hay que
diagnosticar de inmediato, y clínicamente se puede manifestar por dolor toracico,
dolor de espalda, presión retroesternal y disnea.

17
3.1.8 Farmacología en IRC
El tratamiento de la IRCT es muy variado y muy específico, está compuesto básicamente por:
1) Antihipertensivos:
- Diuréticos:
Tiazidas.
Compuestos sulfamídicos.
Diuréticos del asa.
Fármacos ahorradores de potasio.
- Inhibidores adrenérgicos periféricos: actúan inhibiendo la actividad del sistema
nervioso adrenérgico (simpático) (SNS) que influye en la presión arterial. Podemos
distinguir distintos tipos:
Con acción central periférica.
Con acción central.
Alfabloqueantes.
Betabloqueantes.
Alfa y betabloqueantes combinados.
- Vasodilatadores:
De acción directa (minidoxil)
Los antagonistas de calcio (nifedipino): inhiben la entrada de iones de
calcio al interior de las células. Producen una reducción de la
hipertrofia cardiaca y han demostrado su eficacia en la HTA primera.
Inhibidores de la enzima conversora de la angiotensina (enalapril):
inhiben la reabsorción de agua y sodio al disminuir la formación de
angiotensina II.

18
Bloqueantes del receptor de angiotensina II (losartán): actúan sobre el
sistema renina-angiotensina-aldosterona, también disminuyen la
tendencia de las arterias pequeñas a estrecharse impidiendo que se
genere angiotensina II.
2) Quelantes del fósforo y del potasio: son sustancias que unidas al fósforo o al potasio
inhiben su absorción.
Entre los Quelantes del potasio el más conocido es el poliestireno sulfonato cálcico (se toman
antes de la comida y disuelto en agua).
Entre los Quelantes de fósforo podemos encontrar:
Quelantes que contienen aluminio (hidróxido de aluminio).
Quelantes que contienen calcio (carbonato de calcio y acetato de
calcio).
Quelantes sin calcio ni aluminio (sevelamer y renagel)
3) Antianémicos: la anemia es un cuadro propio de la IRCT.
- EPO: la eritropoyetina en condiciones normales está producida por el riñón y se
encarga de estimular a las células madre de la médula ósea, para que aumenten la
producción de glóbulos rojos (eritrocitos), como los pacientes con IRCT no la
producen, se administra por vía IV o SC.
- Vitamina B5
- Ácido fólico
- Preparados de Hierro
4) Tratamientos de todas las posibles complicaciones o enfermedades concomitantes:
bicarbonato, antihistamínicos, estatinas y fibratos.
(Peña et al 2008)

19
3.1.9 Recomendaciones nutricionales en hemodiálisis
La inclusión en un programa de hemodiálisis presenta consecuencias a nivel dietético:
- Restricción de agua y metabolitos (fósforo, potasio, sodio...)
- Suspensión de la restricción proteica.
Es necesario controlar especialmente el aporte de fósforo, potasio, y líquidos, ya que su
acumulación puede tener consecuencias muy graves para el paciente (enfermedad ósea renal,
hiperparatiroidismo, hiperpotasemia, edema agudo de pulmón). (Peña et al 2008)
Tabla 2. Aportes nutricionales recomendados en hemodiálisis.
Aporte energético Pacientes con actividad física
normal: 35-50 kcal/ kg
Pacientes ancianos o con poca actividad
física: 30-35 kcal/kg
Aporte proteico 1-1.2 g/kg/día
Aporte de fósforo 600-1200 mg /día
Aporte de calcio 1500-1200 mg/día
Aporte de potasio 1500-2000 mg/día
Aporte de líquidos (24 horas) Pacientes con diuresis : diuresis de 24
horas + 500 mL
Pacientes anúricos: El paciente no debe
superar los 2-3 kg de peso ganado, por
alimentos líquidos o sólidos, entre dos
sesiones de HD.
Fuente: (Peña et al 2008)

20
3.2 Justificación
Desde que se inició la utilización de alternativas de tratamiento sustitutivo renal (TSR) el
número de enfermos que se someten a este tipo de terapias presenta una progresión lineal cada
año, sin que exista una estabilización, por el momento, de la incidencia. En el territorio
español aproximadamente unos 45.000 enfermos son tratados a través de algún tipo de TRS.
(Rodríguez, Gutiérrez, 2004)
Según Vargas (2015), “La IRCT ha pasado de ser una enfermedad grave que afecta a pocos
individuos y que debía ser atendida por nefrólogos a ser una patología común de gravedad
variable que precisa su conocimiento por otras especialidades y por las autoridades sanitarias.
Es un importante problema de Salud Pública, lo que hace aconsejable no solo su diagnóstico y
detección precoz, sino también aumentar el grado de conocimiento y coordinación transversal
entre los distintos niveles asistenciales” (Vargas, 2015).
Como señala Bueno, Martos, Avilés, Gómez (2016) es fundamental una buena instrucción de
los profesionales de enfermería en este ámbito, ya que son los principales responsables de
llevar a cabo una técnica complicada con numerosas complicaciones.
Por todo lo anterior y por la realización de mi Practicum VI en la unidad de diálisis del
Complejo Hospitalario de Jaén fundamento la realización de mi Trabajo Fin de Grado.
4. OBEJTIVOS
- Conocer los accesos vasculares para pacientes en hemodiálisis, identificando ventajas
y problemas asociados con cada tipo de acceso.
- Valorar la calidad de vida y los factores que afectan a la misma del paciente con IRC
sometido a hemodiálisis.
- Describir los cuidados a los que son sometidos los pacientes en hemodiálisis.

21
5. METODOLOGÍA
5.1 Diseño.
Revisión bibliográfica que sintetiza información relacionada con el tema y los objetivos a
tratar.
5.2 Estrategia de búsqueda.
Estudio basado en una revisión de la literatura para identificar los documentos más relevantes
sobre cuidados proporcionados por el profesional de enfermería a pacientes sometidos a
hemodiálisis, calidad de vida de los pacientes sometidos a hemodiálisis y accesos vasculares
portados por los pacientes que acuden a la unidad de diálisis con sus principales ventajas e
inconvenientes. Realizando por ello una búsqueda electrónica en las que se han utilizado las
siguientes bases de datos y otros recursos ofrecidos por la biblioteca de la Universidad de
Jaén: CUIDEN PLUS, COCHRANE, SCIELO Y GOOGLE ACADÉMICO, también se ha
consultado la página web de la Sociedad Española de Nefrología (S.E.N). Además también se
consultaron tres libros, el primero y el segundo obtenido a través de la biblioteca virtual de la
Universidad de Jaén “Tcae en Hemodiálisis” y “Proceso de cuidado nutricional en la
enfermedad renal crónica: manual para el profesional de la nutrición” respectivamente, el
tercero obtenido en la unidad de diálisis de Complejo Hospitalario de Jaén “Atención
Avanzada al Paciente Renal”.
Para elaborar este trabajo se comenzó una búsqueda documental en febrero del año 2017. Las
palabras clave utilizadas han sido: “IRC”, “hemodiálisis”, “accesos vasculares” y “calidad de
vida relacionada con la salud”.
Las cadenas de búsqueda empleadas han sido las siguientes:
- “IRC”
- “Insuficiencia renal crónica AND Hemodiálisis”
- “Hemodiálisis”
- “Accesos vasculares AND hemodiálisis”
- “Calidad de vida AND hemodiálisis”

22
Con los artículos encontrados, se ha realizado una revisión en los que se han seleccionado los
documentos más apropiados, cumpliendo con los criterios de selección que se reflejan en el
apartado siguiente.
5.3 Criterios de selección.
En la presente revisión se han utilizado una serie de criterios para acotar la búsqueda, éstos se
exponen a continuación:
- Artículos que describen los cuidados a pacientes con IRC.
- Documentos donde se reflejan los factores que afectan a la calidad de vida relacionada
con la salud (CVRC) de los pacientes sometidos a tratamiento de hemodiálisis.
- Documentos que describen los tipos de accesos vasculares, ventajas e inconvenientes
de cada tipo de acceso, así como protocolos de actuación.
- Población de estudio: pacientes con IRC sometidos a tratamiento renal sustitutivo.
- Restricción de idioma: español, portugués e inglés.
- Restricción de tiempo: estudios que fueran publicados entre los años 2000 y 2017, con
la finalidad de encontrar los documentos más recientes y notorios sobre protocolos de
cuidados y Calidad de Vida Relacionada con la Salud de este tipo de pacientes
sometidos a terapia de hemodiálisis.
- Artículos a texto completo (full text), este criterio se podía encontrar en algunas de las
bases de datos consultadas, siendo muy útil para la recopilación de datos.

23
5.4 Descripción general de los resultados de búsqueda.
Tabla 3. Descripción de los resultados de búsqueda. Elaboración propia.
Palabras clave
/Cadena de
búsqueda
Bases de
Datos
Nº
documentos
encontrados
Nº
documentos
revisados a
título/resumen
Nº
documentos
descartados
Nº
documentos
revisados
por
completo
Muestra
final
“IRC” Cuiden Plus 65 50 38 12 1
“Hemodiálisis” Cuiden Plus 32 32 16 16 3
“Accesos
vasculares
AND
hemodiálisis”
Cuiden Plus 33 33 25 8 3
“IRC AND
hemodiálisis”
Scielo 277 270 244 27 2
“Accesos
vasculares
AND
hemodiálisis”
Scielo 23 23 17 6 2
“Calidad de
vida AND
hemodiálisis”
Scielo 72 72 60 12 4
“IRC” Cochrane 31 26 20 6 0
“Hemodiálisis” Google
académico
13 13 10 3 3
TOTAL 546 519 430 90 18
6. RESULTADOS
La presente revisión está compuesta por 18 artículos que cumplen una serie de criterios de
selección recogidos en el apartado anterior de metodología. 7 artículos hacen referencia a la
Calidad de Vida Relacionada con la Salud y los factores que la condicionan en pacientes
sometidos a HD. Existen otros 6 que hacen referencia a las los accesos vasculares portados
por los pacientes en hemodiálisis, con sus ventajas e inconvenientes. Por último 6 documentos

24
hacen referencia a los cuidados proporcionados a los pacientes que se encuentran en terapia
renal sustitutiva. Mencionar que 3 de los artículos utilizados explicaban tanto los tipos de
accesos vasculares, como los cuidados proporcionados a los pacientes durante la sesión de
hemodiálisis. Por último 3 artículos encontrados en la búsqueda realizada en las bases de
datos han sido utilizados para la introducción de la revisión, 2 de ellos usados exclusivamente
en la introducción y 1 de ellos usado en introducción y en el apartado 6.2 de la presente
revisión.
6.1 Calidad de vida relacionada con la salud (CVRS) en pacientes sometidos a
hemodiálisis (HD)
Tabla 4. Estudios sobre CVRS y factores que afectan a la misma. Elaboración propia
Autores. País Título Contenido
(Alarcón, Farías, Barrios, 2009).
Chile
“Factores que influyen en la
percepción de calidad de vida de
personas adultas bajo terapias de
sustitución renal.”
Revisión bibliográfica que tiene
como objetivo conocer los
factores que condicionan la
calidad de vida de los pacientes
sometidos a terapias de
sustitución renal, utilizando
elementos conceptuales del
modelo de autocuidado de
Dorothea Orem.
(Lozano, Romero, 2015). España
(Huelva)
“Calidad de Vida del paciente en
Hemodiálisis.”
Estudio multicéntrico cuyo
objetivo principal es describir la
CVRS de los pacientes
sometidos a HD de la provincia
de Huelva.
(Pelayo, Martínez, Cobo,
Gándara, Ibarguren, 2015)
“Evaluación del dolor y
adecuación de la analgesia en
pacientes en tratamiento con
hemodiálisis.”
Estudio descriptivo transversal
cuyo objetivo fue valorar el
dolor intradiálisis y el dolor
fuera de diálisis a través de la
escala Brief Pain Inventory
(BPI)
(Ahís, Peris, Meneu, Pérez,
Bonilla, Panizo, 2017). España
“Impacto subjetivo de las
estrategias no farmacológicas de
Estudio observacional
transversal cuyo objetivo es

25
(Castellón) mejora de la calidad de vida y el
cumplimiento terapéutico en
pacientes en hemodiálisis.”
evaluar el impacto en la calidad
de vida percibida de un
programa de educación
nutricional mediante técnicas
motivacionales, mediante la
escala de calidad de vida
validada para pacientes con
ERC.
Costa, Pinheiro, Medeiros,
Costa, Cossi, (2016). Brasil
“Calidad de vida en pacientes
con insuficiencia renal crónica
en hemodiálisis.”
Estudio descriptivo transversal
cuyo objetivo fue analizar la
calidad de vida de los pacientes
con ECR en HD, utilizando un
cuestionario sociodemográfico y
el WHQQOL-BREF.
Seguí, Amador, Ramos, (2010).
España
“Calidad de vida en pacientes
con insuficiencia renal crónica
en tratamiento con diálisis.”
Estudio descriptivo de corte
transversal cuyo objetivo fue
evaluar la calidad de vida y las
características de los pacientes
con IRC utilizando el
cuestionario SF-36.
Cunha, Vasconcelos, Alves,
Santana, De Oliveira, (2011).
Brasil
“Evaluación de la calidad de
vida de pacientes de
insuficiencia renal crónica en
diálisis renal.”
Estudio descriptivo que evalúa la
calidad de vida de personas con
IRC a través del cuestionario
KDQOL-SF.
- Como afirma Alarcón, Farías, Barrios, (2009) existe efectivamente un deterioro en la
CVRS en los pacientes con IRCT sometidos a HD, en primer lugar la persona tiene
que enfrentarse a una enfermedad crónica y por consiguiente a su tratamiento que es
invasivo y periódico, todo esto conlleva un alto costo para el propio paciente y para su
familia a nivel físico, psicológico, social y económico. Existen una serie de factores
que aumentar la percepción de calidad de vida (CV) de dichos pacientes, como un
mayor ingreso económico, un núcleo familiar más funcional, mayor nivel educativo,
comprensión de la enfermedad que padecen, poseer un estilo de afrontamiento
optimista y un mayor nivel de autocontrol. Por otra parte, existen una serie de factores
que disminuyen la percepción de CV, como son edad avanzada, género femenino,
nivel de autonomía bajo, presencia de otras enfermedades como Diabetes Mellitus

26
(DM), deterioro cognitivo, depresión, tiempo de recuperación después de la sesión de
HD y percepción de distancia emocional con el equipo de salud.
- Lozano, Romero, (2015) utilizando la versión española del Cuestionario de Salud SF-
36 administrado a la población sometida a HD de la provincia de Huelva señala las
diferencias en el estado de salud percibido según el sexo, siendo peor en las mujeres
sobre todo en los aspectos físicos. Por lo que se podría decir que la mujer sometida a
HD expresa un mayor grado de disfunción asociada a la enfermedad y por tanto peor
CVRS.
Es un hecho a destacar que la mayoría de los pacientes sometidos a HD presentan una
edad superior a los 60 años, esta elevada edad, con las numerosas repercusiones a
todos los niveles, se traduce en una peor calidad de vida en pacientes añosos. Los
pacientes dializados en el turno de tarde presentan una menor adaptación a los roles
sociales, esto ocurre por el horario vespertino de la sesión, es un hecho a destacar que
los pacientes que se dializan en centros hospitalarios presentan una función física, así
como un rol físico, inferior de los que se dializan en centros satélite o extra-
hospitalarios. También el AV juega un papel importante en la CVRC de tal manera
que, los pacientes que se dializan con catéteres expresan que le interfiere para sus
actividades diarias y su trabajo.
- Para Pelayo, Martínez, Cobo, Gándara, Ibarguren, (2015), otro aspecto muy
importante y que afecta directamente a la CVRS es el dolor, los datos obtenidos en su
estudio muestran una alta prevalencia de dolor, es un síntoma muy común en el
paciente sometido a HD. El dolor músculo-esquelético es la principal causa de dolor
intradiálisis, el principal foco de dolor seria en la espalda. También es más frecuente el
dolor intradiálisis (DID) que el dolor fuera de diálisis (DFD), debido a que a las causas
habituales de dolor se les unen las propias de la sesión de HD como son cefaleas,
calambres, acceso vascular…El dolor interfiere en aspectos que afectan directamente a
la calidad de vida como son realización del trabajo habitual, estado de ánimo y sobre
las relaciones sociales. Cabe destacar que el dolor es más frecuente cuanto mayor es el
tiempo de permanencia en la unidad de HD, debido principalmente a la aparición de
patologías asociadas como por ejemplo la osteodistrofia renal. Podemos decir por
tanto que el dolor es un síntoma muy frecuente en estos pacientes afectando

27
negativamente a su calidad de vida, ya que afecta tanto a su vida cotidiana como
durante las sesiones de HD.
- Ahís, Meneu, Pérez, Bonilla, Panizo, (2017) afirman que los pacientes en HD
presentan una gran cantidad de comorbilidades que tienen un gran impacto sobre la
CVRS, entre otros la nutrición juega un papel muy importante en el tratamiento de
este tipo de enfermos, ya que existe riesgo de malnutrición derivado del
incumplimiento dietético por miedo a los alimentos, principalmente por falta de
conocimiento. Las restricciones tanto en la alimentación como en los líquidos son la
principal preocupación de este tipo de pacientes, mediante programas de educación
para la salud se logró mayor cumplimiento y mayor satisfacción general de los
pacientes, y por tanto un aumento de la calidad de vida percibida.
- Costa, Pinheiro, Medeiros, Costa, Cossi, (2016) analizaron la calidad de vida de los
pacientes en el Centro de Hemodiálisis de Cajazeiras en Brasil utilizando dos
instrumentos, un cuestionario dirigido a la caracterización sociodemográfica de los
participantes y otro referente al análisis de su calidad de vida, Whoqol-bref, este
último utiliza cuatro dominios: físico, psicológico, social y ambiental.
El domino más perjudicado fue el físico (DF), seguidos del psicológico (DP) y del
ambiental (DA) que también presentaron unas medias bajas, el dominio social (DS)
fue el más preservado.
Que el dominio físico sea el más perjudicado refleja la presencia de una enfermedad
crónica, con un tratamiento incómodo que además genera dolor, así como la
dependencia a la terapia renal sustitutiva y a la medicación. Todo lo anterior
mencionado genera fatiga, disminuye la movilidad del paciente, afecta al sueño y al
reposo, al trabajo y en general a la vida cotidiana. Que el dominio ambiental obtuviera
también una media baja demuestra que con el tratamiento de HD existen dificultades
para el ocio, para la adquisición de nuevas habilidades, incluso para desplazarse de un
lugar a otro. Por otra parte el dominio social obtuvo mejor media que el resto,
reflejando que a pesar de la enfermedad y el tratamiento los pacientes con ERC
mantienen buenas relaciones personales, actividad sexual y apoyo sexual.
- Seguí, Amador, Ramos, (2010) realizaron un estudio de la calidad de vida en pacientes
sometidos a hemodiálisis en un centro de Tarragona, para ello utilizaron el
cuestionario de salud SF-36. En primer lugar queda reflejado que la calidad de vida
del paciente sometido a diálisis presenta una disminución importante respecto a la
población en general, no solo, en el estado físico, sino, en el rol emocional. Se puede

28
observar que la salud general está muy por debajo de la media debido a la propia
enfermedad y por otras patologías de base que suelen rodear a estos pacientes como
diabetes, cardiopatía isquémica, isquemia crónica…
- Cunha, Vasconcelos, Alves, Santana, De Oliveira, (2011) a través del cuestionario
KDQOL-SF evaluaron la calidad de vida de paciente con ERC tratados en la unidad
de hemodiálisis de un hospital universitario de Brasil. De las categorías que
obtuvieron puntuaciones más bajas destaca la sobrecarga que produce la enfermedad
renal, refleja que para los pacientes renales tener una enfermedad crónica y ser
sometidos a tratamiento con HD, produce complicaciones físicas y psicológicas dando
lugar a un cambio enorme en la vida del paciente. El segundo resultado más bajo fue
la función física alterada, lo que refleja la gran dificultad que presentan estas personas
para la realización de las actividades de la vida diaria. Por último las bajas
puntuaciones relativas a salud general y apoyo social demuestran la insatisfacción de
los pacientes sobre tiempo y el apoyo recibido por sus familiares y amigos y también,
una evaluación negativa de su situación actual y global de salud.
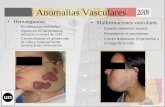
6.2 Tipos de Accesos Vasculares en pacientes sometidos a hemodiálisis; ventajas e
inconvenientes.
El incremento de la incidencia y prevalencia de la enfermedad crónica renal terminal (ECRT)
y, como consecuencia de la necesidad de hemodiálisis (HD), a aumentado de forma
significativa en los últimos tiempos. Para que la técnica dialítica pueda llevarse a cabo es
indispensable la realización de un acceso vascular (AV). (López, Pereiro, 2016)

29
Tabla 5. Estudios sobre Accesos Vasculares. Elaboración propia.
Autores. País Título Contenido
López, Pereiro, (2016). España “Cuidados de enfermería en la
fístula arteriovenosa interna
nativa para hemodiálisis.”
Artículo en el que se hace una
explicación integral sobre las
Fístulas Arteriovenosas (FAVI),
definición, complicaciones y
cuidados.
Barba, Ocharan, Foraster,
(2011). España
“Manejo de los accesos
vasculares para hemodiálisis.”
Artículo donde se hace una
valoración del acceso vascular
ideal. También se hace un
análisis de cómo abordar los
problemas más frecuentes de los
AV.
(Rodríguez, Gutiérrez, 2004) “Guía Accesos Vasculares.” Guía donde se explica los tipos
de AV y todos los
procedimientos
Galera, Martínez, Ochando,
(2005). España
“Manejo de los accesos
vasculares para hemodiálisis.”
Principales cuidados aplicados a
los accesos vasculares.
Crespo, Contreras, Casas,
Muñoz, Moreno, Suanes,
(2011). España
“Estudio retrospectivo de las
complicaciones de los catéteres
temporales para hemodiálisis.”
Estudio retrospectivo cuyo
objetivo es analizar las causas de
la retirada de los CVC
temporales y su duración.
Rajoy, Rionda, Pérez, (2014).
España
“Análisis de los factores que
influyen en la aparición de
complicaciones y supervivencia
de los catéteres venosos
centrales para hemodiálisis.”
Estudio descriptivo cuyo
objetivo es realizar un análisis de
los factores más influyentes en la
aparición de complicaciones en
el CVC en HD.
Podemos definir “Acceso vascular” como “aquel punto anatómico por donde se accede al
torrente circulatorio del enfermo renal para extraer y retornar la sangre una vez ha pasado por
el circuito extracorpóreo de depuración renal.” (López, Pereiro, 2016)
Según Barba, Ocharan, Foraster, (2011) “El acceso vascular ideal para hemodiálisis debe
reunir tres características: permitir el abordaje continuado y seguro al sistema vascular,
proporcionar flujos suficientes que permitan suministrar la dosis de diálisis programada y por
último carecer de complicaciones.”

30
Existen tres vías de acceso vascular que puede ser utilizadas por el personal de enfermería en
el inicio de la etapa de diálisis: fístula arteriovenosa nativa (FAVIn), fístula arteriovenosa
protésica (FAVIp) o prótesis vascular y catéter venosos central (CVC)
- Fístula arterio-venosa nativa (FAVIn)
Es la realización de una unión (anastomosis) entre una arteria y una vena del propio paciente,
con objetivo de que la vena se arterialice, de esta forma poder acceder a su punción y que
exista un flujo suficiente para HD. Las arterias y venas implicadas deben reunir una serie de
particularidades para que sean aptas:
Tabla 6. Características de arterias y venas.
ARTERIA VENA
- Ausencia de patología significativa
- Calibre luz > 2 mm.
- Calibre > 2.5 mm en el punto donde se
realiza anastomosis.
- Permeable en todo su trayecto.
- Poseer segmento rectilíneo para facilitar
canulación.
- Profundidad < a 1 cm de la piel.
- Continuidad con el sistema venoso
proximal.
Fuente: (Rodríguez, Gutiérrez, 2004)

31
Los principales puntos anatómicos donde se localiza la FAVIn son:
Tabla 7. Localizaciones más comunes FAVIn.
EXTREMIDADES SUPERIORES EXTREMIDADES INFERIORES
Accesos vasculares nativos (ACN)
Directos: anastomosis entre arteria y
vena en la misma localización
anatómica.
Tabaquera anatómica de la mano.
Muñeca: Radio-cefálica.
Codo: Húmero- Cefálica/ Húmero-
Basílica.
Accesos vasculares nativos (AVN)
Directos: en la práctica habitual no se
realizan.
Fuente: (Rodríguez, Gutiérrez, 2004)
Se considerará como primera opción la fístula radiocefálica en la muñeca, porque permite un
desarrollo mucho mayor de la red venosa y de la superficie de punción. Cuando se agota el
AV cefálico en el antebrazo, se considerará como segunda opción la fístula humerocefálica,
opción de preferencia en ancianos diabéticos y mujeres, ya que sus vasos sanguíneos
periféricos son poco adecuados para la realización de técnicas distales. Se considerara como
tercera opción la fístula humerobasílica con trasposición de vena.
Una vez que se agotan las posibilidades de AV en miembros superiores, se considera la
posibilidad de su implantación en miembros inferiores. (Rodríguez, Gutiérrez, 2004)
Una FAVIn se considera madura cuando su diámetro venoso permite un flujo adecuado y
suficiente para la sesión de HD. Se recomienda un periodo mínimo de cuatro semanas, aunque
es preferible un periodo de tres a cuatro meses. (Rodríguez, Gutiérrez, 2004). Es aconsejable
que la FAVI presente un thrill audible con el fonendoscopio y palpable, debe tener un tono
claro y potente, si fuera piante es muy indicativo de un posible problema de estenosis. (Barba,
Ocharan, Foraster, 2011)
Las complicaciones más frecuentes que afectan a la FAVIn son: (López, Pereiro, 2016)

32
- Trombosis: formación de un trombo en el interior de un vaso sanguíneo, produciendo
una obstrucción parcial o total. Es la principal complicación de la FAVIn, y su
etiología más frecuente es la estenosis.
- Estenosis: es producida por una hiperplasia de la capa íntima de la vena, que se
engrosa y dificulta el paso del flujo sanguíneo. Es la causa más frecuente de trombosis,
la detección precoz de la FAVIn aumenta su duración y disminuye la incidencia de
trombosis.
Los principales signos de alerta de estenosis pueden ser detectados en una sala de HD, y son:
- Presencia de edema y circulación colateral.
- Dificultad para canalización del AV.
- Aspiración de coágulos durante la punción.
- Aumento de la PA negativa.
- Aumento de la PV negativa.
- Imposibilidad de alcanzar la velocidad de bomba prescrita.
- Tiempo prolongado de hemostasia.
- Disminución de la adecuación de diálisis sin motivo aparente.
- Detección de cambios en las características y localización del pulso, soplo y thrill del
AV respecto a controles previos.
- Estenosis venosa central (EVC): estenosis que afecta a las venas subclavias, venas
iliacas o a la vena cava inferior en el abdomen. La viabilidad de la FAVIn se ve
comprometida por la hipertensión venosa que va ligada a la EVC.
Los principales signos de alerta de EVC son el edema y la circulación colateral.
- Infección: complicación poco frecuente causada principalmente por GRAM
POSITIVOS (Stafilococcus Aureus y Stafilococcus Epidermidis).
Los principales signos de infección en las FAVIn son: dolor, tumefacción,
enrojecimiento, edema y drenaje seroso o purulento.

33
- Aneurisma: son dilataciones anormales de las venas. Son antiestéticas y además
supone un problema para los profesionales de enfermería, ya que donde está el
aneurisma hay un adelgazamiento de la pared vascular, y si se punciona en ellos puede
causar un abundante sangrado. Favorece la aparición de trombosis, embolismo,
infección y rotura de la FAVIn.
-Síndrome del robo: producido por una disminución de la irrigación arterial distal
secundaria a la creación de una FAVIn, traducido en una isquemia distal de la
extremidad.
Los principales signos de alerta de síndrome de robo son: frialdad de la mano, dolor, palidez,
cianosis, rigidez, aparición de isquemia grave, con dolor continuo en reposos, debilidad o
parálisis de la mano, úlceras isquémicas o gangrena.
- Hemorragia: asociada a problemas técnicos en la punción y en la coagulación.
Ocasionado por mala canalización de la vena o desgarro de la misma.
- Fístula arterio-venosa protésica (FAVIp):
López, Pereiro, (2016) la define como:”unión entre una arteria y el sistema venoso profundo
a través de un material protésico”, la prótesis que se utiliza de forma más habitual es la de
PTFE de 6mm, puede localizarse tanto en extremidades superiores como inferiores. Tras su
implantación quirúrgica no se debe utilizar de inmediato ya que, pasadas 3-4 semanas se fija
al área circundante de forma espontanea. (López, Pereiro, 2016)
Las complicaciones más frecuentes que afectan a las prótesis vasculares son:
- Síndrome de robo: muy frecuente en diabéticos y vasculópatas.
- Trombosis: se producen principalmente por infecciones o por reducción de la luz del
vaso venoso de drenaje, debido a la proliferación intimal. (López, Pereiro, 2016)
- Catéter venoso central (CVC):
Galera, Martínez, Ochando, (2005) lo define como “Dispositivo que proporciona un acceso al
torrente circulatorio de una forma rápida y permite la realización de una diálisis eficaz.”

34
Podemos clasificarlos en tunelizados y no tunelizados, el tratamiento que se llevara a cabo
por personal de enfermería es el mismo, ya que precisan los mismos cuidados básicos.
Para López, Pereiro, (2016) y Barba, Ocharan, Foraster, (2011), Rodríguez, Gutiérrez, (2004)
el acceso vascular de elección es la FAVIn, ya que presenta menor índice de infección y de
trombosis que las prótesis vasculares y los catéteres.
Una vez que no existe posibilidad de realizar una FAVIn, bien por la ausencia de venas o
arterias adecuadas, se utilizará como segunda opción la prótesis vascular. Si no existiera
posibilidad de implantar ninguno de estos dos AV, se consideraría la opción del CVC
tunelizado, aunque es importante saber que la diálisis realizara a través d un CVC es mucho
menos eficaz que la realizada por una FAVI. (Galera, Martínez, Ochando, 2005) (Crespo,
Contreras, Casas, Muñoz, Moreno, Suanes, 2011). También cabe destacar que los principales
problemas asociados que presenta el CVC son la obstrucción y la infección. (Rajoy, Rionda,
Pérez, 2014)
Como afirma Crespo, Contreras, Casas, Muñoz, Moreno, Suanes, (2011), se ha incrementado
el uso de catéteres venosos centrales (CVC) en la última década, debido principalmente a 3
factores, la edad, comorbilidad de los pacientes y la inclusión de cada vez un número mayor
de pacientes sin AV previo. Aunque existe un mayor uso de CVC tunelizados, los CVC
temporales son utilizados también con relativa frecuencia en los pacientes que precisan HD de
forma urgente. Sin embargo, no están exentos de complicaciones, teniendo en cuenta que la
causa más frecuente de retirada es el déficit de flujo de sangre.
6.3 Cuidados a los pacientes sometidos a hemodiálisis.
Como afirma Galera, Martínez, Ochando, (2005) desde que se inició la HD ha habido
numerosos avances y cambios respecto a los AV, pero siempre se ha necesitado la aplicación
de unos cuidados por parte del personal de enfermería para conseguir tanto el desarrollo como
la prolongación y la supervivencia del AV.

35
Tabla 8. Estudios sobre cuidados de enfermería a pacientes sometidos a hemodiálisis.
Elaboración propia.
Autores. País Título Contenido
Fernández, (2013). España “Cuidado de la Fístula
Arteriovenosa durante la
sesión de Hemodiálisis.”
Artículo donde se explican los
cuidados de las fístulas
arteriovenosas.
Delgado, Ruiz, Latorre,
Crespo, (2016). España
“Factores que influyen en la
supervivencia de la fístula
arteriovenosa interna y su
relación con la técnica de
punción.”
Revisión sistemática
Galera, Martínez, Ochando,
(2005). España
“Manejo de los accesos
vasculares para hemodiálisis.”
Principales cuidados
aplicados a los accesos
vasculares.
López, Pereiro, (2016).
España
“Cuidados de enfermería en la
fístula arteriovenosa interna
nativa para hemodiálisis.”
Artículo en el que se hace una
explicación integral sobre las
Fístulas Arteriovenosas
(FAVI), definición,
complicaciones y cuidados.
Barba, Ocharan, Foraster,
(2011). España
“Manejo de los accesos
vasculares para hemodiálisis.”
Artículo donde se hace una
valoración del acceso vascular
ideal. También se hace un
análisis de cómo abordar los
problemas más frecuentes de
los AV.
Sánchez, Villoria, Muñoz,
Sánchez, Turrión, (2014).
“El ecógrafo como
herramienta de trabajo de
enfermería en hemodiálisis
extrahospitalaria.”
Estudio en el que se explica
las ventajas de la utilización
del ecógrafo para la punción
de la FAVI en hemodiálisis.
Garrido, Sesmero, Ortigosa,
Gruss, (2015)
“Valoración de la
implantación del seguimiento
ecográfico del acceso vascular
autólogo.”
Estudio observacional
retrospectivo en el que se
valoró la eficacia del ecógrafo
para el seguimiento y punción
de los accesos vasculares en
hemodiálisis.
Los cuidados de enfermería se dividen en varias etapas dependiendo del momento evolutivo
en el cual se encuentra la FAVIn: (López, Pereiro, 2016)

36
Cuidados precirugía:
Los cuidados de la FAVI comienzan antes de la realización de la misma, llevando a cabo una
educación sanitaria con el paciente, informando sobre el tipo de AV, ubicación, uso,
funcionamiento y los cuidados a aplicar en ese momento. Es muy importante instruir al
paciente sobre la importancia de preservar su red venosa, desde el momento en el que conoce
que puede necesitar TRS, ya que la pérdida de venas de los brazos en los periodos anteriores a
la fase de enfermedad es la principal razón del fracaso de muchas de las FAVI y como
consecuencia, ponen en riesgo la supervivencia de los pacientes al no disponer de un acceso
competente para poder administrar la dosis necesaria de hemodiálisis. (López, Pereiro, 2016);
(Barba, Ocharan, Foraster, 2011); (Galera, Martínez, Ochando, 2005)
Imagen 3. Preservación de la red venosa del paciente.
Fuente: Galera, Martínez, Ochando, (2005)
Cuidados en el periodo postquirúrgico temprano:
Los cuidados de enfermería se centrarán en evitar el fracaso temprano de la FAVI. (Barba,
Ocharan, Foraster, 2011). Como explica López, Pereiro, (2016) & Galera, Martínez,

37
Ochando, (2005), estos cuidados se deben basar principalmente en la observación y la
valoración:
- Comprobar el thrill, latido y el soplo de la FAVI.
- Control de las constantes vitales para prevenir una posible caída de la TA que podría
provocar una trombosis.
- Control del sangrado de la herida quirúrgica.
- Control de la extremidad intervenida manteniendola elevada durante el reposo para
favorecer el retorno venoso y para evitar la inflamación e isquemia periférica.
- Cada 24h se realizará la cura de la herida si no ha habido sangrado alguno.
- Los puntos se retirarán a partir del séptimo día, si no ha habido complicaciones y
dependiendo del estado de cicatrización de la herida.
- Es muy importante que evite la toma de la TA en el brazo portador del AV y por tanto
compresiones tales como ropa apretada, reloj, pulseras, vendajes oclusivos y
traumatismos en el miembro afectado.
- Mantener la zona de la FAVI seca y limpia mediante lavado diario.
- No utilizar la FAVI para otro fin que no sea la HD.
- No dormir sobre el brazo de la FAVI, evitar ejercicios y levantar peso con el brazo
portador del AV.
- Cubrir el AV en situaciones que se pueda dañar o contaminar (labores del campo,
animales…) y evitar cambios bruscos de temperatura.
- Es de vital importancia informar al personal sanitario sobre la presencia de cualquier
signo de infección: eritema, aumento de la temperatura, dolor, drenaje de sustancia
purulenta, edema y síntomas de isquemia (palidez, frialdad y dolor).
Galera, Martínez, Ochando, (2005) explica que la educación sanitaria al paciente es
fundamental, informando sobre los cuidados que debe realizar, es importante que conozcan
tanto el funcionamiento como el objetivo de las medidas y precauciones que se tienen que
adoptar para evitar su deterioro. Estos cuidados van dirigidos a: Vigilar la función del acceso:
es importante que el paciente explore su AV de forma diaria, debe conocer que son el soplo y
la vibración del AV y saber cómo valorarlos. Es muy importante también, que sepa que debe
comunicar a su consulta de referencia cualquier dolor, endurecimiento de la vena,
disminución o ausencia de vibración. Cabe destacar que el paciente realizara una observación

38
para detectar signos y síntomas de infección e isquemia. (Es muy importante este aspecto en
pacientes con accesos protésicos y pacientes ancianos y diabéticos) .
Cuidados en el periodo de maduración:
Para Fernández, (2013) & López, Pereiro, (2016), el tiempo conocido como periodo de
maduración es aquel en que “se produce la formación de la capa neoíntima y la integración de
la prótesis” en el caso de un acceso protésico, y “la dilatación, aumento de su calibre y
engrosamiento de las paredes de la vena periférica debido a su arterialización”, en el caso de
un acceso autólogo. La maduración del AV hace posible su punción varias veces en semana
produciendo un flujo adecuado para la HD.
En las FAVIn se recomienda un tiempo de maduración mínimo de 4 semanas, (Fernández,
2013) & (López, Pereiro, 2016), en el caso de los accesos protésicos se recomienda un tiempo
mínimo de maduración de 2 semanas, excepto en pacientes de edad avanzada en el que se
recomienda un periodo de maduración más largo, en torno a 1 mes. A partir del tercer día de
la realización del AV se explicarán al paciente los ejercicios recomendados para la dilatación
de la red venosa, tales como compresión manual de pelota para potenciar la musculatura del
antebrazo (FAVI de muñeca), y compresión del brazo para dilatación de la red venosa (FAVI
del codo). (Galera, Martínez, Ochando, 2005)
Durante el periodo de maduración es trabajo de enfermería llevar un seguimiento del AV para
detectar problemas y adoptar las medidas correctivas necesarias. Se controlará principalmente
la dilatación y el aspecto externo, (López, Pereiro, 2016) mediante el examen físico
observamos directamente el trayecto venoso y de esta forma podremos saber el proceso de
maduración en el que se encuentra el acceso. Si existe presencia de circulación colateral
puede ser indicativa de hipertensión venosa por dificultades en el flujo del AV, debido a una
estenosis o trombosis no detectada previamente. La disminución de la vibración y la presencia
de un soplo piante son indicativos también de estenosis. (Galera, Martínez, Ochando, 2005).
Cuidados de la FAVI durante el programa de hemodiálisis:
Como explica Fernández, (2013), desde que se inician las sesiones de HD se inician los
cuidados exhaustivos y protocolizados del acceso vascular, ya que de ellos depende la

39
duración del AV y la calidad de la sesión de HD. El personal de enfermería contribuye
directamente en la supervivencia y permeabilidad del AV, llevando a cabo un abordaje
adecuado del AV y participando en el entrenamiento del paciente en el autocuidado de la
fístula.
Para Fernández, (2013) & Galera, Martínez, Ochando, (2005), los cuidados de enfermería
durante la sesión de HD se pueden dividir en varias fases:
- Cuidados previos a la punción:
Se realizará un examen meticuloso del AV en casa sesión de HD, mediante la observación en
la en la que se valorará el trayecto venoso, existencia de hematomas, estenosis visibles,
aneurismas, edema, frialdad del miembro, enrojecimientos, puntos purulentos y tiempo de
hemostasia tras la retirada de agujas en sesiones previas. Se llevará a cabo también una
palpación donde se valorará la vibración del AV y la existencia de estenosis y
disminución/aumento de la presión en el interior del vaso. La auscultación nos permitirá
valorar el soplo del AV en anastomosis y de todo el trayecto venoso, así como la existencia de
un soplo piante.
Es muy importante disponer de un mapa del acceso en la historia clínica del paciente, ya que
nos permitirá conocer el tipo, la anatomía del mismo y la dirección del flujo para programar la
zona de punción.
- Técnica de punción:
Fernández, (2013) & Galera, Martínez, Ochando, (2005) es el aspecto donde Enfermería tiene
una acción directa, la punción siempre se llevará a cabo de una forma meticulosa evitando
zonas enrojecidas o con supuración, en zonas de hematoma, costra, o en zonas apicales de
aneurismas.
Las zonas de punción se pueden realizar siguiendo distintos métodos, todas tienen ventajas e
inconvenientes, utilizaremos una u otra dependiendo de las características de cada paciente.
Podemos distinguir: (Fernández, 2013) & (Galera, Martínez, Ochando, 2005)
o Área de punción: consiste en realizar las punciones en una zona muy
delimitada de la vena (2-3 cm), esta técnica facilita la punción al estar en una
zona más dilatada, dando suficiente flujo y resultando menos dolorosa para el
paciente, también puede producir la destrucción de la elasticidad de la pared

40
del AV por las punciones repetidas, favoreciendo la aparición de aneurismas y
un mayor tiempo de sangrado.
o Técnica en ojal: consiste en realizar la punción en un único punto utilizando la
misma profundidad y ángulo de punción creando así, un túnel subcutáneo. Esta
técnica disminuye el dolor y el tiempo de sangrado y constituye una técnica
alternativa a pacientes con problemas de punción y accesos pocos
desarrollados.
Estas dos técnicas no son aconsejables en los accesos protésicos ya que pueden provocar la
destrucción del material protésico y la aparición de aneurismas.
o Punción en escalera: consiste en la utilización de toda la zona disponible,
mediante la rotación de los puntos de punción, permite mantener la integridad
cutánea pero produce más dolor y para realizar la técnica necesitaremos un
trayecto venoso bien desarrollado.
Fernández, (2013) & Galera, Martínez, Ochando, (2005) La aguja utilizada debe de cumplir
una serie de requisitos, tiene que ser de acero, de pared ultrafina y tribiselada, con una
longitud de 25-30 mm y su calibre dependerá del tipo de AV, el calibre de la vena y el flujo
sanguíneo que se desea obtener. La punción venosa siempre se hará en dirección proximal (en
el sentido del flujo sanguíneo), mientras que la punción arterial se puede realizar en dirección
distal o proximal para favorecer la rotación en las punciones y dependiendo del estado del
AV. La distancia entre las punciones debe tener el espacio suficiente para evitar la
recirculación, en unipunción la aguja siempre tendrá dirección proximal. Tras la punción el
bisel se ha de girar hacia abajo, ya que facilita la punción en la zona de acceso a la FAVI y
disminuye el sangrado pospunción.
En las primeras punciones es aconsejable la utilización de agujas de calibre pequeño y que
siempre sean realizadas por una misma enfermera experta.
Una correcta técnica de punción incluye otros aspectos que el personal de enfermería debe
tener en cuenta: (Galera, Martínez, Ochando, 2005)
o Comprobación con una jeringa con suero salino la correcta canalización de las
agujas para evitar extravasación y el consiguiente hematoma.

41
o Fijar correctamente las agujas a la piel, para evitar salidas accidentales o
espontáneas.
o Comprobar que el extremo distal de la aguja no daña la pared del vaso.
o Colocación del brazo de forma confortable y segura manteniendo las
punciones y las líneas del circuito a la vista del personal de enfermería.
Otro aspecto a tener en cuenta en las punciones del AV es el uso del ecógrafo, como afirman
Sánchez, Villoria, Muñoz, Sánchez, Turrión, (2014) & Garrido, Sesmero, Ortigosa, Gruss,
(2015) permite la valoración previa y objetiva antes de iniciar las punciones del desarrollo del
AV de nueva creación, también permite el seguimiento para identificar nuevas zonas de
punción y disfunciones en el AV autólogo maduro, mejorando el conocimiento y registro del
mapa vascular de los pacientes de la unidad, por último aumenta la autoconfianza del equipo
de enfermería en el momento de la punción.
- Vigilancia durante la sesión de HD:
Fernández, (2013) & Galera, Martínez, Ochando, (2005) también explican que se mantendrán
durante la sesión de HD unos flujos sanguíneos adecuados (300-500 ml/min) con los que se
obtendrá una eficacia óptima. Debemos de tener en cuenta que en las primeras punciones los
flujos sanguíneos serán ligeramente inferiores (200 ml/min) y se elevarán de forma gradual.
Durante la sesión de HD se evitarán las manipulaciones de las agujas, si es imprescindible
realizarlas ésta ha de hacerse con la bomba parada para evitar cambios brusco de presión
dentro del acceso. Los parámetros hemodinámicos que se deben vigilar durante la sesión para
detectar posibles disfunciones del AV son: el flujo de acceso, flujo del circuito sanguíneo,
presiones dinámicas (presión arterial prebomba y presión venosa del circuito) y presiones
estáticas (presión arterial prebomba y presión venosa del circuito a bomba parada).
- Retirada de las agujas:
La retirada de las agujas se realizará cuidadosamente para evitar desgarros. La hemostasia se
hará ejerciendo una ligera presión de forma continua sobre el orificio de la piel y la dirección
en la que se colaba la aguja. El tiempo mínimo de hemostasia recomendado es de 10-15
minutos o hasta que se haya formado coágulo estable en la zona de punción. Cuando la
hemostasia en los puntos de punción se realice por separado, primero se realizará la
hemostasia del punto más proximal, ya que de no hacerse así, aumentaría la presión dentro del

42
acceso al comprimir el otro punto lo que favorece el sangrado. (Galera, Martínez, Ochando,
2005)
- Cuidados del AV por parte del paciente en el periodo interdiálisis:
Los cuidados por parte del personal de enfermería son fundamentales, pero los cuidados
proporcionados por el propio paciente al AV son muy importantes para el mantenimiento del
AV. Para Galera, Martínez, Ochando, (2005) se enseñará al paciente una serie de
actuaciones a llevar a cabo tras la sesión de hemodiálisis:
- La retirada del apósito se hará al día siguiente de la sesión de HD
- Si el apósito se pegara a la piel, éste se humedecería para evitar tirones y posible
sangrado.
- Si presentase costra, nunca ha de levantarse.
- Si existe sangrado, comprimir los puntos de punción de igual forma que en la sesión
de HD.
- Higiene adecuada, con lavado diario del brazo del AV con agua y jabón.
Es muy importante la implantación de programas de seguimiento tanto de las prótesis como
de las FAVIn, ya que la detección a tiempo de las disfunciones permite evitar trombosis,
localizar áreas de estenosis y minimizar el riesgo de recirculación. (Barba, Ocharan, Foraster,
2011)
Como explica Galera, Martínez, Ochando, (2005) los cuidados de enfermería en los catéteres
venosos centrales para hemodiálisis son básicos para el buen funcionamiento del AV, el
principal objetivo de los cuidados es obtener el mayor rendimiento posible durante la sesión
de HD, también es primordial minimizar los factores de riesgo de las complicaciones
potenciales realizando una detección precoz de las mismas.
Es fundamental llevar a cabo las recomendaciones de asepsia universales para la
manipulación del catéter venoso central (conexión, desconexión, sellado…), utilizando campo
y guantes estériles, también es muy importante la utilización de mascarilla por parte del
personal y el propio paciente. Es muy importante que el CVC se utilice únicamente para las
sesiones de HD.

43
Dependiendo del centro de diálisis la manipulación del catéter se realizará según protocolos,
pero existen unas líneas generales para su manipulación:
- Evitar movimientos bruscos o tracciones del catéter.
- Observación del orificio de salida del catéter, valorando la presencia de signos de
infección, tales como inflamación, supuración, dolor, enrojecimiento…No es
recomendable el uso de pomadas antimicrobianas de forma habitual, ya que pueden
crear cepas resistentes.
- Observación del propio estado del catéter como por ejemplo roturas, acodaduras,
desplazamientos…Es recomendable movilizar las pinzas a lo largo del catéter para
evitar fisuras en el material.
- Antes de la conexión al circuito de HD se debe comprobar el correcto funcionamiento
del CVC. Si existieran problemas de flujo o presiones elevadas se podrían realizar
lavados con bolos de solución salina, inspiración profunda o tos fuerte por parte del
paciente, rotación del catéter o inversión de las líneas.
- Es importante tener cuidado con las soluciones antibióticas o antisépticas utilizadas, el
alcohol o la povidona yodada interfieren con el poliuretano y pueden estropear e
incluso romper el catéter.
- Al finalizar la sesión de hemodiálisis es recomendable sellar el catéter con el volumen
de anticoagulante equivalente al volumen de cebado indicado en el mismo, el sellado
del catéter se realizará según los protocolos de cada centro.
- Los tapones utilizados después del sellado han de ser de un solo uso.
- Una vez que la sesión de HD ha llegado a su fin se debe cubrir tanto el catéter como el
orificio de salida.
Cómo Galera, Martínez, Ochando, (2005) ha señalado anteriormente con la FAVI, son muy
importantes los cuidados que el propio paciente proporcione al CVC, para ello es necesario
llevar a cabo un programa educativo para que el paciente pueda llevar a cabo su autocuidado
de forma efectiva. El programa debe incluir información general sobre el propio catéter, sobre
las distintas complicaciones que puede tener el CVC y cómo actuar, información sobre los
aspectos que pueden dañar el CVC o cómo prevenir infecciones del catéter.

44
7. CONCLUSIONES
Existe un deterioro de la Calidad de Vida Relacionada con la Salud en pacientes con IRCT
sometidos a hemodiálisis.
Los factores que disminuyen la percepción de Calidad de Vida son: edad avanzada, género
femenino, bajo nivel de autonomía, deterioro cognitivo, depresión, presencia de otras
enfermedades, tiempo de recuperación de la sesión de HD y distancia emocional con el
equipo sanitario.
El acceso vascular juega un papel importante en la Calidad de Vida, ya que los pacientes que
portan CVC expresan que son una interferencia para sus actividades diarias y su trabajo.
El dolor es un aspecto que interfiere en la calidad de vida de los pacientes sometidos a
hemodiálisis, sobre todo el dolor intradiálisis.
Las restricciones en los líquidos y en la alimentación es la principal preocupación de este tipo
de pacientes, sobre todo por la falta de conocimiento.
El dominio físico es el más perjudicado seguido del psicológico y el ambiental, el más
preservado fue el social.
Existen tres posibilidades de accesos vascular: FAVIn, FAVIp y CVC.
La primera opción a considerar es la FAVIn radiocefálica en la muñeca, la segunda opción es
la FAVI humerocefálica, seguida de la FAVI humerobasílica con trasposición de vena;
cuando se agotan las posibilidades en la extremidad superior se podría considerar la
implantación en el miembro inferior.
Una FAVIn se considera madura cuando presenta un diámetro suficiente para llevar a cabo la
sesión de hemodiálisis (4 semanas a 3-4 meses). Tiene que presentar un thrill palpable y
audible y el tono debe ser claro y potente.
La FAVIp más habitual es la de PTFE de 6 mm, tras su implantación es recomendable no
utilizarla de inmediato ya que pasadas unas semanas se fija espontáneamente.

45
El AV de elección es la FAVIn, ya que presenta menor índice de infección y de trombosis. En
segundo lugar se encontraría la FAVIp, en último lugar se encontraría el CVC, ya que éste
último presenta una menor eficacia en la realización de diálisis y sus principales problemas
asociados son la obstrucción y la infección.
Los cuidados de enfermería en la FAVI se dividen en varias etapas: cuidados precirugía,
cuidados postcirugía, cuidados en el periodo de maduración y cuidados durante el programa
de hemodiálisis. Éstos últimos a su vez, se dividen en cuidados previos a la punción, técnica
de punción utilizada, vigilancia durante la sesión de hemodiálisis y retirada de las agujas.
Los cuidados de enfermería en los CVC siguen las recomendaciones de asepsia universales,
utilizando guantes, mascarilla y campo estéril, también es muy importante que el AV se
utilice únicamente para las sesiones de HD.
Los cuidados de enfermería en los AV son muy importantes para el desarrollo, maduración y
supervivencia del mismo. También son muy importantes los cuidados que el propio paciente
proporcione al AV.

46
8. REFERENCIAS BIBLIOGRÁFICAS
- Ahís T., Peris C., Meneu M., Pérez M., Bonilla B., Panizo N. (2017). Impacto
subjetivo de las estrategias no farmacológicas de mejora de la calidad de vida y el
cumplimiento terapéutico en pacientes en hemodiálisis. Enferm Nefrol. 20(1): 22-27.
- Alarcón I., Farías D., Barrios S. (2009). Factores que influyen en la percepción de
Calidad de Vida de personas adultas bajo terapias de sustitución renal. Horiz Enferm,
20(1), 67-80
- Barba A., Ocharan J., Foraster A. (2011). Manejo de los accesos vasculares para
hemodiálisis. Gaceta Médica de Bilbao. 108(4): 108-113.
- Bueno, M., Martos, Mª B., Avilés, A.M., Gómez J.L. (2016). Manejo enfermero de la
Terapia de reemplazo renal continuo en Cuidados Intensivos. Paraninfo Digital. 25
- Costa G., Pinheiro M., Medeiros S., Costa R., Cossi M. (2016). Calidad de vida en
pacientes con insuficiencia renal crónica en hemodiálisis. Enfermería global.43: 59-72
- Crespo R., Contreras Mª.D., Casas R., Muñoz I., Moreno M.C., Suanes Lourdes.
(2011). Estudio retrospectivo de las complicaciones de los catéteres temporales para
hemodiálisis. Enferm Nefrol. 14(1): 43-49.
- Cunha L., Teles L., Vasconcelos P., Alves M., Santana JR., De Oliveira LF. (2011).
Evaluación de la calidad de vida de pacientes de insuficiencia renal crónica en diálisis
renal. Enfermería Global. 23: 158-163.
- Fernández I. Mª. (2013). Cuidados de la Fístula Arteriovenosa durante la sesión de
hemodiálisis. Revista de Enfermería. 7(I)
- Galera A., Martínez MT., Ochando A. (2005). Accesos vasculares para hemodiálisis:
cuidados de enfermería. Angiología. 57 (supl2): 159-168.

47
- Garrido Mª.V., Sesmero C., Ortigosa A., Gruss E. (2015) Valoración de la
implantación del seguimiento ecográfico del acceso vascular autólogo. Enferm Nefrol.
18(4): 260-264.
- López E., Pereiro J. (2016). Cuidados de enfermería en la fístula arteriovenosa interna
nativa para hemodiálisis. Enfermería Integra. 112: 22-26.
- Lozano T., Romero E. (2015). Calidad de vida del paciente en hemodiálisis.
Biblioteca las casas. 11 (1)
- Osuna, P. I. A. (2016). Proceso de cuidado nutricional en la enfermedad renal
crónica: manual para el profesional de la nutrición. México, D.F., MÉXICO: Editorial
El Manual Moderno.
- Pelayo R., Martínez P., Cobo J.L., Gándara M., Ibarguren E. (2015). Evaluación del
dolor y adecuación de la analgesia en pacientes en tratamiento con hemodiálisis.
Enferm Nefrol. 18 (4): 253-259
- Peña P., Gómez J., Barranco A., García F. (2008). Atención Avanzada al Paciente
Renal. Jaén: ENFO Ediciones para FUDEN.
- Rajoy G.E., Rionda Mª.M., Pérez C.F. (2014). Análisis de los factores que influyen en
la aparición de complicaciones y supervivencia de los catéteres venosos centrales para
hemodiálisis. Enferm Nefrol 17(1): 16-21.
- Rodríguez Hernández, Juan Antonio. Gutiérrez Julián, José Mª. (2004) Guías de
Acceso Vascular en Hemodiálisis. Sociedad Española de Nefrología. Sociedad
Española de Angiología y Cirugía Vascular. Sociedad Española de Radiología
Vascular Intervencionista. Sociedad Española de Enfermedades Infecciosas y

48
Microbiología Clínica. Sociedad Española de Enfermería Nefrológica. Disponible en:
http://www.senefro.org/modules/webstructure/files/guia_acceso_vascular.pdf
- Sánchez A., Villoria S., Muñoz B., Sanchez Mª.L., Turrión V. (2014). El ecógrafo
como herramienta de trabajo de enfermería en hemodiálisis extrahospitalaria. Enferm
Nefrol. 17(1): 116-140.
- Seguí A., Amador P., Ramos A.B. (2010). Calidad de vida en pacientes con
insuficiencia renal crónica en tratamiento con diálisis. Enferm Nefrol. 13(3):155-160
- Tapia, F. L. (2011). Tcae en hemodiálisis. Málaga, ES: Editorial Publicaciones
Vértice.
- Valderrábano Quintana F. Complicaciones agudas en Hemodiálisis. Sociedad
Española de Nefrología (S.E.N.) Disponible en:
http://www.senefro.org/modules/webstructure/files/hemodialisis21.pdf?check_idfile=
547
- Vargas Marcos, Francisco (2015). Documento marco sobre Enfermedad Renal
Crónica (ERC) dentro de la Estrategia de Abordaje a la Cronicidad en el SNS.
Subdirección General de Calidad y Cohesión. Dirección General de Salud Pública,
Calidad e innovación. Ministerio de Sanidad Servicios Sociales e Igualdad.
Consejerías de Sanidad de las CCAA. Disponible en:
http://www.seapaonline.org/UserFiles/File/Ayuda%20en%20consulta/2015/Enfermed
ad_Renal_Cronica_2015.pdf

49