Infecciones de la Piel
-
Upload
daniel-mactavish -
Category
Education
-
view
2.594 -
download
4
Transcript of Infecciones de la Piel

INFECCIONES BACTERIANAS, VIRALES Y MICÓTICAS DE LA PIEL
DAVID FELIPE MUÑOZ
NELSON DANIEL SÁNCHEZ
IX SEMESTRE MEDICINA USCO
MEDICINA FAMILIAR

INFE
CCIONES
BACTERIA
NAS DE L
A PIE
L

IMPÉTIGOEl impétigo es una infección superficial de la piel que afecta el área subcórnea de la epidermis. Se presenta principalmente en pieles expuestas como cara y manos.

ETIOLOGIA:El impétigo es provocado por bacterias (gérmenes) - Staphilococcus Coagulasa - positivos- Streptococcus B hemolíticos del grupo A - ambos
INCIDENCIA:60% causado por estafilococos20% causado por estreptococos
20% causado por ambos.

FACTORES PREDISPONENTES
- Lesiones: Cortaduras pequeñas Rasguños
Picaduras de zancudo (cuando los niños se rascan)
- Estados Inmunosupresión: Diabetes Linfoma SIDA
- Falta de Higiene
- Hacinamiento

¿A QUIÉN AFECTA?
Afecta a niños normales, siendo más común en niños de dos a cinco años. Ocasionalmente afecta a adultos y cuando estos presentan problemas de salud.
Predomina en primavera y verano y en climas cálidos y humedos.

MODO DE TRANSMISIÓN
- Autocontagio (manos) - Por contacto con la lesión purulenta de otra persona

CUADRO CLINICO
Características Generales:
El impétigo es asintomático, afebril y con linfoadenopatías regionales. (ganglios linfáticos inflamados, los que están cerca de la infección).
Microscópicamente se ve:
- acumulación de neutrófilos bajo la capa córnea- formación de una pústula subcórnea llena de bacterias- alteraciones epidérmicas reactivas inespecíficas como la inflamación de la dermis superficial.- cuando las pústulas se rompen, el suero junto con restos celulares y macrófagos se depositan en capas formando una costra.

Macroscopicamente se ve:
- pústulas sobre un fondo eritematosos-1° aparece una mácula o mancha eritematosa (roja)-2° aparecen múltiples pústulas pequeñas ( poseen pus y son de color amarillo)- 3° al romperse las pústulas aparecen erosiones poco profundas.-4° las erosiones se llenan de suero, el cual se seca dando origen a las características “costras melicéricas” (de color miel y cera).
Localización del impétigo:Neonatos en cualquier partePiel sana (impétigo primitivo) alrededor de
orificios como boca, nariz y pabellón auricularPiel no sana ( impétigo secundario) donde
ha existido una dermatosis previa como escabiasis o tiña, toma la localización de la dermatosis que le dio origen.

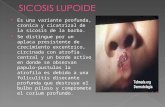
IMPÉTIGO POR S.PYOGENES
BulosoBuloso


DIAGNOSTICO:
- Fácil de diagnosticar- Puede confirmarse con un examen bacteriológico.

TRATAMIENTO:
Medidas generales:
- Aseo con agua y jabón –-> es indispensable, y algunos se curan.- Debe tratarse de mejorar las condiciones generales (calidad de vida) y nutricionales.- Debe tratar de corregir la deficiencia inmunologica.

TRATAMIENTO TÓPICO:
Primero deben desprenderse las costras de la piel. Ya sea sumergiéndolas bajo agua caliente o con los mismos antisépticos.Aplicación de antisépticos en soluciones y pomadas.Ej: Sulfato de Cu ( 1* 1000) Permanganato de Potasio (1* 10000) Cloaxacilina Muprocina Antibióticos

Complicaciones:
Inmediatas linfadermiotis ( inflamación de ganglios regionales)Mediatas glomerulonefritis aguda
Pronostico de la enfermedad:El pronostico es bueno en pacientes inmunocompetentes.

CELULITIS

DEFINICIÓN
Es una inflamación aguda del tejido conectivo de la piel, causada por una infección con estafilococo, estreptococo u otras bacterias

FACTORES DE RIESGO
Picaduras y mordeduras de insectos, mordeduras de animales o de personas
Lesión o traumatismo con ruptura de la piel (heridas cutáneas)
Antecedentes de enfermedad vascular periférica
Úlceras isquémicas o relacionadas con diabetes
Ruptura o descamación de la piel entre los dedos
Uso de medicamentos inmunodepresores o corticosteroides.

SÍNTOMAS
Inflamación o enrojecimiento de la piel localizada que se incrementa en tamaño cuando la infección se propaga
Apariencia de la piel tensa, brillante, "estirada"
Dolor o sensibilidad en el área
Lesión de piel o erupción (mácula):
de inicio repentino
usualmente con bordes pronunciados
de crecimiento rápido en las primeras 24 horas
Calor en el área de enrojecimiento
Fiebre

SÍNTOMAS
Otros signos de infección:
escalofrío, estremecimiento
piel caliente, sudoración
fatiga
dolores musculares (mialgias)
malestar general (sensación general de malestar)


Adicionalmente:
Náuseas y vómitos
Rigidez articular causada por inflamación del tejido sobre la articulación
Pérdida de cabello en el sitio de la infección

TRATAMIENTO
• El tratamiento de la celulitis puede requerir hospitalización si es lo suficientemente grave para justificar la aplicación de antibióticos intravenosos y realizar una observación minuciosa. En otras ocasiones, es suficiente administrar antibióticos orales y realizar un seguimiento detallado ambulatorio. El tratamiento se centra en controlar la infección y prevenir las complicaciones.

Para controlar la infección se suministran antibióticos y es posible que se requieran analgésicos para controlar el dolor.
Se debe elevar el área infectada a una altura generalmente por encima del tórax para minimizar la inflamación y se recomienda guardar reposo hasta que los síntomas mejoren.

• Dicloxacilina 500 a 1000 mg por vía oral cada 6 horas.
• Amoxicilina/Ac. Clavulánico 500/125 3 veces al día.
• Cefalosporina de 1era. Generación (cefalexina) 250 – 500 mg 4 veces al día.
• El tiempo medio para curación despues de inicio de tto. es de 12 días .
• Considerar profilaxis.

ERISIPELA

DESCRIPCIÓN
Forma inflamatoria aguda de celulitis que difiere de otros tipos por la afectación linfática (trayectos de linfangitis) prominente
Es mas superficial, afecta la dermis y el TCSC superior, márgenes delimitados con mas claridad respecto a la piel normal en comparación con la celulitis clásica.

Los patógenos mas comunes son los estreptococos del grupo A.
La infección puede comenzar con una solución de la continuidad causada por traumatismo, herida quirúrgica, úlcera o picadura, o una infección micótica superficial.
No siempre se identifica la puerta de entrada.

HC
Comienzo súbito
Síntomas prodrómicos de 4-48 horas: malestar, mialgias, escalofríos, fiebre alta, y en ocasiones anorexia y vómitos.
Pueden encontrarse adenopatías y linfangitis.

HALLAZGOS CUTÁNEOS
• Mas común: porción inferior de la pierna.
• Cara, brazo son localizaciones comunes. Es común en la piel periumbilical del RN.
• 1 o varias manchas rojas, dolorosas, y firmes aumentan de tamaño con rapidez para formar una zona brillante, tensa, intensamente eritematosa, caliente, bien demarcada, y uniformemente elevada con contorno irregular y borde sobreelevado.

Pueden aparecer vesículas en el borde de avance y sobre la superficie.
Prurito, ardor, hipersensibilidad al contacto, pueden ser moderados o intensos.

Presencia de Presencia de S.pyogenesS.pyogenes en las capas profundas de la en las capas profundas de la pielpiel


Los estreptococos causan el 80 %, mas frecuentes los del grupo A.
El diagnóstico es clínico, la identificación el microorganismo es difícil.

EVOLUCIÓN Y PRONÓSTICO
Las recidivas son comunes en personas con trastornos locales de la circulación.
Se pueden producir recidivas en los portadores faríngeos de S. del grupo A.
La Glomerulonefritis postestreptocócica es una posible complicación seria.

TRATAMIENTO
Penicilina V oral, 250 – 500 mg qid durante 2 semanas. La amoxicilina tb es efectiva. Se debe reconsiderar el origen si no hay respuesta rápida.
Alternativas: Azitromicina y Claritromicina.
Reposo en cama y elevación del miembro afectado

SOBREINFECCIÓN DE ÚLCERAS CUTÁNEAS





INFECCIONES VIRALES DE PIEL

VIRUELA
Virus de la ViruelaFamilia Poxvirus.Grandes virones.Virus ADN.Estructura compleja.Replicación citoplasmática.Envoltura o cubierta no esencial para la infectividad.Puede sobrevivir bien en el medio extracelular.Dos tipos:
Virus de la viruela mayor.Virus de la viruela menor (alastrim).

Epidemiología
Infección aguda con erupción papulovesicular uniforme que evoluciona hasta pústulas durante 1 a 2 semanas.
Alta mortalidad en población no inmunizada.Virus muy contagioso.Transmisión Gotas de saliva infectadas, Exposición a lesiones cutáneas, Artículos contaminados y fomites.

Erradicación
Virus se ha resguardado en 2 laboratoriosCDC – AtlantaSu equivalente en la Rusia
Peligro por BioterrorismoAlta infectividad para el ser humanoGran susceptibilidad entre las poblacionesRiesgo de escasa prontitud para reconocer la enfermedadFalta de tratamiento antiviral específico.

Patogenia
Efecto impresionante sobre la función macromolecular de la célula huésped.
Desde la producción celular de proteínas a liberación viral de éstas
Cambios en la permeabilidad de la membrana celularCitolisis
Inclusiones eosinofílicas citoplasmáticas cuerpos de Guarnieri.
Síntesis de múltiples proteínas virales (proteína reguladora del complemento, factores que inducen a las actividades de múltiples citocinas).

Manifestaciones Clínicas
Incubación 12-14dEn casos fulminantes puede durar 4-5d
Inicio repentino con fiebre, escalofrío y mialgias con erupción de 3-4d.
Erupción papulovesículas firmes pústulas (10-12d) costra cicatrización.
Todas las lesiones están en la misma etapa de evolución.



Manifestaciones Clínicas
Mayor acentuación en cabeza y extremidades.
Puede haber erupción hemorrágica (fulminante).
Muerte por infección viral abrumadora o superinfección bacteriana.








Diagnóstico
Clínica (signos y síntomas descritos).
Raspados vesiculares CultivoMicroscopía electrónicaDifusión en gelPCR

Prevención
Edward Jenner creó la vacuna contra la viruela, procesada de material obtenido de lesiones de la viruela bovina (Vaccinia).
La inmunidad producida por el virus de la vaccinia es de duración fugaz y se disipa con rapidez después de 3 años.


Herpesvirus HumanosDesignación Nombre común Enfermedad
HHV-1 Virus Herpes Simple 1 Bucal
HHV-2 Virus Herpes Simple 2 Lesiones genitales y analesInfecciones neonatales, meningitis
HHV-3 Virus de Varicela y Zoster Varicela y Herpes Zoster
HHV-4 Virus Epstein-Barr
Mononucleosis InfecciosaTumores de células BCarcinoma nasofaríngeoTumores de células T
HHV-5 CitomegalovirusMononucleosisInfección congénita graveInfección en Inmunocomprimidos
HHV-6 Herpesvirus 6 humano Roseola Infantil
HHV-7 Herpesvirus 7 humano Algunos caso de roseolas
HHV-8Herpesvirus relacionado con el Sarcoma de KaposiHerpesvirus 8 humano
Tumores (p.e. Sarcoma de Kaposi)Algunos linfomas de células B

Virología
Virus Varicela – Zoster (VZV)Familia Herpesviridae.Virus ADN.Contiene glucoproteínas de cubierta y otras estructuras
específicas.Virus difícil de aislar en cultivos celulares.
Produce 2 enfermedadesVaricela Herpes Zoster
Transmisión por secreciones respiratorias (principalmente)

Epidemiología
UniversalClimas templados 90% son menores 10 años.Climas tropicales mayoría son menores de 20 años.
Virus muy contagiosoTransmisión respiratoria, por aerosoles respiratorios.Contacto directo con lesiones vesiculares o pustulosas.
Máxima transmisibilidad 24-48h antes de erupción cutánea y persiste por 3-4 días.
Mortalidad aumenta con la edad.

Patogénesis
Infección primaria vía respiratoria superior + replicación viral en los ganglios linfáticos regionales + viremia primaria.
Infección secundaria infección del sistema retículo endotelial + viremia secundaria + infección de la piel y reacción inmunitaria del huésped.
Varicela y Herpes Zoster son 2 manifestaciones del mismo agente viral (VZV).

Patogénesis
Latencia del virus en ganglios sensitivos, su reactivación produce el Herpes Zoster.1. Reactivación del virus.2. Multiplicación dentro de un ganglio sensitivo.3. Viaja en sentido retrógrado por nervio sensitivo hasta
la piel.4. Erupción cutánea circunscrita a dermatoma específico.

InmunidadHumoral y celular.Ac’s circulantes previenen la reinfección del VZV.Celular parece controlar la reactivación del VZV.
Reactivación puede ocurrir en: Inmunosuprimidos (transplante de MO, enfermedad de
Hodgkin, SIDA, o trastornos linfoproliferativos).En ellos las infecciones son más frecuentes y graves.
Disminución de la inmunidad celular específica se asocia con el envejecimiento aumento de la reactivación.

Manifestaciones Clínicas
Niño SanoBrote eritemato-vesicular pruriginoso.Emerge en episodios durante 3-6dCentrípeto (tronco y abdomen, además en extremidades)Pleomorfismo lesional: lesiones en todos los estadios
(máculas – pápulas – vesículas – costras).
Síndrome catarral antecede al brote.Incubación 14 a 15d (rango 10-20d)





Manifestaciones Clínicas
Niño SanoPródromo:Malestar y fiebreAnorexiaFaringitis y rinitis con rinorrea acuosa.
Paciente es infectante desde 4 días antes del brote hasta la segunda semana de la enfermedad.
Pueden ocurrir manifestaciones neurológicas encefalitis, meningoencefalitis, encefalomielitis y polineuritis (aparecen 3 días después del brote).



Manifestaciones Clínicas
Niño InmunodeficientePuede ser más severa y progresiva.Aparición de nuevas vesículas después del curso de 8 días.Consecuencia de replicación viral continuada en paciente
incapaz de montar respuesta inmune.Grupos de riesgo: Niños con cáncer Quimioterapia antineoplásica Niños con SIDA y con receuntos bajos de CD4.
Complicaciones: neumonitis intersticial y sobreinfección bacteriana.

Varicela Hemorrágica

Manifestaciones Clínicas
AdultosEs más severa.Proceso muy sintomático (malestar general y fiebre).Brote vesicular precedido de brote macular más
extenso.Neumonitis 14%Mujeres grávidas y fumadores presentan tos, disnea,
taquipnea y dolor torácico.RX tórax infiltrado intersticial bilateral y para-hiliar.Episodios múltiples en respuesta inmune suboptima.




Manifestaciones Clínicas
NeonatalNeonato que desarrolla varicela 1 ó 2 semanas
postparto, secundaria a la infección materna en las 2 últimas semanas de embarazo.
Dos situaciones diferentes: Infección durante la viremia primaria. Infección durante la viremia secundaria.

Manifestaciones Clínicas
Neonatal: Infección durante la viremia primaria
Síntomas aparecen 1 ó 2 días después del brote materno.
Brote del niño aparece a los 5 días de nacido.
Niño presenta anticuerpos maternos (IgG).

Manifestaciones Clínicas
Neonatal: Infección durante la viremia secundaria
Infección al final del periodo de incubación.
Cuadro inicia a los 5 días postparto y a los 10 días del brote materno
Peor pronóstico porque no alcanza a recibir anticuerpos maternos (IgG), porque la infección fue muy cercana al parto.

Manifestaciones Clínicas
CongénitaInfección ocurre muy temprano de la gestación antes
de la primera mitad.El 25% de los niños nacen con defectos congénitosAgenesia o hipoplasia de extremidades.MicroftalmiaCorioretinitisAtrofia ópticaDisfunción en esfínteres anal y rectalHidrocefalia / microcefalia o encefalitisCicatrices en la piel



Manifestaciones Clínicas
Herpes ZosterRepresenta la reactivación del VZV. Depende del balance agente-factores inmunológicos.
A cualquier edad, generalmente en ancianos y hospederos inmunocomprometidos.
Erupción vesicular con distribución dermatómica, precedida por sensación de ardor
Usualmente en tórax, región lumbar o rama oftálmica del trigémino.

Manifestaciones Clínicas
Herpes ZosterDolor intenso asociado a la neuritis.Neuralgia post-herpética (25-50%)Otras complicaciones: Parálisis motora Síndrome de Guillain Barré Miositis Mielitis transversa Diseminación cutánea Compromiso visceral: neumonitis, hepatitis y meningoencefalitis












Complicaciones
Hepatitis viral (alteración de pruebas hepáticas, infiltrado graso)
Se acompaña de vómito, disfunción hepática y moderado compromiso neurológico
Aspirina puede ser un cofactor del binomio varicela-Síndrome de Reye (Encefalopatía-infiltrado graso en hígado-hiperamonemia)
Artritis de grandes articulaciones (edema + dolor).
Orquitis (con o sin epididimitis)

Diagnóstico
Clínico síntomas y signos descritos.
Raspado de la lesiones revela células gigantes multimucleadas (característico de infecciones por herpesvirus).
Examen citológico no permite diferenciar entre lesiones por VZV ó HSV (virus herpes simple).


Diagnóstico
Diagnóstico viral rápidoDemuestra antígenos de VZV mediante coloración de ac’s
inmunofluorescentes.
Virus aislado de líquido vesicular o de células inoculadas en fibroblastos.
PCR del LCR puede ser útil para el diagnóstico de encefalitis por VZV.
Prueba de Tzanck.

Tratamiento
Aciclovir ↓fiebre y lesiones cutáneas.Se recomienda en menores de 18 años.Eficaz en pacientes con:
Trastornos de inmunidad para reducir la diseminación. Herpes zoster asociado a inmunidad alterada. Herpes zoster en pacientes con sistema inmunológico normal
(impacto modesto sobre neuralgia postherpética)Debe iniciarse en los primeros 3 días siguientes a la aparición
de las manifestaciones herpéticas.
Fanciclovir, valaciclovir más eficaces.

Prevención
Inmunoglobulina en título alto administrada en las primeras 96h posteriores a la exposición.
Previene infección o aminora los efectos.Poca utilidad posterior a la aparición de las lesiones
cutáneas.No está indicada para tratar o prevenir reactivaciones.
Vacunación virus vivo atenuado.Niños mayores del año de edad.Pacientes con trastornos de la inmunidad.
Aislamiento en centros hospitalarios.

Viruel
a vr
s
Varic
ela

Viruela Varicela
Poxvirus Herpesvirus
ADN ADN
Replicación citoplasmática Replicación nuclear
Erradicado EndémicoBrotes epidémicos cada 2-3 años
Incubación 12-14d Incubación 14-15d
Lesiones en mismo estadio Lesiones en diferentes estadios
Brote centrífugo Brote centrípeto
Vacuna virus vivo atenuado (Vaccinia) Vacuna virus vivo atenuado (Oka)

ViruelaViruela VaricelaVaricela






TIÑASTIÑAS(DERMATOFITOSIS)(DERMATOFITOSIS)
De la cabeza (capitis)
De la barba
Del cuerpo (corporis)
Inguinal (cruris)
De los pies (pedis)
De las uñas (onicomicosis)

Tiñas.
Piel cabelluda. T. tonsurans.M. canis.
Piel lampiña. T. rubrum.M. canis.T. mentagrophytes.
Pliegues y pies. T. rubrum.T. mentagrophytes.E. floccoum.
Uñas. T. rubrum.T. mentagrophytes.
Tokeleau. T. concentricum.




2 a 3 meses de griseofulvina
Menores de 3 años 125 mgr/día
3 a 6 años 250 mgr/día
7 a 11 años 375 mgr/día
Más de 12 años 500 mgr/día
Ketoconazol / vía oral T. inflamatoria
Griseofulvina
Terbinafina 10-20 kg de peso corporal 62.5 mg/día
20-40 kg de peso 125 mg/día
más de 40 kg de peso 250 mg/día por 8 semanas
Itraconazol
Fluconazol
TRATAMIENTO.TRATAMIENTO.

TIÑA DE LA BARBATIÑA DE LA BARBA
Etiología:
T. verrucosum


Tiña del cuerpo
Etiología:*T. Tonsurans*M. Canis*T. Rubrum *T. Mentagrophytes*E. Floccosum


TIÑA DE LA INGLETIÑA DE LA INGLE
Etiología:
T. Rubrum
T. Mentagrophytes
E. Floccosum


TIÑA DE LA INGLETIÑA DE LA INGLE
Diagnóstico diferencialDiagnóstico diferencial
PsoriasisDermatitis seborreícaPitiriasis rosada

TIÑA DEL CUERPO Y DE LA INGLETIÑA DEL CUERPO Y DE LA INGLE
TRATAMIENTO
Antimicóticos tópicos:
Azoles: bifonazol, clotrimazol, miconazol
Otros: amorlfina, terafinafina, ciclospiroxalamina
Aplicar 1 – 2 veces por día por 2 – 4 semanas
Antimicóticos tópicos:
Azoles: bifonazol, clotrimazol, miconazol
Otros: amorlfina, terafinafina, ciclospiroxalamina
Aplicar 1 – 2 veces por día por 2 – 4 semanas
TRATAMIENTO TOPICO
Imidazólicos
Terbinafina
Disulfuro de selenio 2%
Jabón de ácido salicílico y azufre

TIÑA DE LOS PIESTIÑA DE LOS PIES“ PIE DE ATLETA“ PIE DE ATLETA”
Maceración, descamación en espacios Interdigitales y plantas muy pruriginosa
Etiología:T. RubrumE. FlocosumT. Mentagrophytes
Formas morfológicas
Intertriginosa(pliegues)
Vesiculosa Hiperqueratosica


TIÑA DE LOS PIES
Complicaciones
Dermatitis por contactoAdenopatía inguinalFiebreDermatofitides


ONICOMICOSIS
Sistémico. Afección total de la uña y parcial proximal o afección de más de 3 uñas
Tópico. Afección parcial distal y de 3-4 uñas

TIÑA N
EGRA
Etio
logía
:
hongo
Horta
ea w
ernec
kii a
bunda en
veg
etal
es e
n des
com
posic
ión



TIÑA NEGRA TIÑA NEGRA
TRATAMIENTO
Crema
Azoles y terbinafinaTratamiento tópico como ungüento de Whitfield (anti fúngico a base de acido benzoico al 6% y acido salicílico al 3%)
Crema
Azoles y terbinafinaTratamiento tópico como ungüento de Whitfield (anti fúngico a base de acido benzoico al 6% y acido salicílico al 3%)

Etiología
Hongos levaduriformes y lipofilicos pertenecientes al genero Malassezia



PITIRIASIS VERSICOLORPITIRIASIS VERSICOLOR
TRATAMIENTO
Erradicar factores predisponentes Acido salicílico y azufre 1 a 3%
Yodo, tolnaftato, disulfuro de selenio, ketoconoazol, imidazoles, clotrimazoles, itraconazol, fluconazol
Tratamiento sistémico: Itraconazol y Fluconazol
Erradicar factores predisponentes Acido salicílico y azufre 1 a 3%
Yodo, tolnaftato, disulfuro de selenio, ketoconoazol, imidazoles, clotrimazoles, itraconazol, fluconazol
Tratamiento sistémico: Itraconazol y Fluconazol
TRATAMIENTO TOPICO
ImidazólicosTerbinafinaDisulfuro de selenio 2%Jabón de ácido salicílico y azufre

CANDIDIASISCANDIDIASIS
Etiología
Candida albicans, levadura del genero candida



CANDIDIASIS VAGINALCANDIDIASIS VAGINAL
TRATAMIENTO
Clotrimazol
Crema al 1%, 5g via intravaginal 14 diasComprimido vaginal 100mg , 2 comprimidos /3 diasComprimido vaginal 500mg dosis única
Clotrimazol
Crema al 1%, 5g via intravaginal 14 diasComprimido vaginal 100mg , 2 comprimidos /3 diasComprimido vaginal 500mg dosis única
Miconazol
Crema al 2%, 5g via intravaginal 7 dias
Supositorio vaginal 200mg 3 dias
Supositorio vaginal 100mg 7 dias

CANDIDIASIS RECURRENTECANDIDIASIS RECURRENTE
TRATAMIENTO
Ketoconazol 400mg /día hasta que desaparezcan los síntomas100mg/día durante 6 meses
Fluconazol 150mg /3dias150mg/semana por 6 meses
Ketoconazol 400mg /día hasta que desaparezcan los síntomas100mg/día durante 6 meses
Fluconazol 150mg /3dias150mg/semana por 6 meses

CANDIDIASIS CANDIDIASIS
PROFILAXIS
Usar ropa de algodón
Alimentación adecuada
Buenos hábitos de higiene
Si tiene diabetes controlarla
Durante la infección y tratamiento, abstinencia sexual
Usar ropa de algodón
Alimentación adecuada
Buenos hábitos de higiene
Si tiene diabetes controlarla
Durante la infección y tratamiento, abstinencia sexual





CANDIDIASIS CANDIDIASIS
TRATAMIENTO
Modificación del pHEliminar factores predisponentesTópico, Oral y Vaginal (Nistatina)Sistémico :
Nistatina y derivados Azolicos
Miconazol , ketoconazol, bifonazol, fluconazol, anfotericina B
Modificación del pHEliminar factores predisponentesTópico, Oral y Vaginal (Nistatina)Sistémico :
Nistatina y derivados Azolicos
Miconazol , ketoconazol, bifonazol, fluconazol, anfotericina B
Sistémico
Itraconazol 200mg/12hrs/3dias
Fluconazol 150-300mg/sem 1-4dosis

PIEDRAS (BLANCA Y NEGRA)
Etiología:
BLANCA: Micosis superficial tipo nodular del cabello (pelo en Gral.) por la humedad y ocasionada por el hongo Trichosporon cutaneum o beigelii
NEGRA: nódulos negros duros en cabello causada por el hongo Piedraia hortae


PIEDRA BLANCA PIEDRA BLANCA
DIAGNOSTICO
Cortar pelo infectadoFungicidas tópicos: miconazol, ketoconazol
Cortar pelo infectadoFungicidas tópicos: miconazol, ketoconazol
TRATAMIENTO
Pelos parasitados montados en una gota de KOH para ver elementos tipo mosaico de aspecto poligonalCultivo en medio Sabouraud: colonias beige, Radiada, aspecto cerebriformePresencia de artroconidias en agar harina de maíz


PIEDRA NEGRA PIEDRA NEGRA
DIAGNOSTICO
Cortar pelo infectadoFungicidas tópicos: miconazol, ketoconazolPomada de azufre al 3%Agentes queratoliticos: Acido salicílico en conjunto con acido benzoico
Cortar pelo infectadoFungicidas tópicos: miconazol, ketoconazolPomada de azufre al 3%Agentes queratoliticos: Acido salicílico en conjunto con acido benzoico
TRATAMIENTO
Pelos parasitados KOH 10-20%Filamentos fragmentados nódulo (ascostroma) y ascas (8 ascosporas)Cultivo agar sabouraud con cloranfenicolColonias marrón o verdes cerebriformes filamentos pigmentados cortos y tabicados

PERDONEN LO POQUITO!!!