Linfomas - medicina-ucr.commedicina-ucr.com/quinto/wp-content/uploads/2015/02/5.-Linfomas.pdf ·...
Transcript of Linfomas - medicina-ucr.commedicina-ucr.com/quinto/wp-content/uploads/2015/02/5.-Linfomas.pdf ·...

Linfomas Dr. Baptista
Resumen: Abigail González y Valeria Valenciano
Se abordarán los siguientes aspectos:
1. Epidemiología 2. Presentación clínica 3. Diagnóstico
4. Clasificación 5. Estadiaje 6. Tratamiento
Introducción Recordemos que los linfomas, en términos generales, son tumores de las células T (provienen de linfocitos). Los
linfocitos cumplen diferentes funciones, estas son condicionadas por un re-arreglo genético específico. Si el linfocito
sufre una transformación hacia un fenotipo maligno, se expresa la patología. En el caso específico de los linfomas de
Hodgkin lo que presenciamos es la transformación de un linfocito B muy característico. No es el linfoma más frecuente;
tiene una presentación bimodal: afecta a personas jóvenes y a adultos mayores.
Linfoma de Hodgkin
1. Epidemiología
A mano derecha se ilustran los resultados del estudio efectuado
por Palma et al. Entre el 2005-2007 se diagnosticaron en el país
912 pacientes con linfoma, de los cuales aproximadamente ¼ eran
casos de Linfomas de Hodgkin.
• En USA se dan alrededor de 9000-10000 casos al año, con
un 10% de mortalidad.
• Como se dijo anteriormente, tiene una incidencia bimodal,
ocurre entre los 20-30 años de edad, y entre los 60-70 años
de edad.
• Incidencia en CR tiene a ser en pacientes más jóvenes,
menos en pacientes mayores.
• En cuanto al linfoma de Hodgkin en nuestro país, se dan alrededor de 70-80 casos/año, 300 casos/año de linfomas
en total. 70% de los casos diagnosticados son Linfoma No Hodgkin (LNH).
o Hombres y mujeres (edad adulta): 50%
o Niños: 4%
2. Presentación Clínica
• La mayoría de los casos se presenta con adenopatías no dolorosas, totalmente asintomáticos.
o Podrían presentarse síntomas pero estos estarían asociados a la presencia de una masa mediastinal, como
por ejemplo un síndrome de vena cava superior. Esta sería la excepción a la regla.
o En la mayoría de los casos se observa una adenopatía central y supra-diafragmática (cuello o mediastino).
No es tan frecuente en zonas axilares, inguinales o retro-peritoneales como presentación única de la
enfermedad.
o La afectación retroperitoneal nos indica que hay presencia de la patología a nivel supra-diafragmático.
Figura 1. Linfomas en Costa Rica entre los años 2005-2007.

• Pueden presentar también enfermedad extra-ganglionar, como hepato-esplenomegalia.
• Aproximadamente ¼ pueden presentar síntomas como los “síntomas B” (fiebre, sudoración nocturna y pérdida
de peso). Estos empeoran el pronóstico del paciente y se toman en cuenta al momento de plantear el tratamiento.
o En cuanto a la pérdida de peso, se considera cuando es más de un 10% del peso corporal en las últimas
4 semanas.
o Cuando se efectúa el estadío clínico de la enfermedad siempre se agrega una letra: A o B; esto depende
de si existen o no síntomas B.
• Se han reportado en diferentes épocas de esta enfermedad, dolor en los ganglios al ingerir alcohol; también rash
con el uso de Ampicilina y Amoxicilina y este es un dato muy sugestivo de Hodgkin.
o Otros síntomas como rash, prurito, etc, NO son síntomas B.
• Algunos pacientes presentan fenómenos paraneoplásicos como anemia autoinmune (usualmente macrocítica).
La anemia resuelve sólo si trata el linfoma como tal. Esta es un factor
pronóstico si se asocia a infiltración medular, por sí sola NO es un
factor pronóstico.
Pacientes con LNH pueden presentar las siguientes alteraciones:
o Anemia hemolítica
o Púrpura trombocitopénica autoinmune
o Anemia por enfermedad crónica
o Anemia por disfunción medular (Normo-normo)
La mayoría de los casos se ubican por arriba del diafragma, especialmente
alrededor del cuello, áreas supraclaviculares y en el mediastino (Ver Figura
2).
• 70% de los pacientes tienen ganglios cervicales y para cervicales.
• ¼ tendrán ganglios axilares y sólo 20% serán infra-diafragmáticos,
estos asociados a la presentación de enfermedad supra-
diafragmática.
3. Diagnóstico • Se debe realizar una biopsia excisional.
Es muy complicado decidir si un ganglio cervical se debe biopsiar, especialmente cuando se trata de una persona
joven, ya que la mayoría de jóvenes entre los 20-30 años tienen ganglios cervicales palpables sin significado clínico.
Pueden presentar adenopatías únicas, de 1-2 cm, no dolorosas, sin conglomerados. Esto complica la decisión de toma o
no de la muestra.
• Biopsia por aguja fina NO es diagnóstica.
En la mayoría de las neoplasias la bipsia con aguja fina puede determinar si hay una neoplasia o no. Sin embargo
para los linfomas esto NO APLICA, se debe sacar tejido. Es estrictamente necesario. Es preferible sacar el ganglio
completo. La biopsia excisional para hacer el diagnóstico en linfoma es necesaria porque hay dos características del
ganglio que es necesario ver al microscopio:
1. Características citológicas (de la célula propiamente)
2. Características histológicas, es decir, la forma en que la arquitectura ganglionar se distorsion; para ver todo
esto hay que tener todo el ganglio.
Figura 2. Linfoma de Hodgkin: Sitios de enfermedad.

Hay una corriente que postula que los hallazgos ultrasonográficos podrían orientar al médico en cuanto a cuál
ganglio extraer y cuál ganglio observar, pero no hay ninguna evidencia que apoye esta práctica. Por lo tanto, esta es una
decisión más clínica.
• Es necesario efectuar un estudio inmunohistoquímico completo para
efectuar el diagnóstico final de linfoma.
4. Clasificación
Según la OMS hay dos clases principales:
1. LH Clásico (95%): Este se sub-divide a su vez en las siguientes categorías:
a. Esclerosis nodular (60%): Es el más común. La mayoría de los pacientes con el
linfoma clásico de tipo esclerosis nodular se presentan con una masa
mediastinal y una cantidad importante son mujeres jóvenes.
Caso Clínico típico: Mujer, 20 años, con una masa mediastinal.
Aproximadamente un 80% de las veces será un linfoma de Hodgkin de este tipo.
Diferente es cuando se presenta un hombre joven con masa mediastinal; el
diagnóstico diferencial es más complejo porque incluye carcinoma de células
germinales extra-testiculares.
b. Celularidad mixta (20%)
c. Clásico “ricos en linfocitos” (10%): Posee una evolución muy lenta, típico en
gente joven. Muchas veces es difícil de distinguir de una hiperplasia nodular
común.
d. Clásico depletado de linfocitos (menos de 5%): Se presenta en adultos
mayores y es de mal pronóstico.
Caso Clínico típico: Mujer, 75 años, con conglomerado ganglionar.
2. LH nodular linfocito-predominante/No clásico (5%): No se debe confundir
con el linfoma clásico “rico en linfocitos”. Es de una evolución muy lenta,
localizado y su diagnóstico frecuentemente se efectúa cuando por
accidente algún cirujano decide efectuar una biopsia de ganglio en un
paciente joven. El tratamiento de esta enfermedad no comprende
quimioterapia. Se recomienda radioterapia.
Este tipo de linfoma se trata por medio de radioterapia porque
generalmente es localizado, RECORDAR que si pregunta por el tratamiento de este linfoma la respuesta correcta
es RADIOTERAPIA, no cirugía, a pesar de que es el único que se cura con cirugía; pues el tratamiento formal es
irradiar. Si no se trata con radiación podría evolucionar y transformarse en agresivo.
Características histológicas
Las características histológicas clásicas son la presencia de células de Hodgkin y de Reed-Sternberg. Ellas estarán
presentes de acuerdo con el subtipo histológico en diferentes concentraciones. Las células de Reed-Stemberg no son
necesariamente iguales a las células de Hodgkin. Estas son características de TODOS los LH clásicos. A continuación se
detalla en los marcadores de estas células:
Es muy difícil diagnosticarlos únicamente con la tinción de hematoxilina-eosina porque frecuentemente se encuentran
rodeados de células T y B reactivas, eosinófilos, macrófagos y esclerosis en cantidades que varían de acuerdo al subtipo.
Expresan NO expresan
CD15 CD30 PAX-5: Marcador de linfocitos B. Expresado en 90%.
Marcadores característicos del LNH como: • LCA: Antígeno Leucocitario Común • CD20: Este es un marcador característico de los linfocitos B. Pese a que esta es
una neoplasia de linfocitos B, no expresa dicho marcador.
Linfoma
Hodgkin
LH Clásico
Esclerosis nodular
Celularidad mixta
Clásico "rico en linfocitos"
Clásico depletado de
linfocitos
LH nodular linfocito-
predominante
Figura 3. Clasificación LH.

Cuadro #1. Comparación de los subtipos de Linfoma Hodgkin.
Linfoma Hodgkin Esclerosis Nodular Celularidad Mixta Clásico Rico en Linfocitos
Clásico con depleción de Linfocitos
No Clásico Nodular Linfocito-predominante
% 60 20 10 <5 5
Epidemiología Mujer joven Hombre joven Hombre mayor (aprox. 40-50 años)
Hombre/mujer mayor o VIH+. Más frecuente en países de 3er mundo.
Hombres más jóvenes (20-35)
Ppt Clínica Masa mediastinal Enfermedad diseminada
Enfermedad localizada. Puede presentar masa mediastinal.
Adenopatía de distribución central y menos periférica (muy parecido a LNH). Adenopatías abdominales de alto volumen. Infiltración de bazo, hígado y MO frecuente.
Adenopatía localizada No síntomas B
Histología/ Marcadores
Abundantes células de Hodgkin. Difícil ver células de Reed-Stenberg, pero se encuentran presentes.
MUCHAS células de Reed-Stenberg.
CD30+ CD15+ CD20+ frecuentemente.
Infiltrado difuso con pocas células inflamatorias. Gran cantidad de células de Hodgkin y muchas células de Reed Stenberg. Frecuentemente CD20+.
Presencia de células “pop corn” o “linfocitos e histiocitos” (células L y H). Estas expresan los marcadores clásicos de LNH tipo B CD20+, CD79+, CD45+ (LCA)
Pronóstico Bueno Curable Muy bueno o excelente. (Kumar, A. et al. 2010)
Evolución general es algo menos favorable que en los demás subtipos. (Kumar, A. et al. 2010)
Supervivencia prolongada con recaídas frecuentes.
Tratamiento Combinación de quimioterapia y radioterapia.
Quimioterapia seguida de radiación de los sitios donde hay ganglios afectados. (Harrison)
Quimioterapia seguida de radiación de los sitios donde hay ganglios afectados. (Harrison)
Quimioterapia seguida de radiación de los sitios donde hay ganglios afectados. (Harrison)
Radioterapia. Curable con cirugía.
Otros - EBV+ en 60-70% en el ADN de las células. No se sabe si está vinculado con la etiología.
Efectuar Dx df con Nodular linfocito-predominante (No clásico).
Muchos de los pacientes reportados con este tipo de Hodgkin en realidad son NO Hodgkin.
Por estudios de expresión genética hay más relación con LH que no LNH.
*El presente cuadro se realizó utilizando las diapositivas de la clase (10-14) y el audio. Los cuadros en color celeste aportan información que el Dr. Baptista no
desarrolló en clase pero que de igual manera investigué para que el cuadro estuviese completo (adjunto las referencias bibliográficas al final). Los cuadros en
amarillo indican excepciones a la regla, a las cuales se debe prestar atención. La demarcación en rojo indica que el Dr. le prestó especial importancia a ese dato.
Espero que les sirva. Att: Abi.

Estuve leyendo del tema y a continuación agrego algunas aclaraciones que me parecen pertinentes para que se dé
una mejor comprensión:
• Células de Reed-Stemberg: Son células gigantes neoplásicas que liberan factores que inducen acumulación de
linfocitos, macrófagos y granulocitos reactivos que suponen más del 90% de la celularidad tumoral. En la inmensa
mayoría de los LH, las células neoplásicas de Reed-Stenberg derivan de linfocitos B del centro germinal o poscentro
germinal (Kumar, A. et al. 2010).
• Células de Hodgkin: Variantes de la célula de Reed-Stemberg.
También les adjunto unos cuadros tomas de Kumar, A. et al. 2010, que resumen conceptos clave de manera
sencilla:
Cuadro #2. Diferencias entre LH y LNH.
Cuadro #3.Subtipos de LH.
Bibliografía:
• Kumar, A. et al. 2010. Robbins y Cotran: Patología estructural y funcional. 8va Ed. Barcelona: Elsevier. Pág. 617-
621.
• Longo et al. 2012. Harrison: Principios de Medicina Interna. 18va Ed. México, D.F.: McGraw Hill. Pág. Pág. 934.
5. Estadiaje y trabajo diagnóstico
Se deben completar los siguientes exámenes:

1. Biopsia excisional con IHQ
2. Laboratorio general
3. DHL, VES: Estos tienen características pronóstico predicitivas y además son marcadores tumorales inespecíficos.
Sirven para darle seguimiento al paciente.
4. TAC o CT-PET a. CT-PET: Sensibilidad 75-80%. Cambio de tx: 20-25%.
Es el estudio ideal, nos brinda abundante información. Es útil para cuantificar la enfermedad y valorar el resultado del tratamiento. Tiene valor pronóstico ya que cuando post-tx son negativos, 80-85% de los pacientes continuarán libres de enfermedad. Es decir, predice curación.
5. Biopsia de MO: Idealmente bilateral. No es necesaria en todos los pacientes. EL ASPIRADO NO SIRVE, no tiene gran valor. Algunas indicaciones a la hora de tomar la muestra son:
a. Enfermedad de Alto volumen( Estadio III o IV) b. Síntomas “B”
5. Consejo de fertilidad: Estos pacientes por lo general son jóvenes, por lo que debe incluirse un consejo de fertilidad
en su manejo.
6. Otros específicos de acuerdo al paciente: PFP (especialmente si el paciente es fumador), función VI
Ejemplos:
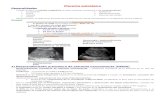
• 1era imagen: Muchacha con masa mediastinal que por definición es de bajo volumen (menos de la mitad del
diámetro transtorácico). En la primera imagen se observa la masa en una Rx.
• 2da imagen: Se ve en un TAC.
• 3era imagen: Corresponde a una imagen con Galio que ya no se usa más que en sepsis.
• 4ta imagen: Es un PET-CT, el cual tiene un gran valor especialmente pronóstico, pues la mayoría de estos pacientes
posterior a 4-5 ciclos de QxTx se negativiza y el 95% van a permanecer negativos (en la ppt dice 80-85%).
Esto se ha transformado
recientemente de una clasificación
hecha por la universidad de Ann
Arbor a una modificada por
Cotswald y consiste en:
Estadio I: Enfermedad
nodal única o
enfermedad extranodal
única ya que raramente
puede presentarse como por ejemplo con un único nódulo pulmonar o hepático.
IMP: hay enfermedad en un único lado del diafragma.
• ESTADIO I: REGION DE GANGLIO UNICO O ESTRUCTURA LINFOIDE • ESTADIO II: DOS O MAS SITIOS GANGLIONARES SIN QUE ATRAVIESE EL DIAGFRAGMA (subscripto=número) • ESTADIO III: AMBOS LADOS DEL DIAGFRAGMA – III1: ganglios altos. III2: mesentericos, para-aorticos, iliacos • ESTADIO IV: ENFERMEDAD EXTRANODAL (HIGADO, MO, PULMON)
o B=SINTOMAS B. o X=ENFERMEDAD DE ALTO VOLUMEN(>1/3 VOL MEDIASTINAL O 10CM) o S=COMPROMISO DE BAZO o E=COMPROMISO EXTRANODAL o BM=COMPROMISO DE MO o L=COMPROMISO DE HIGADO

Estadio II: También hay enfermedad de un solo lado del diafragma en dos o más sitios.
Estadio III: Incluye ambos lados del diafragma, más comúnmente retroperitoneal
Estadio IV: Se presenta con enfermedad extranodal. Es decir hay compromiso ganglionar y extraganglionar,
se requiere compromiso de los dos lugares. La única excepción de lo anterior es que haya enfermedad en MO,
la cual calificaría como estadio IV a pesar de no haber compromiso ganglionar.
IMP: síntomas B NO son estadio IV, este es un agregado que se le hace a cualquiera de los estadios, entonces se puede
poner I B, II B… Otros agregados posibles:
X: Enfermedad de alto volumen, con lo que implica que la masa sea mayor a 10 cm ya sea en
mediastino o retro-peritoneo, o si constituye más de la mitad del mediastino (creo que se equivocó y
era del tórax por lo que menciono antes con el ejemplo)
S: Si compromete el bazo
E: Esta si es importante manejarla, pues aclara que el compromiso es extranodal, por ejemplo, un
único nódulo pulmonar se categorizaría como I B. (Esto también vale para LNH).
6. Tratamiento
Con respecto a esto hay una discusión ya que alrededor de un 80-90% de estos tumores (esclerosis nodular y
celularidad mixta) se van a curar sin importar si tienen enfermedad diseminada, es por esto que últimamente se está
cuestionando el “bombardear” a todos los pacientes con tantos tratamientos para curarlo y lo que se ha decidido hacer
es agrupar a las personas en grupos pronósticos:
Enfermedad temprana (I y II) Esta de divide a la vez en
Riesgo Favorable/Bajo riesgo Estos probablemente no necesita todo el tratamiento que se está
utilizando.
Esta se maneja con un curso corto de QxTx, clásicamente ABVD por
aprox 4 meses, y luego radioterapia a dosis baja y solamente a los
sitios originales de enfermedad lo cual es mejor si se fortalece con
el uso del PET ya que si después de los 4-5 ciclos de QxTx se le hace
un PET y este negativizó significa que no necesita más quimio y en
algunas ocasiones no es ni siquiera necesaria la radioterapia (pero
siempre se les da por aquello).
o Con este manejo los pacientes se curan en más del 95% de los casos
o Algunos hacen PET con solo dos ciclos de quimio, si este ya está negativo dan la radio y
ya se acabó el tratamiento.
o Debido al hecho de que RxTx en mediastino a las mujeres constituye un factor de riesgo
para Ca de mama (hasta un 10%) y de leucemia hay personas que prefieren dar 6 ciclos
de Quimio y no dar radio. Siempre considerar el riesgo específico de la paciente. Sin
embargo el riesgo de ca de mama se presenta pero con la radioterapia antigua la cual no
era tan dirigida y eran dosis muy grandes.
Riesgo No Favorable: En estos casos se tienen dos opciones de tratamiento:
La misma que en el caso anterior sin embargo aquí SIEMPRE se utiliza la radioterapia
ABVD:
Adriamicina
Bleomicina
Vinblastina
Decarbacina

BEACOPP mas RxTx, este es el mismo que se usa en enfermedad avanzada o de riesgo alto, es
mucho más agresivo.
Enfermedad Avanzada (III y IV)/ Alto riesgo
BEACOPP mas RxTx Los factores de riesgo para hacer la división anterior son:
Edad (>40 años, mayor riesgo)
Elevación persistente de VES
Más de 4 grupos ganglionares comprometidos
Enfermedad extranodal, especialmente asociada a adenopatías
Que sea otra histología diferente a esclerosis nodular o celularidad mixta
Hipoalbuminemia
Anemia, especialmente la autoinmune
Linfocitosis o linfopenia
Masa mediastinal de alto volumen (>10 cm)
Presencia de Sx B
Debido a que en las recaídas el éxito del tratamiento es mucho menor, el manejo de linfoma en segunda línea,
implica terapia de altas dosis con sustitución d células madres = Trasplante!! Esto debido a que se sabe que es la mejor
opción para estos pacientes que ya de por sí tienen menos
posibilidad de curación.
En el gráfico adjunto a continuación se aprecia donde la
recurrencia de LH después del tercer año básicamente no se
da, y es aún más raro que ocurra después del décimo año.
Sin embargo, después del décimo año si se ve como
aumenta la incidencia de neoplasias secundarias y eventos
vasculares, los cuales se creen asociados a la radioterapia.
Linfoma No Hodgkin Hay dos subtipos que constituyen alrededor del 70% de todos
los linfomas no Hodgkin (LNH), es por esto que en estas son las que
nos vamos a concentrar y son:
Linfoma difuso de células grandes (LDCG): Linfoma de células
B y constituye alrededor de un 25-30% de todos los linfomas.
Linfomas de células pequeñas linfocíticas los cuales están
incluidos en los linfomas foliculares.
En EUA hay al menos unos 70-100 mil casos con más o menos un
20% de mortalidad (mayor a LH), de estos el 85% son B, y solo 15 son T.
Los tipos histológicos en CR son aún más pronunciado que en el gráfico anterior, donde LDCG es más del 50% del total
de los linfomas (el Dr. no confía mucho en estos casos pues muchos diagnósticos se hicieron sin inmunohistoquímica).
“Uno tiene un
chance para curar
Hodgkin, la
segunda no
responde”
Y es peor si la recaída es
en los primeros 3 años.

Clasificación de Linfomas
La clasificación basada en la REAL (clasificación europea-americana de linfomas) es la dada por la OMS para TODOS los
linfomas (para todos los tumores de células blancas) y se basa en comportamiento clínico tomando en cuenta el subtipo
B o T:
Linf de Cel B: Son los más frecuentes (85%)
Precursores de cels B: Linf Linfoblástico o Leucemia linfocítica aguda
Maduros: En estos el linfocito ya llego al ganglio periférico. Recordemos que los linf B se originan en la
MO y migran a los ganglios periféricos
Linf de Cel T
Precursores de cels T: Linf Linfoblástico o Leucemia linfocítica aguda
Maduros: Al igual que los B son los linfocitos que ya migraron al ganglio periférico o se encuentran
circulantes en la sangre, sin embargo estos son originarios principalmente del timo.
Estos constituyen alrededor del 15-20% y son:
Linfoma de células grandes anaplásico.
Linfoma de células T periférico.
Otro muy conocido aunque no muy común es el linfoma de células T de piel (sin embargo el más
común en piel aunque no muy conocido es de céluas B) y se llama “Micosis fungoides”. En CR este
tiene una mayor incidencia comparado con la literatura de otras regiones.
**todos los demas tipos no les dio importancia están en la ppt #31 #32
Repasando Inmunohistoquímica:
Un antígeno que se une a un anticuerpo que tiene un marcador que cambia
de color cuando ocurre la reacción antígeno anticuerpo lo que permite verlo.
Los marcadores básicos son:
CD 45 Antígeno leucocitario común
CD 20 Marcador de cels B por excelencia
CD 5 y CD24
CD 4 y CD8 Marcadores T
CD 30 Marcador de Hodgkin
Repasando Anatomía de un Ganglio linfático
El linfocito sano que migra por ejemplo de la MO,
llega primero al área cortical, de aquí al centro germinal
donde ocurre una transformación madurándose y
produciendo células comprometidas que usualmente son
células de memoria o hacia células plasmáticas.
Dependiendo de donde ocurra la transformación
maligna, así va a ser el fenotipo del linfoma:
Antes de llegar al centro germinal Puede
producir una leucemia o un linfoma linfoblástico,

es decir transformaciones de linfomas de células no comprometidas.
En la zona paracortical o marginal O también llamada zona del manto que produce dos tipos de linfomas,
linfomas de las células del manto y linfomas de células grandes (el más común)
Zona germinal De aquí surgen los linfomas foliculares los cuales corresponden a células de aspecto muy maduro
y de escaso citoplasma.
Después de la salida del centro germinal Produce linfomas de células géminales el cual es un subtipo de los
linfomas foliculares, o produce linfomas de células plasmáticas en cuyo caso se denomina Mieloma.
Debido a lo anterior es que existen tantos tipos de linfomas, especialmente debido a su transformación que es
condicionada mayormente por la genética de cada persona.
Cada linfoma está asociado específicamente a un oncogén o a una alteración cromosómica específica (“esta es la
belleza de este asunto, que es consistente” :D ):
Burkitt: Translocación 8-14 y la sobreexpresión del oncogén c-myc
Linfomas foliculares: Translocación 14-14 con la sobreexpresión del oncogén Bcl-2 el cual tiene relación con
apoptosis, por ende estos linfomas tienen una vida laaargaa pero que no son muy agresivos.
Linfoma de las células del manto: Translocación 11-12 que tiene que ver con Bcl-1 que esta más asociado a
desdiferenciación y a división celular, por lo tanto son linfomas usualmente muy agresivos.
Signos y Síntomas:
Usualmente los LNH se presentan:
Adenopatías asintomáticas
Adenopatías diseminadas que si suelen asociar síntomas (B)
Anemia hemolítica autoinmune
Insuficiencia de los órganos que compromete (compromiso extranodal más común que el LH): Sx pulmonar,
hepática o digestiva
o Hepato-esplenomegalia
o Dolor por compresión
Trastornos en la piel: lo cual es común debido a que estos linfomas tienen una manifestación ubicua (se pueden
encontrar en cualquier órgano)
Pregunta de un compañero (LD):
¿Cuál es la probabilidad de cualquier persona de tener un linfoma?
“No sé exactamente, pero si se sabe por lo menos en los lugares donde se cuantifica la probabilidad de que una persona
tenga cáncer en su vida es del 30%, y los linfomas representa menos del 5% del total de cánceres… haga números”
Resumen: Mariela Rojas
La presentación de los LNH, en comparación con los LH, es un poco más ubicua y menos definida. Los linfomas de
tipo Hodgkin, la mayor parte de las veces, se presentan con adenopatías centrales supradiafragmáticas (ganglios
cervicales o mediastinales), mientras que los LNH se pueden presentar en cualquier tejido del cuerpo incluyendo el
sistema nervioso central; de hecho existe una patología que se llama linfoma primario del sistema nervioso central. Es
decir, que en cualquier lugar donde haya células del sistema linfático, estas pueden transformarse y producir un linfoma.
El LNH se puede presentar de múltiples maneras:
Sintomatología similar a un LH, con adenopatías asintomáticas: Usualmente los LNH foliculares tienden a presentarse de esta manera.

Enfermedad diseminada con o sin síntomas sistémicos: Fiebre, sudoración, pérdida de peso (síntomas B) Anemia hemolítica autoinmune
Dolor: Por ejemplo por compresión debido al aumento de tamaño de los órganos como hepatoesplenomegalia.
Cualquier tipo de compromiso extranodal: En estos casos siempre hay que descartar linfoma. Como es una patología potencialmente curable, ahí está precisamente la necesidad de estudiar histológicamente todos los tumores porque uno lo que siempre tiene que hacer es descartar linfoma.
Diagnóstico y Trabajo de Extensión
Es parecido al del LH, se debe de realizar:
Una biopsia ya sea de tejido ganglionar o del tejido extranodal que este siendo afectado.
Citometría de flujo, es de los métodos más utilizados en la actualidad. Se puede realizar en sangre, médula ósea,
o incluso en un aspirado de la biopsia. La citometría de flujo es un tipo de inmunohistoquímica, donde se busca
marcar células individuales. En algunos casos el hacer una citometría de flujo es una manera más sofisticada de
realizar una biopsia sin tener que realizar una biopsia. La citometría de flujo tiene una sensibilidad mayor que un
aspirado común y es útil para detectar si existe un exceso clonal circulante en sangre. La importancia de este
método para el diagnóstico y estadificación del LNH ha aumentado en los últimos años.
Se deben realizar imágenes de todo el cuerpo, sin embargo en los LNH tanto el TAC como el PET-CT son menos
importante desde el punto de vista predictivo. En el LH un PET-CT negativo después del tratamiento inicial
pronostica una mejor evolución, también es útil en la decisión sobre la necesitad de tratamiento suplementario;
en LNH tiene un valor menos predictivo, sin embargo al ser esta una enfermedad que tiende a comprometer varios
órganos por lo que estos estudios de imágenes son útiles para estadificar estos pacientes.
La biopsia de médula ósea tiene los mismos criterios que para el LH, se debe realizar cuando existe enfermedad
de alto volumen expresada a través de la estadificación o de la cantidad de enfermedad medida, o dependiendo
del subtipo de LNH que sea, ya que existen ciertos subtipos de LNH que tienden a comprometer médula ósea con
mayor frecuencia. Por ejemplo el LNH de tipo folicular puede tener compromiso medular hasta en un 80%, por
lo que en estos tipos de linfoma está indicado realizar una biopsia de médula ósea. Por otro lado, no es
necesario realizar una biopsia de médula ósea cuando se tiene un linfoma de células grandes difuso en estadio
1 ó 2.
Se deben realizar exámenes de laboratorio, al igual que en el LH, es necesario: hemograma, función hepática, y
función renal.
Hay un marcador tumoral que cada vez se está volviendo un poco más específico especialmente en linfomas de
alto grado, este marcador es la beta-2-microglobulina. Esta es una proteína que está en la membrana de la mayor
parte de las células de origen inflamatorio; la cual reacciona ante un estímulo inflamatorio, sin embargo parece
ser bastante más específica cuando está relacionada con linfoma.
LNH ESTADIO VS GRUPO PRONÓSTICO
El LNH se ha divido en diferentes grupos pronósticos, que sirven para adicionalmente al pronóstico, decidir tratamiento.
Se han hecho grupos pronósticos para cada subtipo de linfoma, se tiene el IPI (Índice Pronóstico Internacional) y el FLIPI
cuando se refiere al índice pronostico internacional del linfoma folicular. En estos índices se toman en cuenta ciertos
factores que aumentan o disminuyen la severidad de la enfermedad. Algunos de estos factores son:
Edad, una edad menor a 60 años disminuye riesgo.
Estado funcional, un ECOG II o menos disminuye riesgo. El estado funcional se puede clasificar en 4 estadios:
1. Estadio 1: Síntomas mínimos que no le impiden realizar actividades de la vida diaria o trabajos ligeros.
2. Estadio 2: Síntomas presentes que comprometen la funcionalidad del paciente, está en cama menos del
50% de su día.

3. Estadio 3: Síntomas presentes que comprometen la funcionalidad del paciente, está en cama más del 50%
de su día.
4. Estadio 4: Paciente encamado el 100% del día.
Número de sitios extranodales:
o Cuando existe más de 1 sitio extranodal esto lo convierte cualquier linfoma en estadio 4.
o Cuando existe sólo un sitio extranodal, y esa es la única representación de la enfermedad se clasifica como
estadio 1E.
o Cuando existen un grupo ganglionar más un sitio extranodal se clasifica como estadio 4.
Según los niveles de DHL
Estadio clínico ANN ARBOR III o IV, el cual es enfermedad a ambos lados del diafragma o compromiso extranodal
múltiple
Cada uno de estos grupos pronóstico se han validado y se utilizan para evaluar respuesta clínica, supervivencia
global, y supervivencia libre de enfermedad. Cuando se toman en cuenta estos factores, en el caso del IPI, si uno tiene de
0 o 1 puntos, el porcentaje de respuesta al tratamiento es superior al 80%, la supervivencia global a 5 años es por encima
del 70%, y la supervivencia a 5 años libre de enfermedad es del 70%. Estos grupos pronóstico se utilizan como un
instrumento validado pronóstico predictivo y debe ser aclarado en la nota inicial diagnóstico y en el plan de tratamiento.
LINFOMAS INDOLENTES
En el pasado se hablaban de linfomas agresivos o indolentes, ya esto no se utiliza tanto, los linfomas indolentes
son los que tienen evolución en años, aún en ausencia de tratamiento. En cambio los linfomas agresivos tienen evolución
en semanas o meses y definitivamente ante la ausencia de tratamiento implican una mortalidad en el 100% de los casos.
Dentro de los linfomas indolentes se encuentran:
1. Linfoma folicular de grado 1 y 2
2. Linfoma folicular de grado 3A
3. Linfoma de la zona marginal
4. Linfoplasmocitoma
5. Linfoma linfocítico de células pequeñas

LINFOMA FOLICULAR
Es el segundo linfoma más frecuente (20%). Cuando se habla de linfomas foliculares de alto o bajo grado se refiere
a las características histológicas donde se ve una hiperplasia desordenada folicular. Los linfomas foliculares grado 1 o 2
son los que forman folículos, estos son difíciles de distinguir de la hiperplasia folicular benigna y tienden a evolucionar en
muchos años; por lo que cuando estos no están causando síntomas se justifica solamente observar. El linfoma folicular
grado 3A y 3B se comportan como los de tipo por lo que su manejo debe ser igualmente agresivo.
Bcl2+, es un oncogen que tiene que ver con supervivencia y apoptosis. Entonces este linfoma se
caracteriza por tener una apoptosis defectuosa, lo cual le da su característica fenotípica la cual no es tanto
la proliferación sino la persistencia de las células. Esto también se relaciona con los tiempos prolongados
de evolución de la enfermedad.
Se relaciona con la traslocación (14; 18), que es la que básicamente afecta el Bcl2+.
La mayor parte de estos linfomas debutan, al ser poco sintomáticos, con estadios avanzados 3 y 4. Solamente
alrededor de un 10-15% con estadios 1 y 2; esto es importante porque probablemente estos son los que realmente son
potencialmente curables, entonces si uno encuentra un LNH folicular es estadio 1 y 2 el tratamiento debe ser más agresivo
para poder curarlos. La supervivencia es prolongada, y el tratamiento es necesario en pacientes con alto volumen de
enfermedad, los que tengan más de 3 sitios extranodales comprometidos, y los que presenten síntomas tanto locales
como sistémicos.
TRATAMIENTO: Se utiliza una combinación de Rituximab (anticuerpo monoclonal anti CD20) + quimioterapia.
También se ha planteado el trasplante de células madres como una alternativa especialmente en recaídas pero no ha
dado los resultados esperados.
TRATAR O NO TRATAR
Para tomar la decisión si se debe de tratar un LNH o no
primero se debe ver el record histórico de la enfermedad, ya
que esta es una enfermedad tan prolongada que se tiene que
ver que ha pasado a través de diferentes épocas con diferentes
actitudes terapéuticas. En los años 80 mayormente se le daban
pastillas o cosas ineficientes y no cambiaba la historia natural
de la enfermedad, la supervivencia era mucho menor que
posterior a la introducción del Rituximab. La introducción del
Rituximab cambió la supervivencia, la aumentó, por lo que sí
parece haber una diferencia en la historia de la enfermedad
cuando estos se tratan o no.
MALTOMAS
Son linfomas indolentes, bastante comunes, derivados de los linfocitos de las mucosas. Puede afectar cualquier
tejido mucoso, siendo el gástrico el más frecuente. Los maltomas representan la neoplasia más común del sistema
CD20+ CD5- CD23- CD10+ Bcl2+ Bcl6+
CD20+ CD5- CD23- CD10-

digestivo y el segundo tumor más común en estómago después del adenocarcinoma. Los maltomas se relacionan con
varios defectos cromosómicos, siendo la traslocación (11, 18) la más común.
Los maltomas están asociados con fenómenos autoinmunes como Hashimoto y Sjögren. En el caso del linfoma
gástrico se relaciona con la presencia del Helicobacter pylori, el cual parece que actúa como un estimulante inflamatorio
crónico persistente, donde al igual que en el cáncer gástrico, la exposición repetida a episodios inflamatorios puede inducir
transformación y atrofia del tejido gástrico.
La gran parte de los maltomas tienen un estadio clínico IE, el cual es localizado a un órgano extranodal.
TRTAMIENTO: hay que tener mucha paciencia, se trata con antibióticos, y a veces hay que esperar hasta 18 meses
para ver una respuesta clínica, por lo que no hay que estar haciendo gastroscopia cada mes. En raros casos se usa
radioterapia y prácticamente ya no se usa quimioterapia.
LINFOMA LINFOCÍTICO DE CÉLULAS PEQUEÑAS
Es un linfoma leucemia, esta es una neoplasia de linfocitos maduros que puede tener una expresión leucémica y
a eso es lo que llamamos leucemia linfocítica crónica. La expresión leucémica o no depende de cuánto este comprometida
la medula ósea. Es decir que puede presentarse como una tumoración sin evidencia de linfocitosis periférica o puede
presentarse con linfocitosis con tumores agregados. Sin embargo es el mismo tumor y se trata exactamente de la misma
manera. Cuando hay leucemia la característica fundamental es la linfocitosis, por definición usualmente arriba de 10-15mil
linfocitos. Este es un tumor de células B, aunque algunos pueden ser negativos.
TRATAMIENTO: Como una LLC
LEUCEMIA DIFUSO DE CÉLULAS GRANDES
Es el linfoma más común, 25-35% de todos los linfomas. Están incluidos aquí los linfomas foliculares IIIb,
especialmente los de alta proliferación
40% se presenta extranodal
20% en estadios I y II
Son de naturaleza agresiva, cuya evolución sin tratamiento es de semanas a meses; sin embargo estos responden
bastante bien al tratamiento. No es tan curable como el LH pero si es curable en una buena parte de los casos, de los
linfomas difusos de células grandes alrededor de la mitad se van a curar. Son los clásicos Bcl2 usualmente negativo
Bcl 6 usualmente positivo, este es un oncogen que representa proliferación
El IPI es muy importante en el pronóstico predictivo; Sin embargo tiene un problema, esto son estudios validados
antes de la introducción de los anticuerpos monoclonales, los cuales han cambiado significativamente la historia natural
de la enfermedad, por lo tanto los números de la tabla del IPI son los resultados con sólo quimioterapia.
TRATAMIENTO
Estadio Clínico I Y II: Rituximab-quimioterapia corto (4-6 ciclos) seguido de radioterapia sólo a sitios
comprometidos. Tiene un 80% curación.
CD20+ BAJO CD5+ CD23+ CD19+
CD20+ PAF5+ CD5- CD23- Bcl2+/- Bcl6+/-

Estadio Clínico III y IV: Rituximab-quimioterapia. Curabilidad del 30-50%
Es importante tener en cuenta que algunos de estos linfomas, especialmente los linfomas agresivos tienden a
comprometer secundariamente SNC, por lo que algunos requieren tratamiento profiláctico a SNC. Este no es el caso de
todos los linfomas difusos, pero por ejemplo en el linfoma de Burkitt sí hay que hacerlo porque si no tienden a hacer
recaídas en SNC. La profilaxis se hace mediante quimioterapia intratecal. El riesgo (2-20%) depende de varios factores,
como: alto volumen de enfermedad, DHL, enfermedad cerca del SNC como por ejemplo en senos paranasales, presencia
de enfermedad en médula ósea, o presencia de grandes masas retroperitoneales. Todos estos son factores que aumentan
el riesgo de enfermedad en SNC.
LINFOMA DE CÉLULAS DE LA ZONA DEL MANTO
Este es un linfoma agresivo, corresponde a un 6% de los LNH, y es el imitador por excelencia, ya que puede
presentarse desde el punto de vista morfológico de muchas maneras y en cualquier parte del cuerpo. Probablemente no
es una sola enfermedad, se han identificado al menos 3 subtipos que hace que este linfoma tenga diferentes evoluciones
clínica.
Está asociado a la traslocación (11; 14), la cual produce una sobreexpresión de ciclina D1. Esto hace que haya un
índice proliferativo realmente alto en estos pacientes. Clínicamente se puede presentar con: enfermedad agresiva,
compromiso GI, compromiso de SNC.
85% son estadios III y IV.
Hay un subtipo que se presentan como enfermedad indolente. Todavía no se ha podido caracterizar la
diferencia entre los diferentes subtipos, por lo que respecto al tratamiento hay una gran discusión. En
aquellos que se presenta con alto volumen de enfermedad, está indicado quimioterapia con Rituximab +
trasplante de células madre periféricas (PSCT) en la primera remisión, sin embargo hay gente que dice que
esto no agrega mucho y dan solamente quimioterapia con Rituximab más otros medicamentos diferentes
a los que uno usa en linfoma difuso; ya que hay medicamente nuevos citotóxicos que no se usan en
linfoma difuso pero que probablemente son más activos contra esta enfermedad.
TRATAMIENTO: Rituximab + quimioterapia agresiva vs. PSCT. La supervivencia es de 3 ½ años. Antes era de 18 meses, por lo que a pesar de no ser mucha, con estos tratamientos sí ha mejorado.
En un paciente con alto volumen de enfermedad, con este linfoma, joven, sin comorbilidades, el trasplante en
primera línea es una buena elección. Hay otros linfomas de células B agresivos:
LINFOBLÁSTICO
Es un linfoma de células tempranas, este puede presentarse en hombres jóvenes y también en mujeres jóvenes. Una masa mediastinal en una mujer joven es probable que sea: LH, esclerosis nodular, o linfoma linfoblastico. Muchas veces está asociado a LLA.
Puede ser Subtipo B o T muy inmaduro.
Es hombres es frecuente el compromiso de SNC y testículos TRATAMIENTO: Quimioterapia agresiva con un 70-90% de remisión en niños y 45-70% en adultos. El tratamiento de esta enfermedad es como si fuera una leucemia este o no presente el componente leucémico.
CD20+ CD5+ CD23- CD10-

BURKITT
Es una enfermedad que tiene asociación con el EBV.
Es el tumor maligno más agresivo.
Su característica fundamental es que son CD10+
Asociado a una traslocación (8; 14), hay una alteración en el oncogen c-Myc el cual es altamente proliferativo (es el que más proliferación produce).
Tiene una alta tasa de respuesta al tratamiento con curaciones en un 50% de los casos; sin embargo se produce una complicación que es el síndrome de lisis tumoral, que se caracteriza por una serie de trastornos metabólicos debido al gran volumen de destrucción tumoral. Compres hipocalcemia, hiperfosfatemia, hiperuricemia, insuficiencia renal, acidosis metabólica; es importante porque todo esto puede causar la muerte del paciente.
Es un linfoma difuso con aspecto de cielo estrellado.
Producen masas de rápido crecimiento, principalmente en abdomen un mandíbula, las cuales tienen varias representaciones clínicas.
o Hay una típica en niños africanos con masas abdominales rápidamente crecientes. o Hay otras que son masas paramandibulares de rápido crecimiento también.
LINFOMAS DE CÉLULAS T Estos son infrecuentes, menos del 10%, estos tumores son más difusos ya las células T se encuentran en todo lado
por lo que se pueden ver en cualquier órgano del cuerpo.
LINFOMAS DE CELULAS T PERIFERICAS
Hay varios subtipos
Es post-tímico células T maduras
Es una enfermedad de alto volumen y rápido crecimiento.
Presenta compromiso de SNC, síntomas B, compromiso extranodal (70%).
Se presenta en pacientes de edad más avanzada, con predominio en hombres.
La respuesta clínica es pobre, y presenta un porcentaje de supervivencia menor comparado con otros linfomas, aproximadamente 35% vivos a los 5 años.
LINFOMA ANAPLASICO DE CELULAS GRANDES
Asociado con una traslocación (2; 5) Proteína NPM-ALK, que cuando está positiva tiene un mejor pronóstico.
Tiene un 50-80% de supervivencia a 5 años.
Este es más común en pacientes jóvenes.
Es más nodal que el anterior, especialmente en sitios de la vía aérea superior. ACLRARACIÓN: ¿Existen linfomas CD8+? Sí, pero son muy poco frecuentes.
CD10+ CD20+ CD19+ Bcl6+ CD38+ CD43+
CD2+ CD3+ CD4+
CD3- CD30+ CD4+