Rodilla lesión multiligamentaria
-
Upload
diego-tono -
Category
Health & Medicine
-
view
605 -
download
1
Transcript of Rodilla lesión multiligamentaria

RODILLA LESIÓN
MULTILIGAMENTARIA
DIEGO OBANDO R2 ORTOPEDIA Y TRAUMATOLOGÍA U.C.E.


Lesión grave que resulta de trauma violento. Es el resultado de la interrupción de por lo
menos 3 de los 4 principales ligamentos de la rodilla
Daño Vascular y nervioso, fracturas asociadas Tratamiento histórico: inmovilización. Con el advenimiento de una mejor técnica
quirúrgica, el manejo de lesiones de (ACL / PCL) asociadas con (MCL / LCL) se ha convertido en quirúrgicas

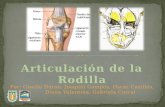
ANATOMÍA La articulación femoro-tibial conjunta
se mantiene en parte por la anatomía ósea de los cóndilos femorales y la meseta tibial.
Los meniscos aumento del área de contacto entre fémur y la tibia = aumento de la estabilidad de la articulación.
4 ligamentos principales (ACL, PCL, MCL, LCL) y las esquinas laterales medial posterior y posterior estabilizadores ligamentosas más significativos de la rodilla.
Estructuras dinámicas: musculatura.

ANATOMÍA ACL evita la traslación anterior de la tibia
con respecto al fémur 86% de la resistencia total la
translación tibial anterior Limita la rotación interna y externa de
la tibia con respecto al fémur cuando la rodilla está en extensión.
ACL también limita el estrés varo y valgo cuando existe lesión de LCL o MCL

ANATOMÍA El PCL Estabilizador primario estático de
la rodilla, dada su ubicación cerca del centrode rotación de la rodilla
95% del total restricción a las fuerzas de desplazamiento tibial posterior
El PCL trabaja en conjunto con las estructuras de la esquina lateral posterior.

ANATOMÍA
MCL y LCL Resiste al valgo y varo a 30
° de flexión de la rodilla. Juntos, actúan de una manera
secundaria a limitar la translaciónanterior, posterior y la rotación de la tibia sobre el fémur

ANATOMÍA La esquina postero lateral El ligamento colateral lateral (LCL), el
ligamento tibiofibular (LTF), el ligamento arcuato (LA), el ligamento popliteofibular (LPF) y la cápsula posterolateral
Resiste rotación posteolateral de la tibia en relación conel fémur.
Proporcionan la resistencia al estrés en valgo

ANATOMÍA La fosa poplítea se define por los tendones de la pata
de ganso, semimembranoso medial y el bíceps
El espacio está cerrado distalmente por las cabezas medial y lateral de los gastrocnemios.
Dentro de este espacio, está la arteria poplítea la vena y el nervio tibial y peroneo

La arteria poplítea puede estar en mayor riesgo de lesión en luxaciones de rodilla.
La vena poplítea está en estrecha asociación con la arteria, pero parece estar en menor situación de riesgo
los vasos poplíteos se encuentran directamente posteriores a los cuernos posteriores de los meniscos medial y lateral
El nervio ciático se divide en sus divisiones peronea y tibial dentro del hueco poplíteo.

CLASIFICACIÓN 5 categorías diferentes: anterior, posterior, lateral, medial, o
rotatorio. Otros factores a considerar incluyen lesión es abierta o cerrada, lesión causada por trauma de "Alta o baja energía" Si la rodilla es completamente luxada o subluxada Si existe o no participación neurovascular.

70% posterior, 25% anterior, y 5% dislocaciones rotatorias
La luxación posterolateral parece ser la combinación más común.
Este patrón particular puede ser irreducible como resultado de que el cóndilo femoral medial puede convertirse en “agujero de botón" a través de la cápsula anteromedial de la articulación.

MECANISMOS DE LESIÓN Luxación anterior: fuerza de hiperextensión, A 30 ° de hiperextensión: fallo de la cápsula posterior. A 50 °, el ACL, PCL, y la arteria poplítea fallan Una fuerza posterior aplicada a la tibia proximal
cuando la rodilla está flexionada a 90 ° puede producir una dislocación posterior
Las luxaciones medial y laterales resultan de fuerzas en varo / valgo
La combinación de estrés en varo / valgo con hiperextensión en la tibia proximal producirá probablemente una de las dislocaciones rotatorios

LESIONES ASOCIADAS Varias estructuras anatómicas están en riesgo Los 4 principales ligamentos de la rodilla y las
esquinas postero medial y lateral Las lesiones vasculares y nerviosas son comunes. También puede asociarse lesiones óseas:
fracturas por avulsión de la ACL o PCL. Fracturas de meseta tibial o fracturas de cóndilos del
femorales Fracturas de la diáfisis tibial y distal

La incidencia de compromiso vascular 32%
En luxación anterior o posterior, la incidencia 50%
La arteria poplítea es una "arteria terminal" para la pierna.
la vena poplítea es responsable de la mayoría del flujo venoso de la rodilla. (lesión menos común)
Luxación anterior: ruptura Luxación posterior (elongación)

Lesión en el nervio peroneo o el nervio tibialse ha documentado 20% a 30%.
El nervio peroneo parece ser más frecuentemente implicado, carga varo de la rodilla.

Fracturas asociadas del fémur y de la tibia proximal tratados con enclavado intramedular dificultan la colocación de los túneles óseos para la reconstrucción del LCA y PCL.
En las luxo-Fracturas de la rodilla suelen implicar tanto la reparación óseo y reparación o reconstrucción ligamentosa, añadiendo un elemento de complejidad a su tratamiento

EVALUACION INICIAL Y MANEJO CONSIDERACIONES GENERALES
La deformidad obvia puede estar presente en el examen inicial. paciente con politrauma intubado y sedado, la lesión puede
escapar a la evaluación inicial. La importancia: reconocimiento de la lesión vascular. La isquemia que dura más de 8 horas por lo general resulta en
amputación. Los pulsos normales, Señales Doppler, y el relleno capilar no
descartan una Trombosis arterial que puede ocurrir horas o días más tarde, lo que exige un examen de serie.
Si hay alguna duda de la perfusión de la extremidad, una arteriografía es lo indicado

ESTUDIOS DE IMAGEN Antes de cualquier manipulación, se deben solicitar
radiografías. Para confirmar la dirección de la luxación ver fracturas
asociadas, y planificar la maniobra de reducción. Cianosis, palidez, debilidad y disminución de llenado
capilar y disminución temperatura periférica después de la reducción, la arteriografía debe ser considerada.
La venografía puede ser necesaria si el cuadro clínico indica adecuada perfusión pero obstrucción del flujo de salida.
La resonancia magnética puede realizarse para confirmar y planificar la reconstrucción de estructuras ligamentosas

REDUCCIÓN Debe hacerse lo antes posible, preferiblemente en la Emergencia. Se requiere de sedación La tracción debe ser lenta, longitudinal gradual se aplica a la pierna
desde el tobillo, y la tibia proximal se manipula en la dirección apropiada.
Una vez reducida, la evaluación radiográfica para confirmar congruencia tibiofemoral se lleva a cabo, así como el examen neurovascular.
La extremidad se coloca en un inmovilizador de rodilla en extensión
El "signo hoyuelo" indica una luxación posterolateral y que la reducción cerrada puede no tener éxito. Por interposición de tejidos blandos lo que justifica la reducción abierta conjunta

EXAMEN FISICO Traslación anterior y posterior >
15mm entre 25 ° a 90 ° de flexión de la rodilla
Cajón posterior ++ Prueba de Lachman y del pivot
shift son positivos, que indica la interrupción ACL, y puede haber la hiperextensión de la rodilla.
Inestabilidad posterolateral: Dial Test (+) a 30° 90°

Inestabilidad posterolateral tipo A; aumento de la rotación externa solamente: lesión en el ligamento popliteofibular y tendón popliteo solamente.
tipo B: aumento de la rotación externa, y leve aumento del varo de aproximadamente 5 mm a 30 ° de flexión de la rodilla. Este ocurre con el daño al ligamento popliteofibular, tendón poplíteo, y la atenuación de la garantía del ligamento colateral fibular
Tipo C: Se presenta con una mayor rotación externa tibial, y la inestabilidad en varo de 10 mm mayor que la rodilla normal probado a 30 ° de flexión de la rodilla con el estrés en varo.
Esto ocurre con lesión del ligamento popliteofibular, tendón poplíteo, ligamento lateral externo y capsular lateral

LESION VASCULAR En el daño de la íntima el examen físico es normal
en un paciente politraumatizado, En politrauma las lesiones que comprometen la vida
se manejan primero El cirujano ortopédico tiene que ser consciente del
tiempo total de isquemia de las extremidades. La reducción se lleva a cabo para ver si esto
restablece el flujo sanguíneo a la extremidad. Cuando el total de tiempo de isquemia se aproxima
6 horas, hay una urgencia para restaurar el flujo de la extremidad inferior.
Arteriografía, venografía

INDICACIONES QUIRURGICAS ABSOLUTAS
La irreductibilidad y las lesión vascular indica intervención quirúrgica inmediata.
La fasciotomia de cuatro compartimientos de la extremidad se considera cuando tiempo de isquemia es mayor que 2,5 horas.
La incapacidad para mantener la reducción también indica fijación externa o reconstrucción ligamentosa temprana
Las Luxaciones y luxofracturas abiertas requieren desbridamiento quirúrgico inmediato para descontaminar la herida + fijación externa.

Tiempo para realizar la cirugía Estado vascular, estabilidad reducción, condición de la piel,
lesiones sistémicas, lesiones abierta versus cerrada, lesión, menisco y articular,
Lesiones del ACL /PCL / MCL Tto con brace, seguido por artroscopia combinada ACL / PCL en 4 a 6 semanas después de la curación del MCL.
Las lesiones posterolaterales Combinadas ACL / PCL / se abordantan pronto como sea posible.

ACL / PCL / esquina posterolateral se realiza entre el 2 y 3 semanas después de la lesión capsular permite.
Lesiones abiertas puede requerir procedimientos por etapas
La capsula es reparados después del lavado y desbridamiento y la reconstrucción del ACL PCL se lleva a cabo en una fecha posterior después de que la curación de la herida ha ocurrido.
Tiempo para realizar la cirugía

SELECCIÓN DEL INJERTO El material ideal injerto es fuerte, proporciona fijación
Segura es Fácil de Pasar, disponible, baja morbilidad del sitio donante.
Aloinjerto de tendón de Aquiles, aloinjerto hueso-tendón rotuliano-hueso para LCA
El material de injerto de Preferido para La esquina posterolateral es la transferencia del tendón del bíceps dividido o autoinjerto libre (semitendinoso) o aloinjerto

Abordaje quirúrgico
Reconstrucción LCA / LCP combinado: usa la técnica transtibialcon la cirugía del ligamento colateral / capsular
La esquina posterolateral se repara con la transferencia del tendón del bíceps, injerto libre semitendinoso, o tejido de aloinjerto.

Técnica quirúrgica El paciente es colocado en posición supina sobre la
mesa de operaciones. La pierna a operarse cuelga sobre el lado de la mesa
de operaciones y la pierna sana se apoya completamente extendida en la mesa de operaciones.
La cirugía es hecho bajo control torniquete a menos la reparación arterial o venosa contraindique el uso de un torniquete.El flujo de entrada de fluidos es por gravedad
El aloinjerto se prepara antes de traer al paciente a la sala de operaciones.

• Los Instrumentos artroscópicos se colocan con el flujo de entrada en el portal lateral
• El artroscopio en el portal lateral inferior de la rótula
• Una incisión extracapsular accesoria de seguridad se utiliza para proteger las estructuras neurovascular estructuras, y para confirmar la exactitud decolocación túnel tibial

La notchplastia se realiza primero y consiste en la eliminación de hueso, de la pared medial, lateral y el techo de la región intercondílea. Evita el pinzamiento
Instrumentos curvos se utilizan para levantar la cápsula de la parte posterior de la tibia para colocar el LCP

Los túneles tibiales y femorales se realizan con la ayuda de la guía de broca LCP / ACL.
El túnel transtibial para PCL cruza desde la cara anteromedial de la tibia 1 cm por debajo de la tuberosidad tibial para salir en el sitio de inserción anatómica.
El túnel femoral para el PCL se origina externamente entre el epicóndilo medial y la superficie articular del cóndilo femoral medial para emerger a través del centro deel muñón del haz anterolateral de la parte posterior del ligamento cruzado.
El injerto se coloca y PCL se ancla en el lado femoral o tibial dejando libre el lado opuesto.

Para el ACL El túnel tibial comienza externamente a 1 cm proximal a la tuberosidad tibial en la superficie anteromedial de la tibia proximal para emerger a través del centro del muñón del ACL en la superficie tibial
El túnel femoral se coloca en la pared medial del cóndilo femoral lateral cerca de la zona de inserción anatómica ACL.El injerto de ACL se coloca en el lado femoral con el lado tibial dejado libre.

La técnica quirúrgica para la reconstrucción de la esquina posterolateral es la transferencia de tendón del bíceps femoral al epicóndilo femoral lateral.
Esta técnica crea un nuevo ligamento popliteofibular ofreciendo estabilidad para reforzar la esquina posterolateral.

Se hace una incisión en palo de hockey lateral. El nevio peroneo se diseca y protege en todo el
procedimiento. La cabeza larga del bíceps se separa. La tira de tendón del bíceps debe ser de 12 a 14 cm
de largo. Se realiza un agujero de perforación 1 cm por delante
del ligamento del peroné La división tendón del bíceps se pasa medial a la
banda iliotibial y se asegura a la región femoral lateral epicondilar con un tornillo y la arandela de ligamento de púas en la citadapunto.
La cola residual del bíceps se pasa medial a la banda iliotibia y se asegura a la cabeza del peroné.

La reconstrucciones posteromedial y medial se realizan a través de una incisión medial en palo de hockey .

Fijación y tensión del injerto El PCL se reconstruye primero seguido por el ACL, seguido por
el complejo posterolateral y el complejo del ligamento medial. La tensión se coloca en el PCL está establecida para 20 libras.
La rodilla realiza un ciclo a través de una gama completa de movimiento 25 veces para permitir el pretensado y el asentamiento del injerto.
La rodilla se coloca en 70 ° de flexión, y la fijación se logra enel lado tibial del injerto PCL con un tornillo y arandela de ligamento o tornillos de interferencia bioabsorbibles

Rehabilitación postoperatoria
Extensión absoluta por 3 semanas sin carga 4 a 6 semanas movimientos progresivos Al terminar 6 semanas carga progresiva Se descontinua el brace a la semana 10

Complicaciones
La falta de reconocimiento y el tratamiento de lesiones vasculares (tanto arteriales y venosos)
Lesión iatrogénica neurovascular en el momento de la reconstrucción, fracturas de meseta tibial iatrogénicas
No reconocer y tratar todos los componentes de la inestabilidad, osteonecrosis del cóndilo femoral medial postoperatorio
Pérdida de movimiento de la rodilla Dolor postoperatorio en la región anterior de rodilla.

Resultados publicados Wang et al. revisó 25 artroscopias de PCL y
reconstrucciones del complejo posterolateral. La restauración se realizo a los 10 meses La restauración de la estabilidad ligamentosa se
obtuvo en sólo el 44% de pacientes, 20% tienen de 5 a 10 mm de laxitud residual.
44% de las rodillas tenían cambios degenerativos enel momento de la cirugía.
Su estudio recomienda la reparación quirúrgica temprana de la rodilla en lesión ligamentaria múltiple

Mariani et al. Ha publicado recientemente sus resultados de 1 etapa de reconstrucción artroscópica de de ACL y PCL.
Su grupo de estudio consistió en 15 rodillas. KT-2000 indica diferencia en las mediciones de 5.8 +/-
1,1 mm. Preoperatoria y postoperatoria Las puntuaciones de la escala de calificación de FSS
fueron 32 y 89 puntos, respectivamente. La escala Lysholm tenían 65 y 95 puntos,
respectivamente.

Richter et al. Comparó tratamiento quirúrgico y no quirúrgico en pacientes con luxaciones traumáticas de rodilla.
Grupo de estudio consistió en 89 pacientes 63 pacientes se sometieron a reparación quirúrgica y o
reconstrucción dentro de 2 semanas de la lesión y 26 pacientes tenían tratamiento no quirúrgico.
El promedio de seguimiento fue de 8,2 años. Lysholm 78,3 por el grupo quirúrgico, y 64,8 para el no
quirúrgico Tegner 4.0 para el grupo quirúrgico y 2,7 para el grupo-
no quirúrgico

Harner et al. han reportado excelentes resultados funcionales después de la reconstrucción quirúrgica de lesiones de múltiples ligamentos de la rodilla.
Casi la totalidad de sus pacientes fueron capaces de volver a sus actividades normales de la vida diaria; sin embargo, la capacidad de sus pacientes para volver a los deportes de alta demanda fue menos exitosa.

Fanelli
2-10 años 35 artroscopias Examen físico postquirúrgico: Lachman y Pivot shift normal 94% Estabilidad posterolateral normal 24% Estrés en Varo 30° 88% normal Tto Qx MCL: 100% Tto brace: 87.5% Lysholm, Tegner, HSS: 91.2, 5.3, 86,8

Conclusiones y resumen Las lesiones multiligamentarias son complejas requieren un enfoque
sistemático para la evaluación y el tratamiento. La reducción y el tratamiento de lesiones vasculares son las principales
preocupaciones La Estabilidad de la rodilla debe después de la operación evaluasrse con
escalas de calificación de ligamentos, pruebas de estrés, análisis radiográfico.
En agudo las lesiones del MCL combinadas con lesiones ACL / PCL pueden en algunos casos ser tratado con brace.
Las lesiones de la esquina posterolateral combinada con lesiones de ACL / PCL se tratan mejor con reparación primaria combinada con la reconstrucción autoinjerto o aloinjerto
El momento para realizar la cirugía depende de los ligamentos lesionados,el estado vascular de la extremidad, la estabilidad y la salud general del paciente.


Trauma de alta energía Puede existir compromiso vascular y nervioso Trauma ocacionado por el deporte ACL, PCL, PCL, esquina posterolateral Evaluación tibial: laxitud anterior o posterior flexión 25-90* Lachman pivot shift Incremento del varo o valgo en extensión

Tiempo quirúrgico
Valoración de la lesión, lesión vasculonerviosa asociada, lesión expuesta, lesión sistémica
Si se retarda la reparación 2 o 3 semanas puede existe baja incidencia de formación de artrofibrosis
Reparación primaria de LCL y esquina posterolateral seguido del ACL PCL 4 a 6 semanas
La reparación crónica puede llevar a un artrosis post traumática

Selección del injerto
ACL y PCL Tendón de Aquiles, tendón del cuadriceps, hueso tendón hueso LCL y posterolateral, transferencia del tendón del bíceps femoral
injerto libre tendón hueso (patela) tendón, Aquiles y reparación de la cápsula
LCM: tendón de Aquiles, reparación de la cápsula

Rehabilitación postoperatoria
Extensión absoluta por 3 semanas sin carga 4 a 6 semanas movimientos progresivos Al terminar 6 semanas carga progresiva Se descontinua el brace a la semana 10

Resultados
Estudio de 2 a 10 años Reconstrucciones artroscópicas ACL y PCL 35
pacientes 26 hombres 9 mujeres 19 agudos 16 crónicos

Estabilidad posterolateral fue restaurada 24% Dial test 30° 88% Laxitud 12% Estrés en varo normal 100% 87% tratamiento con brace KT 1000 2.7 2.6 posterior, 1.00 anterior

Otro grupo reconstrucción múltiple de ligamentos 2 a 10 años de resultados PCL / reconstrucción posterolateral Esta población de estudio incluyó 31 hombres, 10 mujeres Aloinjerto de tendón Aquiles en los 41 casos PCL. la reconstrucción inestabilidad posterolateral se realizó con el
bíceps femoral Cajón posterior y tibial paso fuera en 29 de 41 (70%) rodillas. Estabilidad posterolateral fue restaurado a lo normal en 11 de 41
(27%) rodillas Las pruebas de estrés de 30 ° en varo fue normal en 40 de 41
(97%) rodillas y grado 1 laxitud en 1 de 41 (3%) rodillas. Lysholm, Tegner: 91,7, 4,92, respectivamente,

Conclusiones La reconstrucción quirúrgica multiligamentaria es un buen
proceso pero no perfecto La estabilidad postquirúrgica es significativa en relación al
estado prequirúrgico Algunas lesiones de los ligamentos colaterales mediales son
tratadas considerablemente con brace El tiempo adecuado para la cirugía depende de la lesión
ligamentaria de la lesión neurovascular asociada Los injertos son preferibles en casos complejos La cirugía dentro de 2 a 3 semanas no aumenta el riesgo de
formación de artrofibrosis


Ruptura de 3 o 4 ligamentos mayores de la rodilla
Concomitante daño neurovascular y fracturas Puede ocasionar dolor e inestabilidad a futuro 0,02% de todas las lesiones ortopédicas

Propósitos
Tratamiento quirúrgico VS. Conservador Reparación VS. Reconstrucción Cirugía temprana VS. Cirugía tardía

Métodos
Estudios en Inglés Lesiones multiligamentaria Medline, Pubmed 1966 – 2007 Niveles de evidencia del I –IV Medidas funcionales Seguimiento de 12 a 24 meses Exclusión de pacientes que requieren reducción
abierta

Resultados


Manejo operativo vs. No operativo 4 estudios 227 operados VS. 107 no operados 11 a 76 años (32 años)


REPARACIÓN VS. RECONSTRUCCIÓN 2 Estudios 52 reparados VS. 28 reconstruidos Estudios no son estadísticamente significativos (p)


REPARACIÓN TEMPRANA VS. REPARACIÓN TARDÍA
5 Estudios Temprano menos de 3 semanas 80 pacientes (temprano) Vs. 50 (tardío 3-51 semanas)

Problemas en la designación aleatoria Curva de aprendizaje

DISCUSIÓN
Nuestra revisión sugiere que los pacientes que recibieron tratamiento quirúrgico tuvieron mejores resultados funcionales
Existió mayor tasa de fracaso en aquellos en que se realizo reparaciones PLC
tratamiento quirúrgico dentro 3 semanas en lesión multiligamentaria tuvo mejores resultados

MANEJO QUIRÚRGICO VS. CONSERVADOR Varios estudios publicados principalmente 1930-1990 apoyan el
manejo no quirúrgico Un meta-análisis realizado por Dedmond y Almekinders abarca
estos estudios encontraron que el tratamiento quirúrgico tuvo puntuaciones Lysholm finales estadísticamente superiores y mejores rangos de movilidad en comparación con el tratamiento conservador.
Muchos de los estudios anteriores no incorporaron las puntuaciones Lysholm.
Un análisis de subgrupos de 23 rodillas con lesión multiligamentaria por Werier et al mostró que la media Lysholm en el grupo de reconstrucción fue 80 en compararon con 56 en el grupo no quirúrgico (P < 0,04).

Reparación VS. reconstrucción En un estudio realizado por Fanelli y Edson, los pacientes fueron sometidos a
artroscopia combinada con reconstrucción del ACL / PCL, con una puntuación media de Lysholm de 91 en un mínimo de 24 meses de seguimiento.
Stannard et al. informó recientemente los resultados de un ensayo prospectivo que compara directamente la reparación frente reconstrucción del PLC en 57 rodillas, (77%) de los cuales tenía lesiones multiligamentarias.
El mínimo el seguimiento fue de 24 meses. La tasa de fracaso de la reparación fue del 37%, en comparación con un fracaso de
reconstruccióntasa de 9%.
La diferencia en la estabilidad en el examen clínico entre reparaciones y reconstrucciones fue significativa (P< 0,05).
Mariani et al. no encontró diferencia en los resultados funcionales al comparar reparación primaria versus reconstrucción del combinada de Lesiones ACL / PCL

Cirugía temprana VS. Cirugía tardía
Los pocos estudios publicados que ofrecen la comparación directa de tiempo quirúrgico han demostrado típicamente mayor mejora en los resultados funcionales y clínicos con tratamiento inicial
Otros estudios que abordan el manejo quirúrgico tardío reportar una mejora significativa y un retorno a la actividad para muchos pacientes
En un estudio realizado por Karataglis et al., 16 pacientes (46%) con reparación crónica fueron capaces de participar en deportes después de la cirugía, y 32 (91%) regresaron a trabajar.
Se ha sugerido que el manejo quirúrgico agudo de la lesión combinado debe ser evitado, debido a una alta incidencia de artrofibrosis.

CONCLUSIONES
Nuestra revisión sugiere que el tratamiento quirúrgico temprano de las lesiones multiligamentarias mejoró los resultados funcionales y clínicos en comparación con el conservador o con la cirugía tardía.
La reparación de el PLC puede producir mayores tasas de revisión comparación con la reconstrucción.