sup. ocular 7. Cir. refractiva - Laboratorios Théa · superior. Adenopatía dolorosa. No...
Transcript of sup. ocular 7. Cir. refractiva - Laboratorios Théa · superior. Adenopatía dolorosa. No...
Í N D I C E
CONJUNTIVITIS INFECCIOSA
DIAGNÓSTICO DIFERENCIAL 3
QUERATITIS INFECCIOSA 5
INFECCIONES VÍRICAS 6
INFECCIONES BACTERIANAS 11
INFECCIONES POR HONGOS 15
INFECCIONES POR
ACANTHAMOEBA 17
Bibliografía 20
Las infecciones de cór nea y conjuntiv a constituyen unamplio capítulo de la patología ocular. La exposición dela superficie ocular a los agentes exter nos la hacen espe-cialmente vulnerable a las infecciones, ante las que habráque intervenir con tratamientos adecuados en cada caso,y una efectiva higiene palpebral.
En esta monografía mostrar emos un br eve cuadr o dediagnóstico diferencial de las conjuntivitis, así como unarevisión de las principales infecciones de la cór nea.
Motor de Innovación
Nº: 8
Dr. Gorka Martínez-GrauUnidad de Oculoplastia. Centro de Oftalmología Barraquer, Barcelona.
Dra. Ainhoa Martínez-GrauResidente en Oftalmología (4º año). Institut Universitari Barraquer.
CONJUNTIVITIS INFECCIOSA: DIAGNÓSTICO DIFERENCIAL
3
1. Conjuntivitis bacteriana
Patógeno
Staphylococcusepidermidis yaureusson los másfrecuentes.
Staphylococcuspneumoniae,haemophilusinfluenzae,Moraxella lacunata
Neisseriagonorrhoeae
Síntomas
Párpados concostras,edematosos…Sensación dearenilla, quemazón,secreciones.
Párpadosedematosos,sensibles,abundantesecreciónpurulenta.
Conjuntiva
Conjuntivahiperémica mayoren fondo de saco.
Hiperemia intensa,quemosis,pseudomembrana.Linfadenopatíapreauricularprominente.Secreción uretralpurulenta envarones; en lasmujeres 50%asintomática,secreción vagina.
Secreciones
Primero acuosa, a los 2-3 díasmucopurulenta.
Purulentahiperaguda.
Afectacióncorneal
Poco frecuenteQPS.
Ulceraciónmarginal,Queratitis,ulceración central.
Casos gravespueden evolucionara perforación.
Tratamiento
Antibióticos deamplio espectro.Colirio durante eldía y pomada porla noche.
Tto. lubricante(monodosis).
El paciente debeestar hospitalizado.
Lavados con suerofisiológicoabundante, más antibióticosistémico.Cefotaxima 1g vía intravenosa o Cefotaxima 500 mg.
Tto. tópico.
Tabla 1.
Figuras 1, 2 y 3.- Conjuntivitis bacteriana.
4
2. Conjuntivitis vírica
3. Conjuntivitis por Chlamydia
Patógeno
Fiebre faringeo-amigdalar (FFC):adenovirus tp 3 y 7
QCE: adenovirustp 8,19
VHS
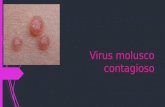
Molluscumcontagiosum
Síntomas
Sistémicosniños infección deltracto respiratoriosuperior.Adenopatíadolorosa.
No sistémicos.
Lesiones vesicularesherpéticas,unilaterales en zonaperiorbitária
Adenopatíadolorosa.
Lesión nodularumbilicado amargen palpebral
Conjuntiva
Lagrimeo, 60%AO, folículos,hemorragiassubconjuntivalesPseudomembranas
Folicular ipsilateral
Folicular ipsilaterala la zona de lalesión palpebral.
Secreciones
Acuosa.
Acuosa.
Leve, mucoide.
Afectacióncorneal
30% queratitis.FFC.
80% queratits.QCE grave.
Infrecuente.
Puede haber lesiónpalpebral.
Tratamiento
Sintomático:
Lavados suerofisiológicosabundantes.
Lubricantemonodosis.
Antivíricos.
Escisión lesión,escisión concuchilla, crioterapiao cauterización.
Tabla 2.
Figuras 7 y 8.-Conjuntivitis por Chlamydia en pacientes con uretritis.
Figuras 4, 5 y 6.- Conjuntivitis aguda por adenovirus.
QUERATITIS INFECCIOSALos mecanismos de protección de la córnea ante los agentes externos incluy en:1. Reflejo oclusión palpebral. Ante cualquier sensación táctil se produce una estimulación
de la rama oftálmica del V par, que provoca la oclusión palpebral y lagrimeo r eflejo.2. Efecto de lavado de la película lagrimal (lisozima).3. Barrera de difusión (epitelio hidrofóbico).4. Capacidad de regeneración epitelial.
Cuando algunos patógenos consiguen romper las defensas corneales, mediante traumatis-mos superficiales o pequeños defectos epiteliales, el tejido corneal responderá con una que-ratitis característica.
Hay factores que predisponen o favorecen la inflamación como son:1- Blefaritis (figura 9). 2- Infección de anejos oculares. 3- Alteraciones de la barrera epitelial.4- Lentes de contacto.5- Lagoftalmos.6- Queratitis neuroparalítica.7- Traumatismos.8- Inmunosupresores (ya sea vía tópica o sistémica).
5
Figura 9.-
Patógeno
Chlamydiatrachomatis (CHT)
Síntomas
Jóvenes 50%infección genital(cervicitis enmujeres, uretritisen varones).
Subagudo (laconjuntivitis puedepersistir 3-12 m sino se trata.
Linfadeno. NO dolorosa.
Conjuntiva
Primero muestrauna hipertrofiapapilar, despuésdesarrollan grandesfolículos.
Secreciones
Mucopurulenta
AfectaciónCorneal
Rara, infiltradossubepitelialesmarginales.
Tratamiento
Tópico:Pomada detetraciclina c/6hdurante 6 semanas.
Sistémico:Doxicilina300 mgc/semana durante 3 semanas.
100 mg c/24hdurante 1-2 semanas
Tetraciclina250 mg c/6hdurante 6 semanas.
Eritromicina250 mg c/6hdurante 6 semanas.
Tabla 3.
Existen div ersos agentes patógenos capaces de causar infecciones corneales, según éstospodemos clasificar las queratitis infecciosas en difer entes grupos.
1. Víricas VHS (virus herpes simple)VVZ (virus varicela zóster)Virus Epstein-Barr
2. BacterianasFrecuentes: Staphylococcus aureus
Staphylococcus epidermidisStreptococcus pneumoniaeOtras esp. de StreptococcusPseudomonas aeruginosa (más en portadores de LCGP) Enterobacteriaceae (Proteus, Enterobacter, Serratia)
Poco frecuentes: Neisseria sp.Moraxella sp.Mycobacterium sp.Nocardia sp.Anaerobios no formadores de esporas.
3. Fúngicas Aspargillus sp.Fusaricum sp.Cándida sp.
4. Acanthamoeba
Infecciones víricas
Virus herpes simple
El virus herpes simple es un DNA miembr o de la familia H erpesviridae, que tiene comoúnico huésped el ser humano . E l 90% de la población tiene anticuerpos positiv os delVHS. Según las propiedades clínicas e inmunológicas podemos subdividirlos en dos tipos:
1- VHS-1: infección por encima de la cintura (cara, labios, ojos).2- VHS-2: infección por debajo de la cintura (herpes genital).
Casi todas las conjuntivitis y queratitis herpéticas neonatales se deben al VHS-2, por supaso a través del canal del parto, aunque también el VHS-1 puede producir queratitis neo-natal (1). En adultos, el 85% de afectaciones corneales por herpes se deben al VHS-1.
Herpes ocular primario
La infección sistémica por VHS-1 suele pr oducirse los primer os años de vida. S uele sersubclínica (85-99%) y autolimitada per o puede también ser grav e. La manifestación másfrecuente es la conjuntivitis aguda con linfadenopatía y malestar general, generalmente
6
unilateral, folicular si es leve y pseudomembranosa si es más grave. También puede obser-varse blefaroconjuntivitis (75%), afectando las lesiones cutáneas a la z ona periorbitaria olabial. Un 25-50% de los pacientes con blefar oconjuntivitis desarrollan queratitis. S ueleocurrir a la primera o segunda semana del inicio del cuadro en forma de queratopatía pun-teada, lesiones epiteliales focales, microdendritas, dendritas o úlceras serpiginosas.
7
Figura10.- Blefaritis herpética. Figuras11 y 12.- Blefaroconjuntivitis herpética.
El diagnóstico se basa en:– Historia clínica.– Aspecto clínico.– Características citológicas.– Aislamiento del virus.– Hallazgos serológicos.
Aunque la blefaroconjuntivitis primaria se resuelve sin tratamiento, se aconseja el uso deagentes antivíricos oculares y cutáneos de 2-4 veces/día hasta le resolución del cuadro, por-que, aunque no se ha demostrado, la medicación puede acortar el curso y disminuir el ries-go de complicaciones corneales.
Herpes recidivante
Las manifestaciones clínicas de la infección r ecidivante del herpes son:I. Erupción vesicular de los párpados.
II. Conjuntivitis folicular.III. Córnea:
A. Afectación epitelial corneal:1. Dendrítica.2. Geográfica.3. Marginal (límbica).
B. Ulceración trófica e indolente (herpes post-infección): ulceración epitelial y del estroma con o sin inflamación activ a del estroma.
C. Afectación del estroma corneal:1. Queratitis disiciforme.2. Queratitis ulcerativa, necrotizante.3. Queratitis intersticial.4. Cicatrización del estroma.
D. Escleroqueratitis.E. Endotelitis.F. Síndrome endotelial iridocorneal.
IV. Uveítis:1. Endotelitis.2. Iritis.3. Coroiditis multifocal.
En este capítulo hablaremos de las afectaciones del epitelio corneal.
III.A. Úlcera corneal infecciosa
La afectación r ecidivante del epitelio corneal suele apar ecer sin acompañarse de lesionespalpebrales o conjuntivitis. E xiste dolor, lagrimeo, fotofobia y visión borr osa. S e iniciacomo una QPS que puede pr ogresar a dendrita (una o más), lesión dendr ogeográfica ygeográfica o ameboide (fundamentalmente llega a este estadio si se han administrado este-roides tópicos).
8
Figuras13 y 14.- Úlceras dendríticas teñidas con rosa de bengala yfluoresceína. Con fluoresceína vemos el área del defecto epitelial y conrosa de bengala se delimita esta área, tiñendo los bordes de la lesión(células infectadas).
Figura15.- Úlcera herpéticaameboidea. Observamos
también un discreto infiltrado delestroma superficial por debajo dela lesión (antígeno vírico soluble).
Trataremos con antivíricos tópicos ya sean en colirio o pomada. Pueden asociarse antibió-ticos tópicos mientras persista la úlcera, y ciclopégico si existe iritis. E n principio no sedeben indicar corticoides.
III.B. Úlcera corneal trófica (metaherpética)
Es la úlcera corneal que persiste de forma crónica una v ez la infección viral activ a estáresuelta. Característicamente es de forma o valada, con bor des grisáceos sobr eelevados,engrosados y que no tiñen, o muy poco, con r osa de Bengala.
Este defecto epitelial persistente tiene gran riesgo de colagenosis con melting, adelgaza-miento corneal y riesgo de infección. P odemos tratarlas inicialmente y según grav edadcon el uso de lentes de contacto terapéuticas con alto contenido en agua, o con un trata-miento lubricante abundante, corticoides (medroxiprogesterona al 1%) si existe reacciónestromal inmunológica. Si existe gran adelgazamiento corneal con perforación, podemosindicar cianoacrilato, una tarsorrafia par cial, un r ecubrimiento conjuntiv al o querato-plastia penetrante.
Virus varicela-zóster
Es un virus DNA que produce la varicela y el herpes zóster. El herpes zóster puede apare-cer a cualquier edad y en cualquier persona que haya padecido v aricela. La incidenciaaumenta con la edad, es cinco v eces mayor en pacientes de 80 años que en adultos entr e
20 y 40, y puede afectar también a niños de meses de edad.
El herpes zóster apar ece tras la activ ación del VVZ latente que hapersistido tras la infección primaria, la varicela. La primera divisióndel quinto par craneal se afecta 20 v eces más que el segundo o ter-cer par, y recibe el nombre de herpes zóster oftálmico (HZO).
El primer síntoma y el más molesto del HZ O es el dolor, que seacompaña de hiper estesia cutánea dentr o de la distribución deuno o más dermatomas. Tres o cuatro días después se obser va unenrojecimiento de la piel con pápulas que ev olucionan rápida-mente a vesículas.
9
Figura16.- Úlcera metaherpética. Figura17.- Leucoma post queratitis herpética.
Figura18.- Queratoplastia.
• Análogos purinas:- Vidarabina (Ara-A) VHS- Aciclovir (acicloguanosina) VHS- Ganciclovir (DHPG) CMV, VHS- Famciclovir VHS,VVZ,VEB
• Análogos pirimidinas:- Iodo-desoxiuridina (IDU) VHS- Trifluorotimidina (TFT) VHS- Azidotimidina (AZT) HIV
• Foscarnet• Interferón
VHS= Virus Herpes Simple. VVZ= Virus Varicela Zóster.CMV= Citomegalovirus. VEB= Virus Epstein-Barr.
Tabla 4. Antivíricos.
Figura 19.- Herpes zóster oftálmico.
En el HZO se afecta casi siempr e al nervio frontal, sobretodo sus ramas mediales (supra-troclear y supraorbitario); no suelen afectarse, en cambio, las ramas lagrimal o nasociliar .
Aunque la regla de Hutchinson es casi siempre cierta (existe afectación ocular probable siexiste afectación de la punta de la nariz), también existen pacientes que no pr esentan elsigno de Hutchinson y sí afectación ocular.
Pueden hallarse complicaciones ocular es en apr oximadamente la mitad de los casos dezóster oftálmico, desde lesiones palpebrales, conjuntiv ales, en la esclera o la córnea. Éstase afecta en el 40% de los casos de HZ O, siendo el hallazgo más fr ecuente la dendrita yla QPS.
10
Aspecto
Bulbos terminales
Tinción
Respuesta a los colirios de esteroides
Síntomas
Incidencia de edad
Recidiva
Dendrita de VHZ
Medusoide.Como una placa apilada sobre
la córnea.Células hinchadas, gruesas, que se
extienden en diferentes direcciones,ya sea desde un punto focal centralo adoptando una figura alargadaramificada.
Ninguno.
Escasa con fluoresceína.
Buena.
Pródromos de dolor de cabeza ycomezón, parestesias o prurito en2/3 de los casos.
Sobre los 60 años.
Rara; nunca con la mismadistribución.
Dendrita de VHZ
Delicada, fina.
Úlcera desnuda.
Puede observarse o no.
Los bordes se tiñen con rosa debengala;
La base se tiñe bien con fluor esceína,que difunde al epitelio afectadocircundante.
Empeora.
Puede presentar dolor y parestesias.
1 a 15 años y de 35 a 50 años.
Frecuente.
Tabla 5. Diferencias clínicas entre la dendrina por VHZ y la dendrina por VHS.
Infecciones bacterianasMás del 90% de todas las infecciones corneales están pr oducidas por bacterias. La quera-titis bacteriana es una condición que amenaza a la visión y que en algunos casos puededebutar de forma agr esiva y pr ogresar rápidamente pr oduciendo una inflamación estr o-mal. Si no se trata puede ev olucionar a per foración corneal o a infección de los tejidosadyacentes. Algunos patógenos pueden pr oducir infección corneal en pr esencia de epite-lio intacto, como son N eisseria gonorrhoeae, corynebacterium diphteriae, listeria sp. y hae-mophilus sp. Otras bacterias son capaces de pr ovocar queratitis sólo después de una pér-dida de la integridad epitelial asociada a:– Portadores de lentes de contacto (más fr ecuentemente con el uso pr olongado de lentes
de contacto blandas).– Traumatismos.– Medicación ocular contaminada.– Alteración en las defensas (inmunosupresores tópicos o sistémicos, ojo seco).– Antecedente de enfermedad corneal (cir ugía corneal r eciente, anestesia corneal, enfer-
medad corneal postherpética).– Alteración estructural o malposición palpebral.
El factor de riesgo más importante es el uso de lentes de contacto. Según reporta Broucieren un estudio de 300 casos con queratitis bacteriana, en el 50,3% el principal factor de riesgo fue el uso de lentes de contacto, mientras que el 15% mostraban antecedente detraumatismo y el 21% de patología corneal pr evia.
Las manifestaciones clínicas comunes en prácticamente todas las queratitis bacterianas sonel dolor agudo, ojo rojo, fotofobia y disminución de la agudeza visual.El tiempo o velocidad de presentación de los síntomas depende de la vir ulencia del orga-nismo patógeno.
11
General*
Piel
Queratitis epitelial
Queratitis delestroma
Uveítis
Placas mucosascorneales
Aciclovir, 800 mg por vía oral (cinco v eces al día durante 10 días).
Solución de Burow, compresas frías, limpieza mecánica.Idoxuridina tópica y DMSO.
Desbridamiento o ninguno.Antivíricos tópicos.
Corticoides tópicos.
Corticoides tópicos.Corticoides por vía oral, ¿aciclovir oral? (400 mg, cuatro veces al día)
en casos graves.
Lubricantes, corticoides tópicos, acetilcisteína (10%).
Tabla 6. Tratamiento recomendado para virus varicela zóster.
* Si han transcurrido menos de 7 días desde el inicio.
Biomicroscópicamente se obser va una úlcera epitelial claramente definida, con inflama-ción estromal subyacente densa y supurativa, con bordes mal definidos y edema estr omalcircundante. También puede existir, una marcada inflamación en cámara anterior con for-mación de hipopión.
12
Figuras 20 y 21.- Úlcera bacteriana con tinción positiva a la fluoresceína y nivel de hipopion en cámara anterior .
Aunque no podemos establecer un diagnóstico en base a la biomicr oscopía, algunas bac-terias producen respuestas corneales características que pueden orientarnos en el diagnós-tico (Tabla 7).
Sthaphylococcusaureus/epidermidis
Streptococcuspneumoniae
PseudomonaAeruginosa
Moraxella
– Blefaritis.– Progreso más o menos lento, poco dolor.– Infiltrado blanco, bordes diferenciados, a veces difusos densamente opaco
rodeado de córnea relativamente clara.– Secreción blanquecina.– Hipopión o placa de inflamación endotelial. – Aureus> agresivo epidermidis.– No aureus> resistencia a antibióticos que aureus.
– Paciente con trastornos respiratorios, edad avanzada.– Relacionados con traumatismo corneal, a menudo también asociados a
dacriocistitis crónica.– Úlcera localizada o con tendencia a extenderse, en general centralmente.– Intensa reacción en cámara anterior, hipopión muy marcado.
– Relacionado con el uso de lentes de contacto .– Más agresiva, de progresión muy rápida (aunque existen formas tórpidas,
poco agresivas).– Plastrón mucopurulento en la superficie con absceso anular.– Necrosis de licuefección con estroma adyacente semiopaco.– Evoluciona a perforación.
– Nasofaringe y tracto genitourinario.– Úlcera oval en la parte inferior de la córnea.– Indoloro.– Progresión lenta.– Discreta irritación de la cámara anterior.
Tabla 7.
13
Figuras 22 y 23.-Úlcera corneal
por pseudomonaaeruginosa.
ChlamidiaTrachomatis
– En adulto: chlamidia trachomatis serotipos D k.– Conjuntivitis folicular.– Raramente afectación corneal.– Queratitis epitelial, infiltrados subepiteliales.
Figuras 24, 25 y 26.- Conjuntivitis folicular.
Figura 27.-Infiltrados corneales subepiteliales.
Se recomienda una toma de muestras para diagnóstico micr obiológico antes de empe-zar con el tratamiento, por la gran v ariedad de organismos que pueden producir quera-titis bacterianas y porque algunos de ellos son sensibles a un único agente antimicrobia-no; además, en muchos casos es difícil de determinar clínicamente si la úlcera tiene unaetiología infecciosa. Utilizaremos diferentes tinciones y medios de cultiv o diagnósticos(tablas 8 y 9).
14
GRAM
Bacterias
Hongos
Amebas
GIEMSA
Bacterias
Hongos
Clamidias
CALCOFLÚOR
Hongos
Acanthamoebas
PAS
Hongos
ACID FAST
Mycobacterias
Tabla 8. Tinciones para el diagnóstico de queratitis bacterianas.
Medios básicos
– Agar Sangre
– Agar Chocolate
– Sabouraud
– Caldo Tioglicolato
Medios complementarios
– Lowenstein – Jensen
– Thayer - Martin
Bacterias aerobias y hongos.
Aerobios, Neisseria, hemophylus.
Hongos.
Aerobios y anaerobios.
Mycobacterias.
Neisseria, Achantamoeba
Tabla 9. Medios de cultivo en úlceras cor neales.
Figura 28.-Cultivo agar sangre para Pseudomona.
Ante una úlcera corneal se tomará muestra y se deberá r ealizar y priorizar las pr uebassegún el criterio clínico . El tratamiento será, en principio, con antibióticos y ciclopéjico-midriáticos (para disminuir la reacción inflamatoria de cámara anterior y el dolor). El tra-tamiento antibiótico se realizará según:
1. Riesgo mínimo de disminución de la agudeza visual: infiltrado periférico pequeño sin o con mínima reacción en cámara anterior.a) No por tador de lentes de contacto . Antibióticos de amplio espectr o (tobramicinac/2-6h. o fluoroquinolona c/2-6h).b) Portador de lentes de contacto. Tobramicina junto a fluoroquinolona c/2-6h.
2. Riesgo borderline: infiltrado mediano (1-1,5 mm de diámetr o) o cualquier infiltradocon defecto epitelial con r eacción en cámara anterior moderada y mínima secr eción.Fluoroquinolonas cada hora.
3. Amenaza para la agudeza visual: Infiltrado mayor de 1,5 mm de diámetr o, o cual-quier infiltrado con sev era r eacción en cámara anterior y secr eción pur ulenta.Antibióticos reforzados: Tobramicina o Gentamicina (15 mg/ml) c/hora + Cefalosporina (50 mg/ml/h.)o Vancomicina (25 mg/ml/h) durante las primeras 48 h.Sólo si no es posible esta pauta terapéutica se realizará un tratamiento vía subconjunti-val (gentamicina 20-40mg y cefalosporina 100 mg) r epetida a las 24 h. El tratamientoantibiótico por vía sistémica sólo se indica si existe riesgo de per foración y afectaciónescleral, o se trata de una infección gonocócica o por haemophilus. A las 48 horas delinicio del tratamiento se debe r eplantear el mismo según ev olución clínica y los r esul-tados de laboratorio.
Los criterios más importantes para evaluar la respuesta al tratamiento son:La disminución del dolor.La disminución del tamaño del defecto epitelial sobr e el infiltrado.El tamaño o profundidad del infiltrado.La disminución de la reacción en cámara anterior.
Si la úlcera mejora, el régimen antibiótico se disminuy e gradualmente.
Cuando no existe respuesta al tratamiento y el resultado microbiológico es negativo, deberealizarse otro cultivo o biopsia que se decidirá según el aspecto clínico, retirando 24 horasprevias el tratamiento antibiótico.
Puede ser necesario el uso de cianoacrilato (adhesivo) si existe perforación, para mantenerla integridad del globo ocular, y aprovechar también su efecto antimicrobiano.
Si existe compromiso del eje visual una v ez el proceso ha cicatrizado, puede ser necesariola realización de una queratoplastia penetrante.
Infecciones por hongosLa queratitis fúngica es una entidad clínica rara, pero bastante frecuente en zonas tropica-les. La infección sólo tiene lugar cuando los hongos penetran accidentalmente las barr erasnormales o cuando el huésped tiene las defensas disminuidas.
La morbilidad de las enfermedades fúngicas tiende a ser menor que las queratitis bacteria-nas porque el diagnóstico suele r etrasarse y los medicamentos disponibles no son tan efi-caces. Casi cualquier especie de hongo puede causar infección corneal, per o relativamentepocas se v en con r egularidad. Aproximadamente el 7% de los ojos sanos poseen hongossobre los párpados o sobr e la conjuntiv a, probablemente como poblador es transitorios ymuchas úlceras corneales están producidas por hongos que se suelen considerar saprófitos.Un antecedente de traumatismo con materia orgánica nos debe sugerir la posibilidad deuna infección fúngica.
Las manifestaciones clínicas pueden ser diferentes si se trata de hongos filamentosos o leva-duras (tabla 10).
15
Aunque la historia clínica y el aspecto clínico de la lesión pueda sugerir la pr esencia deun hongo debemos confirmar el diagnóstico con pruebas de laboratorio. Se obtienen fro-tis a partir de la úlcera y se tiñen con Giemsa gram. Probablemente la mejor tinción parahongos es la técnica de plata de metamina. per o es r elativamente difícil y se necesitamucho tiempo para realizarla; otras posibilidades son PAS, calcoflúor, naranja de acridi-na o KOH-tinta. Debemos hacer un cultivo agar sangre (Fusarium crece bien a 37º) y Sa-bouraud (con gentamicina).
16
HONGOS FILAMENTOSOS
– Jóvenes, actividad en el exterior y pr ofesional.– Aparecen síntomas 24-48 h tras lesión.– No factor predisponente.– Lesión blanco grisácea elevada con o sin defecto
epitelial de bordes plumosos y lesiones satélites.– Puede existir hipopión y placa endotelial.
LEVADURAS
– Inmunocomprometidos, en tratamiento conesteroides o afectación corneal preexistente.
– Más focal y supurativa.– NO bordes plumosos,
NO lesiones satélites.– Pueden ser elevadas
Tabla 10.
Figuras 29 y 30.-Queratitis
fúngica.
Figuras 31 y 32.-Hifas.
En una serie de 171 úlceras con sospecha clínica de ser fúngicas, los cultiv os fueron posi-tivos para un 51% de los ojos y la tinción fr esca con KOH lo fue en un 94%, aunque enotro estudio resultó ser más sensible el calcoflúor.
En ocasiones es necesaria una biopsia para llegar al diagnóstico .
No debe iniciarse el tratamiento antifúngico sin r esultados positivos del laboratorio.El tratamiento inicial se realiza con un fármaco tópico de alto espectr o como puede ser eleconazol 1%. El tratamiento tópico subsiguiente puede hacerse con natamicina e imidazoltópicos. Pueden usarse itraconazol o el ketaconazol sistémico en casos graves (tabla 11).
Infecciones por acanthamoeba
La acanthamoeba es un pr otozoo de vida libr e que se encuentra en el air e, suelo y aguas(dulces o estancadas). Son resistentes a los desinfectantes, a la desecación, a los cambios detemperatura y al cloro que se utiliza normalmente en el tratamiento de aguas municipales,piscinas o tuberías.
Pueden existir de forma activa (trofozoito) o latente (quística).
El 85% de queratitis por acanthamoeba descritas se relacionan con portadores de lentes decontacto.
En cuanto a la patogenia, Garner propuso la siguiente secuencia para el desarrollo de unaqueratitis:1. Invasión del estroma anterior por el parásito o a través de una solución de continuidad
del epitelio corneal.2. Fagocitosis y consiguiente desaparición de queratocitos, iniciándose en la parte anterior
y propagándose gradualmente hasta afectar todo el espesor corneal.3. Infiltración de células inflamatorias (polimor fonucleares, neutrófilos y macrófagos) en
el estroma desvitalizado.4. Necrosis del estroma.
La queratitis por acanthamoeba es uno de los cuadros más frecuentemente diagnosticadosde forma errónea (confundiéndola con queratitis herpética o micótica), por lo que se retra-sa el diagnóstico semanas o meses, y si a esto le añadimos que el pr onóstico mejora espec-tacularmente si se r ealiza un diagnóstico pr ecoz y tratamiento adecuado, debemos tenersiempre presente el cuadro ante un paciente portador de lentes de contacto y con querati-tis atípica.
La forma de pr esentación suele ser visión borr osa, y DOL OR característicamente muyintenso y desproporcionado a la extensión de la afectación ocular .
17
Hongo
Filamentoso
Levadura
Tópico
Natamicina
Anfotericina B
Subconjuntival
Miconazol
Miconazol
Sistémico
Miconazol
Flucitosina
Tabla 10.
Figura 33.-Hiperemia conjuntival
con inyección ciliar.
Según se trate de diagnóstico pr ecoz (menos de 1 mes de ev olución) o tar dío (más de 2meses) vemos diferentes hallazgos clínicos en el momento de la primera consulta (tabla 12).
18
Signos
QPS
Úlcera dendritiforme
Pérdida epitelial
Infiltrado perineural
Infiltrado anular
Uveítis
Diagnóstico en %
Precoz (<1m) Tardío (>2m)
46 21
14 4
38 75
5 29
19 83
5 79
Tabla 12.
Figura 34.-Queratitis
dendritiforme.
Figura 35.- Detalle de perineuritis.
Así pues, como signos iniciales de la queratitis por acanthamoeba destacamos la querati-tis punteada super ficial, la formación dendritiforme epitelial, el infiltrado perineural ysubepitelial.
Con el tiempo se forma una úlcera franca con infiltrados anulares paracentral o central. Enla periferia del anillo pueden desarrollarse pequeñas lesiones satélite blanquecinas.
Figuras 36 y 37.-Infiltrado anular,
polo y hendidura.
A medida que av anza la enfermedad puede pr oducirse hipopión, adelgazamiento estr o-mal, descematocele e incluso per foración ocular.
En la tabla 13 se r eflejan los signos obser vados según sea caso de diagnóstico pr ecoz otardío.
19
SIGNOSTARDÍOS
(%)
Absceso
Hipopión
Escleritis
Glaucoma
Infección microbiana
Precoz Tardío <1mes >2meses
48 31
8 46
11 42
6 21
3 38
11 38
Tabla 13.
Figuras 38, 39, 40 y 41.- Queratitis por acanthamoeba que, desde el momento del diagnóstico, evolucionó hacia la per foración.
El diagnóstico se r ealiza visualizando la ameba en la tinción del fr otis, o por cultiv o delesiones corneales. Se visualizan normalmente en el fr otis con tinción de ácido periódicode Schiff (PAS), hematoxilina-eosina (H-E) o blanco calcoflúor.
El cultivo de elección para el crecimiento de acanthamoeba es la placa de agar sin nutrien-tes con siembra de E. coli, que suelen ser positiv os en un 60%.También se ha visto quealgunos organismos pueden crecer en un medio de agar sangr e.
En algunos casos es necesaria la biopsia corneal para el diagnóstico .
La microscopía confocal in viv o puede ser un método auxiliar útil para el diagnóstico . Eltratamiento médico consiste en una terapia combinada con antiamebianos, aminoglucósi-dos (neomicina), antifúngicos, imidazólicos (ketoconazol, midazol) y, biguanidas (clorhe-xidina 0,02% y polihexametilbiguanida) y diamidinas (isetionato de pr opamidina y lahexamidina) que son quisticidas y los antiamebianos más eficaces. D urante las primeras 48 hse utilizan en pauta de 1 gota cada hora, día y noche; las siguientes 72 h, 1 gota cada horadurante el día, y según sea la ev olución se disminuye la dosis.
El tratamiento con cor ticoides está en contr oversia, si bien son aconsejables en casos coninflamación persistente.
Tras una queratitis por acanthamoeba puede ser necesario un tratamiento quirúrgico comoes la queratoplastia para la rehabilitación visual, que debe realizarse cuando existe curaciónmédica, salvo que exista perforación o absceso corneal fulminante.
20
BIBLIOGRAFÍA
Oftalmología: Texto y atlas en color. Gherard K.Lang ed. Masson.
Oftalmología clínica. Jack J. Kansky. Ed. Harcourt.
External disease and cornea. Section 8. Basic and clinical science course. American academy of Ophtalmology.
Brook I.Ocular infections due to anaerobic bacteria.Int.Ophtalmol.2001;24(5):269-77
Broucier T , Thomas F, Borderie V, Chaumeil C, Laroche L. Bacterial keratitis: predisposing factors, clinical andmicrobiological review of 300 cases. Br J Ophtalmol. 2003 Jul;87(7):805-6.
Leibowitz HM, Kupferman A: Topically administered corticosteroids. Effect on antibiotic treated bacterial kerati-tis.Ophtalmology 1980;98:1287-90.
McLeod SD,LaBree LD, Tayyanipour R et al: The of importance of initial management in the tr eatment of seve-re infectious corneal ulcers.Ophtalmology 1995;102:1943-48.
Aylward G et al: Influence of oral acyclovir on ocular complications of herpes zoster ophtalmicus, Eye 8:70,1994.
O´Day DM: Selection of appropriate antifungal therapy, Cornea 6:238,1987.
Jones BR, Richards AB, Morgan G: Direct fungal infection of the eye in Britain,Trans Ophtalmol Soc UK 89: 727,1969.
Chander J et al: Evaluation of calcoflúor staining in the diagnosis of fungal corneal ulcer, Mycoses 36:243,1993.
Driebe W T jr.Present status of contact lens-induced cor neal infections.O phtalmol Clin No rth A m. 2003Sep;16(3):485-94.
Complicaciones de las lentes de contacto .J.A. Durán de la Colina.Ed. Tecnimedia.
Garner A: P atogenesis of A canthamoeba ker atitis. H ypothesis based on histolog ycal analysis of 30 cases.Br.J.Ophtalmol 1993;77:366-370.
Bacon AS, Fra zer DG, D art JKG et al: A r eview of 72 consecutiv e cases of A canthamoeba ker atits.Eye1993;7:719-725.
Allan BDS, Dart JKG: Strategies for management of microbial keratits. Br. J Ophtalmol 1995; 79:777-789.
Dr. Gorka Martínez-Grau: Conjuntivitis y queratitis infecciosas. Laboratorios THEA 2003.