Monografia Meningitis Bacreriana
-
Upload
teresa-vermeer -
Category
Documents
-
view
163 -
download
0
Transcript of Monografia Meningitis Bacreriana

Universidad de Aquino Bolivia
Facultad de Ciencias de la Salud
Licenciatura en Enfermería
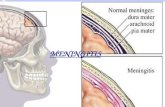
MENINGITIS
BACTERIANAAutor: Viraca Nina Mabel Dunnier
Cochabamba – Bolivia
2010

DEDICATORIA
AGRADEZCO A DIOS QUE SIEMPRE ILUMINA Y GUIA MI VIDA Y POR
BRINDARME LA SABIDURIA PARA COMPRENDER QUE EL PROGRESO DEL
HOMBRE ESTA EN ALCANZAR SUS IDEALES, SUS METAS Y DENTRO DE
ELLOS UNA PROFESION DIGNA Y AL SERVICIO DE LOS DEMAS.
A MIS PADRES (+) QUE CON SU DEDICACION, AMOR Y SACRIFICIOS SIEMPRE
ME IMPULSARON A SEGUIR ADELANTE; MIENTRAS ESTABAN A MI LADO Y
AHORA QUE SE ENCUENTRAN EN MI CORAZÓN Y EN MIS PENSAMIENTOS.
A MI ESPOSO QUE ME BRINDA SIEMPRE SU AMOR, APOYO Y COMPRENSION.
A MI HIJO QUE FUE LA INSPIRACION PARA LOGRAR CULMINAR ESTE
TRABAJO.
A MIS HERMANOS QUE ME APOYAN EN TODO MOMENTO.
A MIS AMIGOS MABEL Y ARIEL QUE MESIEMPRE ESTAN AHÍ PARA
EXTENDERME LA MANO CUANDO LOS NECESITO.
A MIS DOCENTES QUE SIEMPRE ESTAN AHÍ PARA ACLARAME LAS DUDAS
QUE SE PRESENTAN.

TABLA DE CONTENIDO
Pág.
1. INTRODUCCIÓN………………………………………………………………………1
2. Generalidades…………………………………………………………………………..2
2.1. Historia………………………………………………………………………………...2
2.2. Definición………………………………………………………………………………3
2.3. Clasificación…………………………………………………………………………...4
2.4. Etiología……………………………………………………………………………......5
2.5 Cuadro clínico………………………………………………………………………….5
2.6. Patogenia……………………………………………………………………………….7
2.7. Factores de riesgo…………………………………………………………………….7
2.8.Factores predisponentes……………………………………………………………...7
2.9. Diagnostico……………………………………………………………………………..8
2.9.1diagnostico laboratorial………………………………………………………….......9
2.9.1.1. Pruebas bioquímicas……………………………………………………………….9
2.9.1.2. Pruebas inmunológicas…………………………………………………………..10
2.9.1.3. Pruebas radiológicas……………………………………………………………..11
2.10. Criterios de control de calidad…………………………………………………….11
2.11. Tratamiento…………………………………………………………………………...11

2.11.1. Tratamiento farmacológico…………………………………………………….12
2.11.2. tratamiento de soporte………………………………………………………….16
2.11.3 tratamiento quirúrgico……………………………………………………...……16
2.12. Epidemiologia y distribución…………………………………………………..…17
2.13. Prevención y control………………………………………………………………18
3. recomendaciones……………………………………………………………………...18
4. bibliografía……………………………………………………………………………...19
5. anexos…………………………………………………………………………………...20

1._Introducción:
En este trabajo de investigación vamos a dar a conocer las infecciones agudas del
sistema nervioso que constituyen alguno de los problemas más importantes en
medicina , porque el paciente puede sobrevivir si se emprende la identificación
oportuna, se lleva acabo decisiones eficientes y el tratamiento se inicia pronto estos
síndromes peculiares incluyen la meningitis bacteriana aguda, meningitis vírica. cada
uno puede presentarse con un pródromo especifico de fiebre y cefalea el cual en un
sujeto que había estado sano puede considerarse en un principio benigno hasta que
(con la excepción que ocurre en la meningitis vírica) aparecen alteraciones de la
conciencia, signos neurológicos focales o convulsiones. Para el tratamiento oportuno
es fundamental diferenciar de inmediato cada uno de los trastornos referidos,
identificar el microorganismo patógeno y emprender la terapéutica con los
antimicrobianos apropiados
El trabajo también contiene cuadros, tablas donde se puede observar claramente las
alteraciones que se presentan cuando se da esta enfermedad, como también las
tablas nos indican la dosificación de antibióticos que se debe administrar de acuerdo a
la edad del paciente
Es muy importante conocer los aspectos y formas de prevención de esta enfermedad
ya que si no se llegaría a tratar a tiempo podría llegar a causar incluso la muerte de la
persona afectada.
Los materiales bibliográficos utilizados fueron valiosos en contenido. Por lo mismo el
desarrollo de conceptos y demás informaciones se ha dado de forma sencilla y clara
de manera que se haya podido facilitar la comprensión de los lectores.

Meningitis bacteriana
2.-Generalidades:
La meningitis bacteriana se define como la inflamación de las leptomeninges y del
LCR causada por bacterias, cualesquiera que sean su género o especie. Este proceso
inflamatorio afecta también el epitelio ependimario y el LCR ventricular. Las meninges
bacterianas más frecuentes son las debidas a microorganismos piógenos, que
ocasionan un cuadro agudo e inducen una respuesta neutrofilica en el LCR.
Otras infecciones bacterianas como la tuberculosis, la sífilis, la brucelosis, la
leptospirosis y la enfermedad de Lyme, ocasionan con mucha menor frecuencia la
meningitis, que suele ser subaguda o crónica y cursar con pleocitosis de predominio
linfocitario.
2.1 Historia:
La meningitis bacteriana ha sido reconocida desde hace varios siglos como un gran
síndrome en la literatura médica universal, encontrándose descripciones de la misma
desde el siglo XVI.
Hasta los primeros años ochenta las bacterias que hoy en día constituyen el género
enterococcus se incluían, según la clasificación de Lancefield, dentro del grupo D del
genero Streptococcus. Sin embargo, estudios posteriores del genoma bacteriano han
permitido comprobar suficientes características diferenciales como para constituir un
género diferente.
Dentro del género Enterococcus se reconocen numerosas especies. Las más
frecuente aisladas en patología humana son. E. faecalis (90%) y E.faecium (5-7%).con
menor frecuencia se aíslan E.durans, E.avium, E.casseliflavus, E.gallinarium,
E.raffinosus y E.hirae. la mayoría de estas especies de enterococos son poco
frecuentes y algunas solamente se aíslan en plantas y animales.
Los enterococos, visualizados microscópicamente, tienen morfología cocoide, son
Gram positivos y se presentan aislados o agrupados en parejas y cadenas cortas. Son
bacterias anaerobias facultativas que crecen bien a 35 grados centígrados, en medios
enriquecidos con 5% de sangre de carnero. La identificación presuntiva del genero se

realiza verificando la producción de la encima catalasa, el crecimiento a 45 grados
centígrados en presencia del CIN al 6, 5%, la sensibilidad al antibiótico vancomicina,
la producción de pirrolinodil arilaminasa y aminopeptidasa a partir de la leucina.
La diferenciación entre las especies se realiza habitualmente con criterios de
clasificación bioquímica. La capacidad de los enterococos para sobrevivir en
condiciones adversas permiten que sean bacterias ubicuas que se entran ampliamente
diseminadas en la naturaleza.
Se puede en el suelo, agua, animales, pájaros, e insectos. En el hombre forman parte
de la flora intestinal y pueden colonizar la orofaringe, vagina, y región perianal.
Generalmente se les ha considerado como comensales habituales sin capacidad
patógena especial. Sin embargo la evidencia clínica ha demostrado que los
enterococos son responsables de un gran número de infecciones tanto en el ambiente
extrahospitalario como intrahospitalario. Espacial importancia tienen sus últimas, que
se considera representan aproximadamente el 10% de todas las infecciones
hospitalarias y la segunda o tercera causa de las mismas. Tres motivos pueden se
pueden considerar como determinantes de su patogenicidad y epidemiologia: la propia
virulencia, los factores propios del huésped y del ambiente, así como su resistencia a
los antibióticos.
2.2 Definición:
Es la inflamación de las meninges, son unas membranas que recubren el sistema
nervioso central, es decir el cerebro y la médula espinal, están bañados en líquido
céfalo raquídeo y protege el cerebro.
La meningitis bacteriana es una infección supurativa aguda localizada dentro del
espacio subaracnoideo.se acompaña de una reacción inflamatoria del sistema
nerviosos central (SNC) que puede producir disminución del nivel de conciencia,
convulsiones, aumento de la presión intracraneal y accidentes cerebrovasculares. La
reacción inflamatoria afecta meninges, espacio subaracnoideo y parénquima cerebral
(meningoencefalitis)
La presentación de la meningitis es diferente en función de que se trata de una
meningitis viral o bacteriana y también en función de la edad.
La meningitis bacteriana se defina como la inflamación de las leptomeninges y del
LCR causada por bacterias cualesquiera que sean su género o especie. Este proceso

inflamatorio afecta también el epitelio ependimario y el LCR ventricular. Las meningitis
bacterianas más frecuentes son: las debidas a microorganismos piógenos, que
ocasionan un cuadro agudo e inducen una respuesta neutrofílica en el LCR.
Otras infecciones bacterianas como la tuberculosis, la sífilis, la brucelosis, la
leptospirosis y la enfermedad de Lyme, ocasionan con mucha menor frecuencia
meningitis, suele ser sub aguda o crónica y cursar con pleocitosis de predominio
linfocitario.
2.3 Clasificación de las meningitis
Según su evolución se distinguen en:
Meningitis agudas
Meningitis subaguda
Meningitis crónicas
Según su función de la etiología:
Meningitis bacterianas
Meningitis víricas
Meningitis fúngicas (por hongos)
Meningitis parasitarias
Las bacterias más importantes en la etiología de la meningitis son estreptococos,
Haemophilus influenzae, estafilococos y meningocos, que tienen distinta frecuencia
según la edad del enfermo.
En neonatos, el más frecuente es el Escherichia coli
En niños, Meningococo > Haemophilus > Neumococo > Estreptococo
Hasta hace poco tiempo, el Haemophilus influenzae tipo B era la causa más común de
meningitis en niños >1 mes, pero la vacunación ha reducido la incidencia de forma
espectacular. En adultos, el H. influenzae tipo B es una causa poco frecuente a menos
que exista un factor predisponente (p. ej., TCE, alteraciones inmunitarias).

La meningitis por gramnegativos (generalmente debida a Escherichia coli o especies
de Klebsiella o Enterobacter) puede aparecer en pacientes inmunodeprimidos, tras
cirugía o traumatismo del SNC, o con bacteriemia (p. ej., manipulación genitourinaria
en los ancianos) o infecciones nosocomiales. La meningitis estafilocócica puede ser
secundaria a una herida craneal penetrante (generalmente formando parte de una
infección mixta), bacteriemia (p. ej., por endocarditis) o procedimientos
neuroquirúrgicos. La meningitis por Listeria puede darse a cualquier edad,
particularmente en pacientes con insuficiencia renal crónica, enfermedades hepáticas,
trasplantados y en los que reciben tratamiento con corticoides o inmunosupresores. La
incidencia de meningitis por E. Coli o estreptococo del grupo B es elevada durante los
2 primeros años de vida, sobre todo en el primer mes.
2.4 Etiología:
S. pneumoniae es el patógeno que más a menudo ocasiona meningitis en adultos
mayores de 20 años , y es el microorganismo identificado en casi la mitad de los casos
notificados (1.1 por 100000 personas al año) Existen varios trastornos predisponentes
que agravan el peligro de la meningitis neumocócica, y el más importante es la
neumonía por neumococos. Otros factores de riesgo incluyen la coexistencia de
sinusitis, otitis media aguda o crónica por neumococos, alcoholismo diabetes,
esplenectomía, hipogammaglobulinemia, deficiencia de complemento y traumatismo
craneoencefálico con fractura de base del cráneo y salida del liquido cefalorraquídeo
por las vías nasales (rinorrea del LCR).La mortalidad sigue siendo de alrededor de
20% a pesar del uso de antibióticos.
2.5 CUADRO CLINICO:
La meningitis es la complicación más común de la meningococemia. Por lo general
comienza de manera súbita con cefalea intensa, vomito y rigidez de cuello, y
evoluciona hasta el coma en unas cuantas horas.
Durante la menincocemia hay trombosis de los vasos sanguíneos de pequeño calibre
en muchos órganos con infiltración perivascular y hemorragias petequiales. Pueden
presentarse miocarditis intersticial, artritis y lesiones cutáneas. En la meningitis las
meninges presentan inflamación aguda con trombosis de vasos sanguíneos y exudado
de leucocitos polimorfonucleares, de modo que la superficie del cerebro aparece
recubierta de un exudado purulento espeso.

Se desconoce el factor que transforma una infección asintomática de la nasofaringe en
meningococemia y meningitis, pero se puede prevenir con anticuerpos bactericidas
séricos específicos contra el serotipo infectante. La bacteriemia por Neisseria se
favorece con la ausencia de anticuerpos bactericidas, inhibición de la acción
bactericida del suero por un anticuerpo bloqueador o deficiencia de componentes del
complemento los meningococos pueden fagocitarse con rapidez en presencia de una
opsonina especifica.
Generalmente, una infección respiratoria o una inflamación faringo-amigdalar
preceden a la aparición de fiebre, cefalea, rigidez de nuca y vómitos, que caracterizan
a la meningitis aguda. Los adultos pueden estar muy afectados en 24 h y los niños
incluso antes. En niños mayores y adultos, aparecen alteraciones de la conciencia que
progresan hasta la irritabilidad o la confusión, somnolencia, estupor y coma. Pueden
aparecer convulsiones y parálisis de pares craneales. Es frecuente que el paciente
esté deshidratado y el colapso vascular puede conducir al shock o a un síndrome de
Waterhouse-Friderichsen, especialmente en la bacteriemia meningocócica. La
hemiparesia y otro déficit focales pueden ser secundarios a infarto cerebral, pero su
aparición precoz es infrecuente y suelen deberse a abscesos, isquemia focal por
émbolos sépticos secundarios a endocarditis bacteriana o parálisis de Todd
En los niños de 3 meses a 2 años, los síntomas y signos son menos predecibles. Son
frecuentes la fiebre, los vómitos, la irritabilidad, las convulsiones, un llanto muy agudo
y la tensión o abombamiento de la fontanela; la rigidez de nuca puede estar ausente.
En lactantes y niños pequeños puede haber extensión al espacio subdural,
desarrollándose un epinema en varios días; los signos típicos son fiebre persistente
tensión o abombamiento de la fontanela; la rigidez de nuca puede estar ausente. En
un empiema en varios días; los signos típicos son fiebre persistente, convulsiones y
macrocefalea. La punción subdural a través de las suturas coronales permite detectar
un elevado contenido proteico en el líquido subdural
2.6 Patogenia:
El ser humano es el único huésped natural para el cual el meningococo es patógeno.la
puerta de entrada es la nasofaringe .allí los microorganismos se adhieren a las células
epiteliales con ayuda de los Pili; pueden formar parte de la flora transitoria sin producir
síntomas. Desde la nasofaringe, los microorganismos alcanzan la circulación
sanguínea y producen bacteriemia; los síntomas pueden simular los de una infección
de vías respiratorias superiores. la meningococemia mortal es más grave ,con fiebre

elevada y erupción hemorrágica; puede haber coagulación intravascular diseminada y
colapso circulatorio( síndrome de Wáterhouse- Friderichsen).
2.7 Factores de riesgo:
Es lo que incrementa las posibilidades de adquirir la enfermedad o padecimiento.
Los factores de riesgo más comunes son:
La edad: durante la lactancia y primera infancia; personas mayores de 60 años.
Entorno comunitario: se refiere a personas que se encuentran constantemente cerca
cómo ser colegios, cuarteles, guarderías, estos tienen mayor riesgo de contraer la
enfermedad.
Sistemas inmunitarios débiles: este es un factor muy importante, ya que existe
enfermedades, medicamentos o debido a una infección por VIH u otras infecciones
que pueden debilitar el sistema inmunitario y aumentar el riesgo de meningitis.
El Alcolismo, Fumar, el embarazo, trabajos con animales, etc.
2.8Factores predisponentes:
Personas que tienen más riesgo de contraer la meningitis bacteriana son aquellas que
se les presenta cuadros de sinusitis frecuentes, otitis media, epiglotis, neumonías,
diabetes alcoholismo, desnutrición
Trauma craneoencefálico, procedimientos neuroquirúrgicos,
2.9 Diagnostico:
Dado que la meningitis bacteriana aguda, especialmente la meningocócica, puede ser
mortal en horas, es necesario realizar un diagnóstico y tratamiento urgentes. Cuando s
sospecha de una meningitis bacteriana deben administrarse antibioticos
inmediatamente, sin esperar los resultados de las pruebas complementarias.
Deben inspeccionarse la cabeza, los oídos y la piel para detectar el origen de la
infección.
En la septicemia generalizada puede aparecer una erupción rash petequial purpúrica,

Pero si se asocia a cefalea reciente, confusión o signos meníngeos indica meningitis
meningocócica, mientras no se demuestre lo contrario. Debe inspeccionarse la piel
situada sobre la columna vertebral para excluir la existencia de hoyuelos, fístulas
dérmicas, nevos o mechones de pelo, que pueden indicar una comunicación anómala
congénita con el espacio subaracnoideo. Las articulaciones, el pulmón y los senos
paranasales pueden estar afectados en las infecciones meningocócicas y por H.
influenzae.
La flexión brusca del cuello en el paciente en decúbito supino produce una flexión
involuntaria de las caderas y las rodillas (signo de Brudzinski). Al intentar extender las
rodillas cuando las piernas están flexionadas aparece una fuerte resistencia pasiva
(signo de Kernig). Ambos signos parecen ser debidos a la irritación de las raíces
nerviosa motoras que atraviesan las meninges inflamadas al ser estiradas. También
puede estar presente un signo de Babinski unilateral o bilateral. Las alteraciones de
los pares craneales (p. ej., parálisis oculomotora o del nervio facial; ocasionalmente
hipoacusia) también son posibles. (Ver tabla #3)
2.9.1Diagnostico laboratorial:
La punción lumbar debe realizarse precozmente, pero sólo tras realizar TAC y excluir
una masa intracraneal; la punción puede precipitar un empeoramiento neurológico
graves existe un absceso u otra masa cerebral. El LCR debe examinarse y cultivarse.
Cualquier síndrome febril en un niño de 3 meses a 2 años exige que se realice una
punción lumbar si el niño presenta irritabilidad o letargia progresivas, vómitos y
anorexia o tiene convulsiones o signos de irritación meníngea.
2.9.1.1. Pruebas bioquímicas:
Si el agente infeccioso no se detecta se puede utilizar la tinción de Gram suelen ser
positivos en un 70% en pacientes que no han recibido antibióticos previos en
ocasiones puede hacerse un diagnóstico rápido mediante pruebas serológicas de
aglutinación en látex para antígenos bacterianos, disponibles antígenos bacterianos,
disponibles para meningococo, H. influenzae tipo B y neumococo. Estas pruebas
pueden ser especialmente útiles en las meningitis parcialmente tratadas, en las que
los cultivos suelen ser negativos. Su sensibilidad y especificidad varían según los
laboratorios y un resultado negativo no excluye la meningitis bacteriana. Las técnicas

de reacción en cadena de la polimerasa pueden ser válidas para el diagnóstico rápido
de la meningitis meningocócica y cuando los cultivos son negativos
2.9.1.2Pruebas inmunológicas:
Son pruebas necesarias, son los hemocultivos, urocultivos, cultivos de secreciones
respiratorias y nasofaríngeas y de lesiones cutáneas. La coagulación intravascular
diseminada (CID) es una complicación frecuente caracterizada por aumento de los
tiempos de protrombina y tromboplastina parcial, trombocitopenia, hipofibrinogenemia
y aumento de los productos de degradación de la fibrina (PDF). También hay que
controlar el sodio en suero y orina y la osmolaridad para detectar un posible SIADH.
La TAC puede ser normal o mostrar la existencia de ventrículos pequeños,
borramiento de los surcos y realce de la convexidad con el contraste. La RM con
gadolinio puede detectar mejor la inflamación subaracnoidea. Sus indicaciones son
fundamentalmente la exclusión de abscesos cerebrales, sinusitis o mastoiditis,
fracturas craneales y anomalías congénitas. Los infartos venosos y la hidrocefalia
comunicante son complicaciones que pueden detectarse posteriormente.
2.9.1.3 Pruebas radiológicas:
También se puede realizar tomografías, radiografía cerebral, radiografías del tórax
senos paranasales, mastoides examen por resonancia magnética
2.10. Criterios de control de calidad:
Se debe poner énfasis en el control de calidad en:
Los medios de cultivo
La calidad de los reactivos
La calidad de los tintes, antisueros
Un estricto control en la prueba de sensibilidad a los antibióticos
Estricto control con los equipos de trabajo
2.11. Tratamiento:

Casi todos los antibióticos que se utilizan en el tratamiento de la meningitis
bacteriana, con excepción del cloranfenicol y moxalactam, cruzan difícilmente la
barrera hematoencefálica. Sin embargo, la entrada de la penicilina y algunos otros
antimicrobianos al LCR, se facilita por la meningitis lo que hace factible el tratamiento
en dosis altas por vía parenteral. Los antibióticos, como la penicilina, se administran
por vía intravenosa cada 4 horas para lograr altos gradientes de concentración. La
dosis no se reduce al lograr mejoría clínica, puesto que la normalización de la barrera
hematoencefálica reduce la penetración del fármaco al LCR.
Después de haber tomado la muestra para hemocultivo y haber efectuado la punción
lumbar y obtener líquido cefalorraquídeo, se inicia el tratamiento en forma empírica
Conocidos los resultados del hemocultivo y del LCR la terapéutica debe ser específica
contra el germen detectado . El tratamiento de la meningitis por H. influenzae,
neumococo y meningococo se administra durante 14 días. En los casos de meningitis
por gramnegativos se extiende a tres semanas. (V. tabla # 1y # 2)
2.11.1. Tratamiento farmacológico:
Si el paciente presenta aspecto de afectación aguda importante, debe iniciarse
inmediatamente el tratamiento empírico con varios antibióticos tras establecer una
víai.v. Y tomar muestras para hemocultivos. La punción lumbar puede efectuarse
posteriormente. En el tratamiento debe incluirse una cefalosporina de 3.ª;
generación(p. ej., ceftriaxona o cefotaxima) dado que son muy activas contra los
patógenos comunes en la meningitis bacteriana a cualquier edad. Sin embargo, como
las cepas de neumococos resistentes a la ceftriaxona y cefotaxima se están haciendo
cada vez más prevalentes, suele añadirse vancomicina con rifampicina o sin ella. La
ampicilina se asocia para cubrir las especies de Listeria. En los recién nacidos debe
añadirse gentamicina para aumentar el espectro contra los gramnegativos. Estas
recomendaciones probablemente cambiarán a medida que aparezcan nuevas
resistencias microbianas y se desarrollen nuevos antibióticos. Cuando la punción
lumbar puede realizarse, es posible ajustar el tratamiento antibiótico en función del
germen causante. Si el paciente no está muy afectado, puede efectuarse rápidamente
la punción lumbar antes de iniciar el tratamiento, pero sólo después de excluir una
masa con TAC. La tinción de Gram del sedimento del LCR puede diferenciar entre
meningococos, neumococos, estafilococos o H. influenzae y los gramnegativos. Los
antibióticos deben iniciarse inmediatamente después de enviar las muestras de LCR,
sangre, secreciones nasofaríngeas u otros fluidos pertinentes para cultivo. Si el
microorganismo no puede identificarse en la extensión, se establece el tratamiento

empírico como se ha especificado anteriormente, en función de los resultados
serológicos y de los cultivos del LCR.
La terapia adyuvante con corticoides puede ser útil. El uso precoz de dexametasona
(0,15 mg/kg i.v. cada 6 h durante 2 d) u otros antiinflamatorios puede evitar secuelas
neurológicas importantes, incluyendo la pérdida auditiva en niños con meningitis por H.
influenzae. La dexametasona administrada 10 a 15 min antes o junto con la primera
dosis de antibiótico, se supone que inhibe la liberación de citocinas proinflamatorias
promovida por los fragmentos bacterianos resultantes de la acción antibiótica. Algunos
especialistas recomiendan los corticoides en adultos con inflamación meníngea lo
suficientemente grave para afectar al estado mental, producir parálisis de pares
craneales, causar edema cerebral demostrado en TAC, aumentar la presión del LCR
por encima de 200 mm (observados en la extensión del LCR). Si no se identifica el
patógeno en la extensión de antibióticos, así como suspender los corticoides. Si en los
cultivos no crece ninguna deben suspenderse y hay que reajustar el tratamiento
antibiótico en función de los mismos. Los corticoides administrados durante un día no
suelen ser perjudiciales, incluso aunque la causa sea un virus, un hongo o la tbc. Sin
embargo, su uso continuado sin una cobertura antibiótica adecuada puede empeorar
gravemente la infección, por lo que deben suspenderse siempre que siga sin
detectarse el patógeno. Otra contraindicación relativa de los corticoides son los
estados de inmunodeficiencia, dado el elevado riesgo de infecciones atípicas.
Además, pueden impedir la penetración de la vancomicina en el LCR. Cuando se
sospecha una meningitis aséptica y el paciente no presenta gran afectación general,
los antibióticos deben evitarse y repetir la punción lumbar a las 8 a 12 h (o antes si
existe deterioro). Si se presenta un cambio del predominio de PMN a mononucleares,
la glucosa se mantiene normal y el paciente mantiene un estado general aceptable, no
es probable que la infección sea bacteriana, por lo que se debe evitar la administración
de antibióticos hasta que se reciba el resultado de los cultivos. En cambio, si la
situación de paciente es mala y especialmente si se ha iniciado la antibioterapia (que
evita el crecimiento en los cultivos), debe asumirse la posibilidad de una meningitis
bacteriana y proporcionar una cobertura antibiótica empírica.
Elección del antibiótico. Para la dosificación, Si en la extensión del LCR se
identifican microorganismos grampositivos, se administra cefotaxima o ceftriaxona
con vancomicina hasta disponer del antibiograma.
Si son de aspecto pleomórfico, debe asociarse ampicilina para cubrir la Listeria. La
penicilina G debe sustituirse por ampicilina si en los cultivos se identifican

meningococos, neumococos o estafilococos sensibles y estreptococo b-hemolítico. En
las infecciones sospechosas de etiología estafilocócica, se utiliza la vancomicina hasta
recibir el antibiograma.
Si se detectan bacilos gramnegativos, el tratamiento debe comenzar con ceftazidima
y un aminoglucósido, asociación que cubre muchos microorganismos gramnegativos
(incluidas sp. Pseudomonas). La cefotaxima y otras cefalosporinas de 3.ª; generación
parecen tan activas como los aminoglucósidos pero menos tóxicas, aunque no cubren
Pseudomonas. La mejor combinación contra Pseudomonas es la que asocia ticarcilina
o ceftazidima con un aminoglucósido. La amikacina debe usarse en los hospitales
donde los microorganismos entéricos resistentes a gentamicina son comunes. El LCR
debe reexaminarse (a las 24-48 h del comienzo de los antibióticos) para confirmar su
esterilidad y la conversión celular a un predominio linfocitario. Generalmente, los
antibióticos deben mantenerse al menos hasta 1 sem después de la desaparición de la
fiebre y la normalización del LCR (la vuelta a la normalidad del LCR, en cambio, se
correlaciona poco con el éxito del tratamiento y puede llevar varias semanas). Las
dosis no deben reducirse aunque exista mejoría clínica, ya que la penetración del
antibiótico suele decrecer a medida que la inflamación de las meninges disminuye.
2.11.2 Tratamiento de soporte. La fiebre, la deshidratación y los trastornos
electrolíticos requieren corrección Los pacientes con edema cerebral no deben
sobrehidratarse. Las convulsiones y el status epiléptico precisan tratamiento específico
y Trastornos convulsivos neonatales.
El colapso vascular y el shock pueden deberse a insuficiencia suprarrenal (en el
Síndrome de Waterhouse-Friderichsen), pero en su génesis también es importante la
pérdida de líquidos. No existe acuerdo respecto al valor de la ACTH y los corticoides.
2.11.3. Tratamiento quirúrgico:
Para el edema cerebral grave capaz de producir herniación central o transtentorial
pueden utilizarse la hiperventilación controlada (PaCO2 entre 25 y 30 mm Hg), manitol
(0,25 a 0,50 g/kg i.v.) y dexametasona (4 mg i.v./4 h). Si se emplean estas medidas, se
debe plantear la monitorización de la presión intracraneal. Cuando existe evidencia de
aumento de tamaño de los ventrículos, la presión intracraneal puede controlarse
mediante el drenaje del LCR, aunque en estos casos el pronóstico suele ser
desfavorable.

En los niños con empiema subdural, pueden ser beneficiosas las punciones
subdurales diarias repetidas a través de las suturas. No deben extraerse más de 20
ml/d de LCR de un lado para prevenir desplazamientos súbitos del contenido
intracraneal. Si la colección persiste después de 3 a 4 sem con este tratamiento, está
indicada la exploración quirúrgica para la posible escisión de la membrana subdural.
Todos los pacientes con una supuesta meningitis bacteriana deben permanecerán
islados durante las primeras 24 h del tratamiento.
2.12. Epidemiologia y distribución:
La meningitis bacteriana es la forma más frecuente de infección intracraneal purulenta,
con incidencia anual en Estados Unidos de más de 2.5 casos por 100.000 habitantes.
La epidemiologia de la meningitis bacteriana ha cambiado notablemente en años
recientes y refleja una disminución impresionante de la incidencia de meningitis por
Haemophilus influenzae y una disminución menor de los casos por Neisseria
meningitidis, a consecuencia de la introducción y uso cada vez más amplio de
vacunas contra los microorganismos. En la actualidad los agentes patógenos que más
a menudo causan meningitis bacteriana de origen comunitario son Streptococcus
Pneumoniae (aproximadamente 50%):N. meningitidis,(casi 25%) ,estreptococos del
grupo B( alrededor de 15%) y Listeria monocytogenes (casi 10%). En la actualidad H.
influenzae provoca menos de 10% de los casos de meningitis bacteriana en casi todas
las series
2.13. Prevención y control:
Para ayudar a reducir las probabilidades de contraer meningitis bacteriana, considere
las siguientes medidas:
Inmunización sistemática:
Vacunas contra la HIB: generalmente, para los niños
Vacuna polisacárida antineumocócica contra Streptococcus pneumoniae generalmente
para:
Todas las personas mayores de 65 a 2 años de edad con determinados problemas
clínicos crónicos

Vacuna antineumocócica conjugada contra Streptococcus pneumoniae generalmente
para:
Lactantes Todos los niños mayores de 2 años de edad
Antibióticos preventivos: para los trabajadores de la salud o familiares que estén en
contacto cercano con los pacientes infectados
Comprar leche y productos lácteos pasteurizados: para prevenir la meningitis por
Listeria monocytogenes
Controlar si la madre está infectada antes y durante el parto para prevenir meningitis
en los neonatos
3. Recomendaciones:
Educación y orientación a los padres sobre el riesgo y necesidad de consulta precoz
ante el niño con fiebre elevada, alteración de conciencia.
Verificar los signos vitales que se encuentren en parámetros normales
Protección de las vías aéreas
El paciente se debe ser aislado
Los utensilios de la persona infectada se lo debe aislar
Se debe tener una precaución estricta con el manejo de material
Se debe practicar la bioseguridad tanto personal como en la clasificación de residuos
No se debe compartir las comidas, bebidas,
No se debe compartir los cepillos dentales
No se debe compartir los cigarrillos
Los padres deben buscar atención médica inmediata para atender cualquier posible
infección de oído.

4.- BIBLIOGRAFIA
1.-MERCK Reseach, “El manual Merck de diagnostico y tratamiento;”

10ª edición; España, 2007, sec.14, neurologia, cap. Infecciones del SNC
2.-PORTER S. Robert; KAPLAN L. Justin; HOMIER P. Bárbara; “Manual Merck de
Signos y Síntomas del paciente”; “Diagnostico y Tratamiento”;España; 2010
3. Ministerio de Salud y Deportes; “Manual Educativo: Programa Ampliado de
Inmunización (PAI)” 3º ed.; Bolivia; 2004; pag.144-155
4.-. V. Fattorusso, O. Ritter. “Vademécum Clínico del Médico Práctico, del Síntoma a
la Receta 3ra. edición ; edit. "El Ateneo", Barcelona – España.
6.-BENENSON S. Abram; "El Control de las Enfermedades transmisibles en el
hombre".15º Edición, 1992, Publicación Científica Nº 538, Organización Panamericana
de la Salud
7. - BROOKS F. Geo; BUTEL S. Janet; MORSE Stephen A.; “Microbiologia Medica” de
jawetz, Melnick y Adelberg. 18ª edicion; Edit. “Manual Moderno”; 2005; pag. 291-299
8.-FAUCI S. by Antoni, BRAUNWALD Eugenio, LONGO L. Dennis L. “Medicina
Interna”;17º edicion;2008;pag.2621-2627
9. - CARDELLACH Rozman “Medicina Interna” 16º edición, 2008; pág. 2571-2576
10.- HAUSER Neurología en medicina clínica ed.1º; 2007 pág. 1612-1614
11.-DICCIONARIO OXFORD COMPLUTENSE DE MEDICINA Edit. Complutense
(ingles –español)
.
. ANEXOS
#1 TRATAMIENTO ANTIBIOTICO DE LA MENINGITIS BACTERIANA AGUDA

Microorganismo Grupo de edad Antibiótico* Comentarios
Desconocido Niños < 1 mes
Ampicilina y
cefotaxima
(gentamicina o
tobramicina o
amikacina+)
Niños > 1 mes
Ampicilina y
cefotaxima
(ceftriaxona) y
vancomicina
Adultos
Ampicilina y
cefotaxima
(ceftriaxona) y
vancomicina
Grampositivos (no
identificados)Niños y adultos
Vancomicina
ceftriaxona
(cefotaxima) y
Ampicilina
Bacilos
gramnegativos (no
identificados)
Niños y adultos
Ceftazidima(ceftriax
ona o cefotaxima)y
gentamicina
(tobramicina o
amikacina+)
Meningococos Niños y adultosPenicilina G
(ampicilina)
Haemophilus
influenzae tipo BNiños y adultos
Ceftriaxona
(cefotaxima)
En los niños es
preferible la
cefotaxima; en los
adultos ceftriaxona
Estreptococos
(neumococos)Niños y adultos
Vancomicina y
ceftriaxona
(cefotaxima) con o
sin rifampicina
Puede utilizarse
penicilina G si se
detectan cepas
sensibles en el
antibiograma
Estafilococos Niños y adultos Vancomicina y
nafcilina (oxacilina)
con o sin
La vancomicina se
utiliza para las
cepas resistentes a

rifampicina
meticilí; la nafcilina
o la oxacilina para
las cepas sensibles
según
antibiograma. La
rifampicina a e
asocia si no
aparece mejoría
con la vancomicina
o nafcilina.
Listeria sp. Niños y adultos
Ampicilina
(penicilina G) y
gentamicina
(tobramicina o
amikacina+) o
trimetoprimasulfam
etazol
La penicilina G
puede usarse si
existen cepas
sensibles según
antibiograma; la
trimetoprimasulfam
etazol se utiliza en
los pacientes
alérgicos a
penicilina
Gramnegativos
entéricos
(Escherichia coli,
Klebsiella sp.,
Proteus sp.)
Niños y adultos
Ceftriaxona
(cefotaxima) y
gentamicina
(tobramicina o
amikacina+)
Especies de
PseudomonasNiños y adultos
Ceftacidima
(cefotaxima) y
gentamicina
(tobramicina o
amikacina+)
*Los antibióticos alternativos se muestran entre paréntesis.
+La amikacina se utiliza en áreas donde las resistencias a la gentamicina son
comunes. Como los aminoglucósidos tienen una escasa penetración en el LCR, deben
administrarse por vía intratecal o a través de un reservorio de Ommaya, especialmente

en pacientes con meningitis por Pseudomonas. Si se usan aminoglucósidos debe
controlarse la función renal.
#2 DOSIS HABITUALES DE ANTIBIOTICOS PARA LA MENINGITIS BACTERIANA
Antibiótico
Dosis
Neonatos* Niños > 1 mes Adultos
Ceftriaxona Evitar+
100 mg/kg i.v.
(en 2 dosis)
4 – 6 g i.v.
(en 2 -3 dosis)
Cefotaxima
100 – 150 mg/kg
i.v.
(en 2 - 3 dosis)
200 mg/kg i.v.
(en 4 dosis)
12 g i.v.
(en 4 -6 dosis)
Ceftazidima
100 mg/kg i.v.
(en 2 dosis)
150 mg/kg i.v.
(en 3 dosis)
6 g i.v.
(en 3 dosis)
Ampicilina
100 - 200 mg/kg i.v.
(en 2 dosis)
200 – 400 mg/kg
i.v.
(en 4 dosis)
12 g i.v.
(en 4 -6 dosis)
Penicilina G
100.000 – 150.000
U/kg i.v.
(en 2 - 3 dosis)
300.000 U/kg i.v.
(en 4 - 6 dosis)
24 millones de U
i.v.
(en 6 dosis)

Ticarcilina
150 - 200 mg/kg i.v.
(en 2 dosis)
200 – 300 mg/kg
i.v.
(en 4 - 6dosis)
18 g i.v.
(en 4 -6 dosis)
Piperacilina
150 - 200 mg/kg i.v.
(en 2 -3 dosis)
200 – 300 mg/kg
i.v.
(en 4 - 6 dosis)
–
Nafcilina y oxacilina
50 - 200 mg/kg i.v.
(en 2 - 4 dosis)
200 mg/kg i.v.
(en 4 - 6 dosis)
12 g i.v.
(en 4 -6 dosis)
Vancomicina
20 - 30 mg/kg i.v.
(en 2 - 3 dosis)
60 mg i.v.
(en 4 dosis)
2 g i.v.
(en 2 dosis)
Gentamicina y
tobramicina
5 mg/kg i.v.
(en 2 dosis)
7,5 mg/kg i.v.
(en 2 - 3 dosis)
5 mg/Kg i.v.
(en 3 dosis)
Amikacina
15 mg/kg i.v.
(en 2 dosis)
15 – 30 mg/kg i.v.
(en 3 dosis)
15 mg/Kg i.v.
(en 2 dosis)
Rifampicina
10 - 20 mg/kg i.v.
(en 1 - 2 dosis)
20 mg/kg i.v.
(en 2 dosis)
600 mg i.v.
(en 3 dosis)
Cloranfenicol 25 mg/kg/24 h.
75 - 100 mg/kg i.v.
(en 4 dosis)
4 g i.v.
(en 4 dosis)
#3 ALTERACIONES DEL LÍQUIDO CEFALORAQUIDEO EN DIVERSOS
TRANSTORNOS

Presión Células/µlTipo celular
predominanteglucosas Proteínas
Valores
normales
100-
200
mmH2O
0-3 L
50-100
mg/dl
(2,78-
5,55mmo
l/l)
20-45mg/dl
Meningitis
bacteriana
aguda
↑ 500-5000 PMN ↓Aproximadament
e 100 mg/dl
Meningitis
subaguda(T
B, infección
por
cryptococcu
s,
sarcoidosis,
leucemia,
carcinoma)
N o ↑100-700 L ↓ ↑
Meningitis
sifilítica
aguda N o ↑25-2000 L N ↑
Neurosifilis
paréticaN o ↑ 15-2000 L N ↑
Enfermedad
de Lyme del
SNC
N o ↑ 0-500 L N N o ↑
Absceso
cerebral o
tumor
N o ↑ o-1000 L N ↑
Infecciones
viralesN o ↑ 100-2000 L N N o ↑
Seudotumor
cerebral↑ N L N N o ↑
Hemorragia
cerebral↑
Sanguinolent
oHematies N ↑

Trombosis
cerebralN o ↑ 0-100 L N N o ↑
Tumor
medularN 0-50 L N N o ↑
Sindrome
de Guillain-
Barre
N 0-100 L N ¿100 mg/dl
Encefalopati
a por plomo↑ 0-500 L N ↑
L: linfocitos; ↑: aumentado; PMN: leucocitos polimorfonucleares; ↓: diminuido;
N:normal.
Nota: los datos de presión, celularidad y proteínas son aproximados; las excepciones
son frecuentes. Igualmente, los PMN pueden predominar en condiciones
caracterizadas habitualmente por una respuesta linfocitaria, especialmente en fases
precoces de la de la evolución de las infecciones virales o la meningitis tuberculosa.
Las alteraciones de la glucosa son menos variables y más exactas.