2010 tema 04 cirrosis hepática word
-
Upload
arianna-crachiolo -
Category
Documents
-
view
1.147 -
download
1
Transcript of 2010 tema 04 cirrosis hepática word

Santa Ana de Coro, Octubre de 2009 UNEFM. Área de Ciencias de La Salud. Cátedra de Morfofisiopatología II V Semestre. Prof. Dr. Celso González Medina CIRROSIS HEPÁTICA Introducción: Histología Hepática. Definición Clasificación Etiología Anatomía Patológica Fisiopatología Clínica Diagnóstico Pronóstico Complicaciones

-2-
INTRODUCCIÓN: Histología Hepática: La estructura lobular del hígado fue descrita por primera vez por M. Malpighi (1666), siendo ello refrendado por las investigaciones efectuada por P. Mascagni (1819). En 1833 Francis Kiernan introduce un concepto más definido acerca de la distribución lobular del hígado. El describió el lóbulo hexagonal hepático centrado alrededor de ramas de la vena hepática; señalándolo como la unidad anatómica terminal del hígado, concepto que aún hoy algunos textos de histología erróneamente siguen suscribiendo, incluso en las descripciones magistrales posteriores hechas por Hans Elías (1952), continúa convalidando a las mismas. Desde 1951 hasta 1969 el insigne histopatólogo A.M. Rappaport demostró experimentalmente la micro anatomía hepática con su micro circulación, señalando de manera impecable la distribución acinar microscópica del hígado. El comprobó que la hasta ese momento llamada “Vena central del lobulillo”, no era más que el punto final donde se encuentran e intercambian los sinusoides tanto de las venas hepáticas como de la vena porta, o sea el sector hepático más distante de la micro circulación, donde ella finaliza y comienza a la vez, lo que constituye el área donde existe la más pobre irrigación sanguínea y por ende, la más crítica oxigenación

-3- tisular, siendo por lo tanto el lugar donde con más saña actúan las diferentes noxas que a menudo ofenden al hígado. La llamada hasta no hace mucho “Vena Central del lobulillo” va ser sustituida en adelante por la acertadamente denominada “Vena hepática Eferente”. Rappaport describe al lobulillo hepático constituido por: El acino simple o acínulo, el acino complejo el cual resulta de la reunión de varios acinos simples, y de acinos complejos ; y el conglomerado acinar el cual agrupa al conjunto de acinos simples y acinos complejos. Este autor divide al lobulillo en tres zonas: La zona 1 que corresponde al sector donde inician su recorrido, del centro hacia la periferia, el paquete vásculo nervioso constituido por las ramas terminales de la vena porta, la arteria hepática y los nervios correspondientes. Esa zona, la más favorecida por su irrigación, es la que sufre menor daño y se recupera más rápidamente cuando el hígado es agredido. La Zona 2 siguiente, situada en medio del acino, la cual resultará muy afectada por la agresión y la Zona 3, ubicada en la periferia del acino simple, constituirá el segmento más severamente dañado, por las razones antes señaladas. Por lo antes descrito, queda obsoleto el concepto de que es la “vena central del lobulillo de Kiernan”, el eje anatómico y funcional del hígado, donde por años se pensó que era el lugar donde se realizaban los múltiples procesos metabólicos que segundo a segundo le toca ejecutar a esta maravillosa glándula madre. (Ver gráfico).

-4-
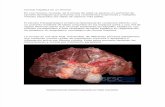
DEFINICIÓN: Se define la cirrosis hepática como un proceso difuso crónico del parénquima hepático, de carácter evolutivo e irreversible, el cual se caracteriza histológicamente por producir: * Necrosis Celular, *Regeneración Nodular y *Neoformación de Tabiques Conjuntivos. CLASIFICACIÓN: El esquema tradicional de clasificar a la cirrosis hepática en MICRO y MACRO NODULAR, se ha hecho con base a si el tamaño de los nódulos en regeneración tienen un tamaño menor o mayor de 3 milímetros de diámetro. De acuerdo a lo anterior se dice que una cirrosis hepática es MICRO NODULAR cuando el tamaño de los referidos nódulos no sobrepasan a los 3 milímetros y en su interior observamos las siguientes características: Presencia de tabiques finos los

-5- cuales pueden contener: Vasos sanguíneos aferentes y eferentes, así como también espacios porta en donde pueden verse vasos sanguíneos eferentes. Y se habla de cirrosis hepática MACRO NODULAR cuando los nódulos presentes pueden alcanzar un tamaño de hasta 5 centímetros de diámetro, los cuales contiene en su interior: Tabiques muy anchos, varios acinos complejos y deformación exagerada de uno o de varios lóbulos. Pero es muy frecuente que una cirrosis hepática comience con una morfología micro nodular y durante el proceso evolutivo de la enfermedad se desarrollen en ella, nódulos de gran tamaño, transformándose en una CIRROSIS MIXTA, es decir: Macro y Micro Nodular, la cual por cierto constituye la forma más frecuente de presentarse esta hepatopatía crónica. ETIOLOGÍA: Se trata de una enfermedad crónica multifactorial, la cual reconoce como agentes etiológicos a numerosas agentes de naturaleza diversas, como por ejemplos: Factores genéticos, agentes virales, medicamentos, sustancias tóxicas, trastornos metabólicos e inmunológicos. No es la intensión de esta guía, entrar a detallar cada uno de dichos agentes etiológicos, por que haría inagotable este tema y porque diariamente se están descubriendo nuevas noxas con potencial cirrogénico. Desde el punto de vista práctico estudiaremos la etiología de esta patología poniendo énfasis en dos de las causas que con más frecuencia la ocasionan: Agentes virales y Consumo habitual de alcohol. AGENTES VIRALES: Actualmente sabemos con certeza que de los virus causantes de la hepatitis viral humana, dos son causantes de enfermedad crónica hepática, ellos son: Virus B y el Virus C. El mecanismo fisiopatogénico a través del cual estos virus son capaces de producir injuria hepática crónica, han sido expuestos cuando se realizó la exposición de la Hepatitis Viral Humana. CONSUMO HABITUAL DE ALCOHOL o ABUSO ALCOHÓLICO: Hoy en día sabemos que el consumo consuetudinario de alcohol en una persona predispuesta genéticamente puede originar cirrosis hepática. El mecanismo fisiopatogénico exacto de la forma cómo el alcohol agrede al hígado todavía permanece en discusión. Lo más aceptado hasta ahora, es que el daño que ocasiona el alcohol es producido por un metabolito, el acetaldehído, el cual se origina durante el proceso de oxidación del alcohol en el organismo. El acetaldehído junto a otras sustancias, activan a los lipocitos hepáticos, los cuales se ubican entre los hepatocitos lesionados, haciendo que ellos secreten colágeno dando así inicio al proceso de fibrogénesis lo que culminará en cirrosis. Es conocido que la Hepatitis Alcohólica es una enfermedad pre –cirrótica, con el agravante de que una vez que este cuadro clínico hace su aparición en el enfermo alcohólico, no se detiene en su evolución, sino que avanza indetenible hacia la

-6- cirrosis. También sabemos en la actualidad que el alcohol por sí solo no es capaz de causar la enfermedad, sino que requiere de otros factores que contribuyen a que ocasione su efecto deletéreo sobre el parénquima hepático. Entre ellos destacamos: La predisposición genética, la malnutrición y la intensidad y duración del hábito de beber. La ingesta habitual de alcohol en un lapso de tiempo comprendido entre 15 y 25 años, origina cirrosis hepática. En un paciente genéticamente predispuesto, este lapso de tiempo puede acortarse, anticipando la aparición de la enfermedad. Se ha calculado que la dosis diaria alcohol cirrogénica es de 80 a 160 gramos. La concentración de alcohol medida en grados proof (gramos/onzas), varía con las diferentes bebidas alcohólicas: 80 g de alcohol están contenidos en 265 ml de Whisky. La cerveza contiene: 1.17 gramos/onza y el vino de mesa 2.08 gramos/onza. La cantidad de alcohol que se necesita para causar enfermedad alcohólica hepática en la mujer es solamente la mitad de la que produce cirrosis en el hombre, debido en parte, a que el alcohol tiene una mayor bio disponibilidad en las mujeres porque ellas tienen disminuida en su mucosa gástrica, la actividad de la enzima aldehído deshidrogenasa, encargada de metabolizarlo. ANATOMÍA PATOLÓGICA: Desde el punto de vista anatomopatológico, dos hallazgos son característicos:
a) Los nódulos hepáticos neo formados aparecen distorsionados debido a la proliferación desordenada del tejido conectivo resultante del acelerado proceso de fibrogénesis, lo cual a su vez va a producir una alteración de la morfología hepática al cambiar: > Su aspecto microscópico, > Su arquitectura histológica y > Su macro y micro circulación.
b) El parénquima hepático está en constante regeneración. En efecto ante la agresión inmisericorde de la cual está siendo objeto el hígado por el agente ofensivo, se ve obligado a recuperarse aceleradamente dando origen a nuevo tejido hepático; el cual es inmaduro e incapaz de cumplir a satisfacción con la gran demanda funcional por la que es requerido segundo a segundo. En este sentido, hay que resaltar que es el hígado el órgano que en el cuerpo humano exhibe la mayor capacidad regenerativa. Está propiedad hepática es ampliamente conocida y resaltada incluso desde la mitología griega con el “sacrificio del Titán Prometeo”.
Así el término CIRROSIS HEPÁTICA, implica: Reconstrucción alterada de la arqui- tectura hepática original, con base a Neo formación de: Nódulos, de tabiques fibrosos y de vasos sanguíneos. PATOGENIA: El proceso fibroso es el resultado de la activación de los fibroblastos por la acción deletérea que sobre estas células hepáticas ejerce de manera continua el agente agresor, lo cual hará que ellas secreten y acumulen gran cantidad de:
a) Proteoglicanos, b) Glicoproteínas y c) Colágeno. De manera que la fibrosis hepática se va a originar por:

-7- a) Proliferación de tejido conectivo o sea mesenquimal o de sostén. b) Aumento del colágeno y por c) La acumulación anormal y desorganizada de ambos. FISIOPATOLOGÍA Para que un agente hepato lesivo sea capaz de injuriar al hígado originando en él cirrosis, es necesario que permanezca actuando diariamente de manera ininterrumpida por un largo período de tiempo. El proceso de necrosis activa del tejido hepático no le da tregua al hígado y éste valiéndose de su gran capacidad para regenerarse, formará un gran número de nódulos nuevos, los cuales acusan una marcada disminución de su capacidad funcional, debido ello no solo a su inmadurez, sino porque el intenso procesos fibroso que los rodea, impide que tengan una adecuada irrigación sanguínea tan necesaria para nutrir a esos tejidos neo formados los cuales se están desarrollando de manera desorganizada y anárquica. La fibrogénesis puede dar origen a un proceso de fibrosis activa, acompañado de gran actividad inflamatoria donde se observa neo formación de colágeno el cual origina tabiques rodeados de numerosas células inflamatorias: linfocitos, polimorfo nucleares, plasmocitos, macrófagos y otros. Pero por otra parte puede originarse un proceso de fibrosis pasiva, donde se observa un colapso con retracción del tejido colágeno donde existe muy escasa o nula presencia de células inflamatorias. Ambos procesos fibrosos (activos y pasivos) rodean a los nódulos en regeneración dando origen a la cirrosis hepática la cual puede complicarse con los síndromes de insuficiencia hepatocelular crónica y de hipertensión portal. El tejido hepático contenido dentro de los nódulos neo formados normalmente padece de intensa anoxia, la cual actúa como un círculos vicioso produciendo más necrosis del tejido hepático y con ello proceso de fibrogénesis continuará activándose en forma constante. INDICADORES DE PRONÓSTICO: Cuando estamos en presencia de un paciente cirrótico, a menudo se nos pregunta, cómo lo vemos, qué pronóstico tiene dicho paciente o cuál es su expectancia de vida. En este caso tenemos un conjunto de indicadores que nos dan una orientación de cómo es y será la evolución de dicho enfermo. No obstante, la existencia aislada de uno solo de dichos señaladores, no tendrá el mismo valor que sí lo tiene cuando se suman más de dos de los mismos. Los siguientes son los aludidos indicadores:
a) Ictericia: Cuando ésta persiste y no desaparece a pesar las medidas médicas que estamos utilizando para colocar en reposo al hígado enfermo. Nos indica que el proceso de necrosis hepática está activo y que la falla funcional hepática puede agravarse en cualquier momento.
b) Sero albúmina: Es conocido que una de las funciones cardinales del hígado lo constituye la elaboración de albúmina y que es esta proteína la responsable entre otras propiedades, de mantener la presión oncótica en el medio interno.

-8- El hígado cirrótico tiene seriamente comprometida esta función lo que explica el deterioro general que se aprecia en el enfermo hepático. Una hipo albuminemia sostenida evidencia un mal pronóstico en estos pacientes.
c) La ascitis: La retención anormal de líquido en la cavidad abdominal y la dificultad que se observa en algunos pacientes para lograr disminuir el volumen de líquido retenido (ascitis refractaria), constituye un evidente signo de mal pronóstico.
d) Varices esófago-gástricas: El síndrome de hipertensión portal surge como consecuencia de la gran dificultad que enfrenta la circulación portal de retorno para atravesar al hígado cirrótico, el cual se convierte un verdadero obstáculo para dicha circulación. Ello obliga a buscar una vía alterna que en estos casos está representada por la circulación colateral, cuyo lecho es insuficiente para soportar el gran volumen sanguíneo que normalmente acarrea la vena porta y sus tributarias. Surge por ello dilataciones venosas (varices) en dichas colaterales, en especial: Las venas esofágicas y las del fundus gástrico, las venas ácigos y las venas hemorroidales.
e) Episodio por demás temido e indeseable lo constituye la ruptura de las varices esófag- gástricas. Esto ocasiona una altísima mortalidad cuando ocurre, no solo por surgir en un enfermo previamente anémico, sino porque éste cursa con una función hepática muy deteriorada. El paciente puede sobre vivir a un primer episodio, pero ante un segundo tiene muy alta probabilidad de morir y si no lo hace, en el tercero es casi seguro que no escapará de la muerte.
f) Encefalopatía hepática: Surge este cuadro clínico en el paciente cirrótico por que el hígado no logra metabolizar satisfactoriamente a la urea y el amoniaco que circula en exceso en la sangre va a ocasionar daño cerebral, logrando de esta manera que se afecte en diferentes grados el estado de conciencia del enfermo, llegando incluso a desarrollar COMA HEPÁTICO. El cuadro clínico repetido de intoxicación amoniacal, constituirá un signo evidente de mal pronóstico.
La Clasificación de Child Pugh es usada por clínicos y cirujanos para pronosticar el éxito o no del paciente hepático crónico que debe ser sometido a tratamiento quirúrgico. Dicha clasificación se divide en grados A, B y C. Al grado A comprende a aquellos pacientes que solo presenta uno de los señaladores anteriores. Al grado B, entran aquellos pacientes que cursan con dos de los indicadores de pronostico ya señalados y finalmente, al grado C corresponderá todo paciente que cursa con tres o más de los antes señalados marcadores de pronostico. De mal pronóstico será el grado B e inoperable cuando el paciente está comprendido dentro del grado C.
DIAGNÓSTICO: Para establecer el diagnóstico de la Cirrosis Hepática, lo hacemos con base a:

-9- La historia clínica del paciente la cual nos aportará los antecedentes más importantes que deben guardar relación con el o con los factores posibles causantes de esta enfermedad. Luego entrará en juego LA CLÍNICA con está cursando el enfermo de cuyos datos semiológicos extraeremos aquellos signos y síntomas característicos de la cirrosis del hígado. Destacaremos los relacionados con el grado de insuficiencia hepática crónica como son: La presencia de arañas vasculares especialmente distribuidas en tórax y cuello, la ginecomastia en el cirrótico masculino, la hipertrofia parotidea, las palmas hepáticas, los dedos hipocráticos, las uñas quebradizas, la facies rubicunda, labios rojos, hematomas espontáneos, epistaxis, atrofia testicular entre otros. También los relacionados con el Síndrome de Hipertensión Portal: La esplenomegalia, el hígado retraído pequeño, de superficie irregular y de consistencia firme; la presencia de ascitis, de la red venosa colateral vista especialmente en el abdomen, la hernia tanto umbilical como inguino escrotal y las hemorroides. En grados más avanzados de insuficiencia hepática crónica podemos constatar: El aliento hepático o Fetor Hepaticus, olor característico a “manzana podrida”, el cual aparece al hablar el paciente e inunda el área donde ; la Asterexis que se explora, soportando con la mano el antebrazo del paciente para con la otra mano, hiper extender su muñeca y soltarla repentinamente, aparece en ella, un “temblor fibrilar” o en “ aleteo”. La apraxia construccional la cual, aparece cuando se le ordena al paciente construir por ejemplo una estrella con cerillos o también dibujarla o escribir su nombre. Al intentarlo, el paciente cumplirá la orden, pero elaborará lo indicado de manera amorfa. El estudio del paciente para determinar las fases del coma hepático, estado más crítico de la insuficiencia hepática, lo hacemos mediante la exploración del grado de conciencia y del comportamiento o conducta del enfermo: Irá desde su apariencia física descuidada hasta el grado de confusión mental, la presencia o ausencia del temblor y la aparición de la somnolencia y del estupor, esto último denotará la aparición de coma profundo o grado IV del Coma Hepático. LOS ANÁLISIS O EXÁMENES DE LABORATORIO Las llamadas pruebas de funcionalismo son de utilidad para determinar el grado de daño hepático, No obstante, debido a la multiplicidad de funciones que tiene a su cargo el hígado, es necesario solicitar varias de ellas o sea lo que comúnmente llamamos una “batería de pruebas hepáticas”. Como por ejemplo, determinar: Protidemia total y fraccionada, niveles de Aminotransferasas: Alanino de aminotransferasas (ALT) y Aspartato de aminotransferasas, niveles de bilirrubina total y fraccionada, la gamma glutamil transpeptidasa, la fosfatasas alcalinas, colesterol total y fraccionado, triglicéridos, fosfolipidos, nitrogeno ureico sanguíneo (BUN), determinación de hierro sérico y de vitamina B12 y también es importante determinar la presencia del antígeno oncofetal ALFA FETO PROTEINA, para saber el grado de regeneración del hígado, así como también orientarnos cuando se sospeche de la degeneración maligna del hígado cirrótico en un carcinoma hepatocelular.

-10- LA BIOPSIA HEPÁTICA Constituye esta la prueba más importante para confirmar la presencia o ausencia de cirrosis del hígado. El método o la vía para obtener los especímenes de tejido hepático varía de acuerdo a que se tome mediante punción aspiración con aguja a través de la parrilla costal derecha, o mediante laparoscopia, o través de la vía más segura pero técnicamente más difícil como lo es cateterizando la vena yugular y a su través llegar con una aguja muy fina hasta el parénquima hepático en el sitio donde dicha aguja se detiene, es decir en el borde sinusoidal. Allí está garantizada la hemostasia, de lo cual se encarga el propio parénquima hepático al cerrarse, una vez retirada la aguja. Esta es la llamada biopsia trans yugular en cuña o “wedge biopsy” de los ingleses. Porque la toma de muestras de tejido hepático implica un gran riesgo, sobre todo con los dos primeros métodos mencionados, ya que estos pacientes sangran con mucha facilidad por tener muy alargados los tiempos de coagulación y de sangría. El diagnóstico histológico mediante la biopsia hepática, es certero cuando el histopatólogo nos informa de los siguientes hallazgos: a) Tabiques fibrosos rodeando a nódulos neo formados, b) Presencia de vénulas hepáticas dentro de dichos tabiques, c) Tabiques fibrosos que unen a vénulas hepáticas con espacios porta en la zona 3 del acino simple. COMPLICACIONES DE LA CIRROSIS HEPÁTICA Está comprobado que la cirrosis del hígado durante su evolución además de períodos de gran actividad inflamatoria, también cursa con períodos inactivos y que durante dicha inactividad, las pruebas de funcionalismo hepático principalmente van a experimentar muy poca alteración; que también los especímenes obtenidos mediante biopsias, en ese período, van a demostrar una casi nula actividad necro inflamatoria. Pero cuando la enfermedad sigue su curso evolutivo indetenible, pueden surgir las siguientes complicaciones:
1. Síndrome de Insuficiencia Hepática Crónica en el que distinguimos dos cuadros clínicos bastante complejos y de innegable gravedad: a) La encefalopatía hepática debida como ya se ha afirmado antes, a los
serios trastornos metabólicos que ocasiona el daño hepático, lo cual impide que diversas sustancias que en condiciones normales la glándula hepática procesaba sin dificultad como el amonio, ahora circula en gran cantidad intoxicando a órganos tan delicados como el cerebro. Esta intoxicación amoniacal será la responsable de los diferentes grados de coma hepático que pueden observarse en el cirrótico.
b) El síndrome Hepato Renal temible cuadro clínico en donde además de la grave falla hepática se agrega una intensa falla funcional renal, debido a una disminución de la perfusión sanguínea del riñón a nivel cortical. En este síndrome los riñones histológicamente se encuentran normales, sin lesiones anatómicas.

-11- Cuando aparece esta complicación hace que el pronóstico sea muy sombrío para el enfermo, porque resulta muy difícil manejarlo en forma exitosa.
2. Síndrome de Hipertensión Portal como ha sido señalado con anterioridad, el hígado cirrótico se convierte en un verdadero obstáculo para la circulación de retorno portal, lo cual se traduce en un aumento de la presión venosa en el lecho portal. La hipertensión portal se clasifica en: Pre hepática, Intra hepática y Post hepática, de acuerdo a donde se localiza el sitio de mayor dificultad para el progreso de la circulación sanguínea portal. Este síndrome va a ser el responsable que en un momento dado de su evolución sobre vengan las siguientes complicaciones: -Varices Esófago Gástricas y otras, cuya ruptura va a ensombrecer aún más el pronóstico del cirrótico. –Síndrome ascítico debido al acumulo de grandes volúmenes de líquido en la cavidad abdominal ocasionado en gran parte por la trasudación hepática y por la gran retención de sodio. La ascitis intratable o refractaria es de muy mal pronóstico para el cirrótico. -La peritonitis bacteriana espontánea la cual se origina por tras locación bacteriana. Como se sabe el intestino grueso está normalmente colonizado por un sin número de bacterias saprofiticas, las cuales desempeñan un importante papel metabólico a ese nivel. Pero cuando ellas migran por contigüidad para ubicarse en el líquido ascítico, van a dar origen a ésta que es una de las complicaciones más temidas de la cirrosis hepática. Su aparición ocasiona en cualquier parte del mundo una elevadísima mortalidad, si no es diagnosticada a tiempo. 3. Carcinoma Primario de Células hepáticas si la cirrosis hepática actuando por si sola a través de cualquiera de las complicaciones antes mencionadas, no termina con la vida del paciente cirrótico, éste evolucionará hacia un cáncer primario del hígado, el cual de seguro sí lo conducirá a la muerte. Son sinónimos de este tumor maligno del hígado: Carcinoma Hepatocelular o también Hepatocarcinoma. El término Hepatoma, NO debe mencionarse más cuando nos refiramos a esta lesión neoplasica maligna del hígado.
BIBLIOGRAFIA A CONSULTAR:
1. Rodés Juan MD. Cirrosis y Hepatitis Crónica Activa. Sección 7. En Tratado de Hepatología Clínica. Tomo 1. Primera edición. Editorial Masson, SA. 1993.
2. Salaspuro Mikko MD. Hepatopatía Alcohólica. Sección 15. En Tratado de Hepatología Clínica. Tomo I1. Primera edición. Editorial Masson, SA.1993.
3. Spiro, Howard MD. Edited by McGraw-Hill, Inc. Health Professions Division. New York. 1993.
4. Millward-Sadler G.H. and Wrigth Ralph. Cirrhosis: An Appraisal. Chapter 30. In Liver and Biliary Disease. Pathophisiology. Diagnosis. Management. Edited by M.W. Saunders Company Ltd. London 1979.